Лечение инвагинации кишечника у детей
Вопрос обзора
Как лучше лечить инвагинацию кишечника у детей?
Актуальность
Инвагинация кишечника — это неотложное состояние, встречающееся у детей, когда один участок кишки, как телескоп, «складывается»в другую часть кишки. Это вызывает боль, рвоту и кишечную непроходимость, которая препятствует пассажу кишечного содержимого. При отсутствии лечения может произойти перфорация кишки, вследствие чего в брюшную полость изливается ее содержимое, что приводит к развитию осложнений в дальнейшем. В редких случаях это может привести к смерти. Быстрая диагностика и лечение уменьшают связанные с инвагинацией риски и необходимость хирургического вмешательства.
Как только диагноз инвагинации выставлен, большинство врачей сходятся во мнении относительно назначения клизмы в качестве стартового лечения. Эта процедура состоит из введения вещества (воздуха или жидкости) в кишку, через прямую кишку под определенным давлением, что расправляет «телескопическую» кишку в ее нормальное положение.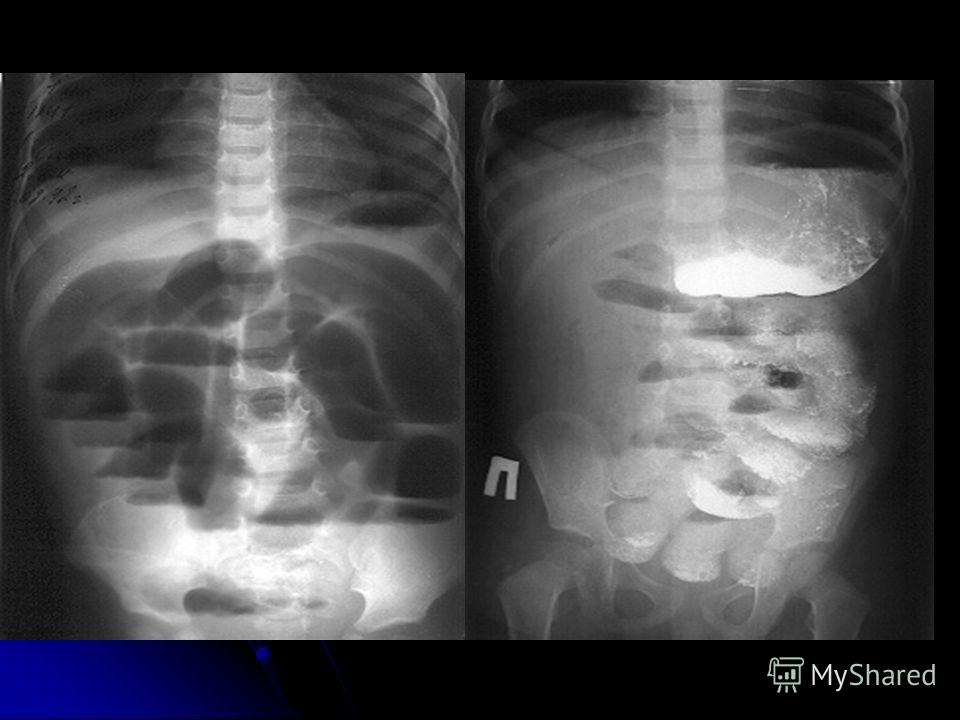
Продолжаются споры вокруг конкретных деталей относительно того, какой тип вещества следует использовать для клизмы, как визуализировать это вещество во время процесса, следует ли давать дополнительные лекарства для усиления терапии и как следует поступать в случае неэффективности лечения, а также какой подход является наилучшим при хирургическом лечении инвагинации кишечника у детей.
Характеристика исследований
Доказательства актуальны по сентябрь 2016 года. Мы выявили шесть рандомизированных исследований с участием 822 детей, в которых изучали лечение инвагинации кишечника и оценивали различные виды вмешательств. Мы также выявили три продолжающихся клинических испытания.
Основные результаты
Основным исходом было число детей с успешным расправлением кишечника. Также, исходы включали число детей, обратившихся с повторной инвагинацией, и оценку вреда (нежелательных событий) в результате вмешательства.
Доказательства, полученные в результате двух исследований свидетельствуют о том, что клизма с воздухом более эффективна для уменьшения инвагинации, чем клизма с жидкостью. Доказательства, полученные в ходе двух исследований также свидетельствуют о том, что применение у ребенка с инвагинацией кишечника стероидных препаратов, таких как дексаметазон, может уменьшить частоту рецидива инвагинации, независимо от того, что применялось для клизмы — воздух или жидкость.
Доказательства, полученные в ходе двух исследований также свидетельствуют о том, что применение у ребенка с инвагинацией кишечника стероидных препаратов, таких как дексаметазон, может уменьшить частоту рецидива инвагинации, независимо от того, что применялось для клизмы — воздух или жидкость.
Мы выявили довольно скудную информацию об интраоперационных и послеоперационных осложнениях и о других неблагоприятных событиях.
Качество доказательств
Мы считаем, что все шесть выявленных испытаний могут быть потенциально смещены из-за отсутствия подробных сведений о том, как проводилось каждое исследование. Мы обнаружили несогласованность в определении и оценке исходов. В отношении всех включенных исследований были серьезные опасения по поводу неточностей, основанных на незначительном числе событий, широком диапазоне доверительных интервалов, или высокого риска смещения. В целом, мы пришли к выводу, что качество доказательств, представленных в этих исследованиях, было низким, и реальный эффект может значительно отличаться от того, который отмечался в этих исследованиях.
Необходимы дальнейшие научные исследования, чтобы помочь врачам лучше понять, какой метод лечения инвагинации кишечника у детей является наиболее эффективным.
Кишечная непроходимость
Кишечная непроходимость – это препятствие или затруднение перемещения пищевых масс по кишечной трубке.
Это происходит в результате закрытия её просвета каловым камнем, опухолью, глистами.
В народе, не совсем правильно, называется «заворот кишок».
Нарушение проходимости тех или иных отделов кишечника может быть обусловлено пост операционными спайками или как следствие травмы живота.
Нередко она может быть вызвана сдавлением в результате спазмов, нарушениями кровоснабжения и нервной регуляции.
Это очень серьёзное заболевание, которое начинает проявляться в первую очередь сильными схваткообразными болями, которые сопровождаются тошнотой, рвотой, задержкой стула и отхождения газов.
Диагностика кишечной непроходимости
Поскольку нарушение эвакуации пищи может быть вызвано целым рядом факторов, в диагностики необходимо учитывать данные, как непосредственного осмотра пациента врачом-хирургом, так и результаты инструментальных исследований:
- рентгенографиия
- ирригоскопия
- колоноскопии
- УЗИ и МРТ.
В некоторых случаях кишечной непроходимости возможна консервативная тактика, в остальных случаях проводится операционное лечение, где целью служит восстановление продвижения содержимого по кишечнику или его наружное отведение, удаление нежизнеспособного участка кишки.
Признаки кишечной непроходимости
Практически всегда кишечная непроходимость даёт о себе знать острой болью. Образно выражаясь «кишечным криком».
Вместе с болевого приступа появляются признаки шока: бледность кожи, холодный пот, гипотония, тахикардия.
Болевой синдром может продолжаться несколько часов, после чего наступает период мнимого благополучия, боль отступает.
Уменьшение болевых ощущений может притупить бдительность больного, но это коварный признак, свидетельствующий о гангрене стенок некрозе кишечника.
Больной начинает отмечать признаки интоксикации – тошноту, рвоту. Обильная рвота, но облегчение не наступает.Появление в рвотных массах калового компонента с неприятным запахом, свидетельствует о расположении припятствия в нижних отделах тонкого кишечника.
Типично явление ассиметричное вздутие и живота и запор.
При несвоевременном обращении в медицинский центр, может наступить печальный исход – развитие перитонита, воспаления брюшины, что является смертельно опасным осложнением.
От первых, болевых признаков, до перитонита может пройти всего 48 часов. В связи с этим, попытки снятия боли анальгетиками и местными «отвлекающими» средствами недопустимо.
При развитии непроходимости показана немедленная госпитализация пациента.
Хирургическое лечение кишечной непроходимости
Если перитонит (воспаление брюшины) ещё не начался, то в условиях стационара производят удаление желудочно-кишечного содержимого через зонд. При необходимости ставится сифонная клизмы. Назначается противоболевая терапия. Проводятся мероприятия по восстановлению водно-солевого баланса.
Одновременно осуществляется диагностика причин непроходимости.
При механической непроходимости однозначно показано хирургическое вмешательство, проводимое под наркозом. Производится резекция (удаление) пораженного участка кишечника, устранение механического препятствия, раскручивание заворота петель кишечника, рассечение спаек и прочие операционные действия, в зависимости от причин и места расположения непроходимости.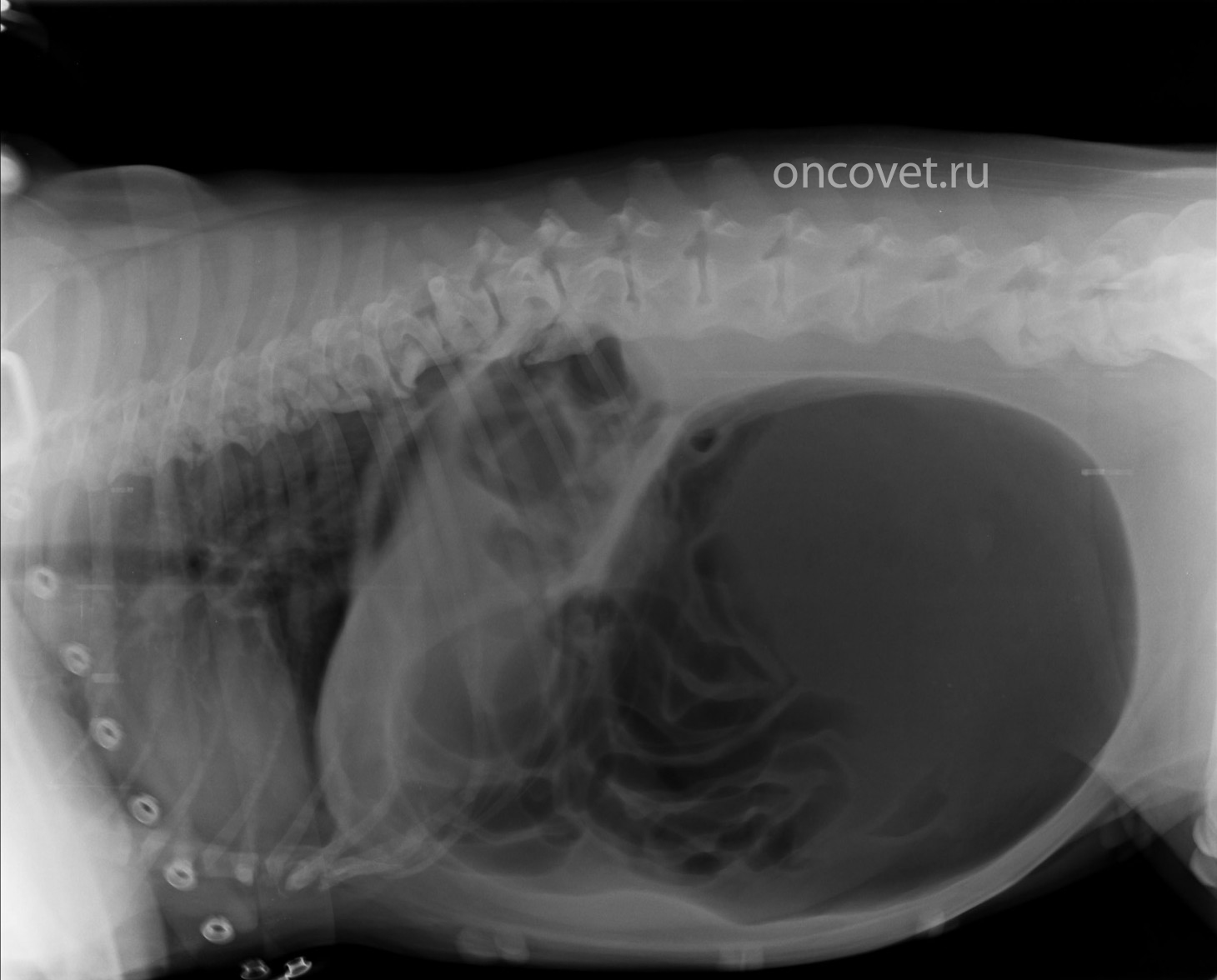
Если непроходимость вызвана опухолевым процессом, то операция направлена на удаление опухоли. При этом накладывается временная колоностома.
В послеоперационном периоде проводится возмещение кровопотери, дезинтоксикационная, антибактериальная терапия, коррекция белкового и электролитного баланса, стимуляция моторики кишечника.
При своевременном обращении к хирургам прогноз излечения благоприятный.
Постоперационный период и пребывание в стационаре в этом случае занимает в среднем десять суток.
При позднем обращении к врачам-хирургам, и как следствие развитии перитонита, хирургическое вмешательство более сложное и длительное.
Также, в этих случаях, более длителен период выздоровления на больничной койки, который может продлиться до трёх недель.
Профилактика нарушения проходимости включает своевременную диагностику опухоли и её удаление, предупреждение спаечной болезни, устранение глистной инвазии, рациональное питание, физическая активность, нормальный вес.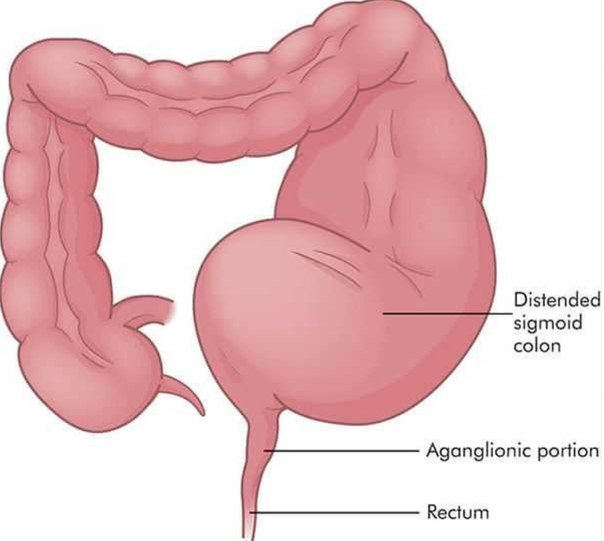
При первых признаках нарушения нормальной транспортной функции кишечника следует незамедлительно обратиться в медицинское учреждение.
РЕЦИДИВИРУЮЩАЯ ИНВАГИНАЦИЯ КИШОК У ДЕТЕЙ | Подкаменев
1. Беляев М. К. Расширение показаний к консервативному лечению инвагинации кишечника у детей // Детская хирургия. 2010. № 4. С. 25-28.
2. Бутакова Н. А., Губов Ю. П., Гогин В. Н., Балалаев Ю. К. К вопросу о рецидивирующей инвагинации кишечника у детей // Детская хирургия. 2011. № 2. С. 8-11.
3. Врублевский С. Г., Поддубный И. В., Трунов В. О. и др. Неотложная абдоминальная патология у детей раннего возраста // Детская хирургия. 2015. № 3. С. 32-35.
4. Ольхова Е. Б., Соколов Ю. Ю., Аллахвердиев И. С. и др. Кишечная инвагинация у детей : Возможности ультразвуковой диагностики // Детская хирургия. 2015. № 1. С. 20-23.
Ольхова Е. Б., Соколов Ю. Ю., Аллахвердиев И. С. и др. Кишечная инвагинация у детей : Возможности ультразвуковой диагностики // Детская хирургия. 2015. № 1. С. 20-23.
5. Подкаменев В. В., Урусов В. А. Диагностика и лечение инвагинации кишечника у детей. Иркутск : изд-во Иркут. ун-та, 1986. 160 с.
6. Рошаль Л. М. Непроходимость желудочно-кишечного тракта // Долецкий С. Я., Исаков Ю. Ф. Детская хирургия. М. : Медицина, 1979. Ч. II. C. 690-745.
8. Banapour P., Sydorak R., Shaul D. Surgical approach to intussusception in older children : influence of lead points // J. Pediatr. Surg. 2015. Vol. 50, № 4. P. 647-650.
Pediatr. Surg. 2015. Vol. 50, № 4. P. 647-650.
9. Bonnard A., Demarche M., Dimitrin C. et al. Indication for laparoscopy in the management of intussusception : A multicenter retrospective study conducted by the French Study Group for Pediatric Laparoscopy // J. Pediatr. Surg. 2008. Vol. 43, № 7. P. 1249-1253.
10. Ein S. H., Doneman A. Pediatric Surgery / Еd. by J. I. Grosteld. 6th ed. Philadelphia : Mosby Else-vier, 2006. P. 1313-1342.
11. Fecteau A., Flageole H., Nguyenl T. et al. Recur rent intussusception : sate use of hyolrostatic enema // J. Pediatr. Surg. 1996. Vol. 31, № 6. P. 859-861.
12. Fisher J. G., Sparks E. A., Turner C. et al. Operative indication in recurrent ileocolic intussusception // J. Pediatr. Surg. 2015. Vol. 50, № 1. P. 126-130.
Pediatr. Surg. 2015. Vol. 50, № 1. P. 126-130.
13. Flaum V., Schneider A., Ferreira C. et al. Twenty years’ experience for reduction of ileocolic intussusceptions by saline enema under sonography control // J. Pediatr. Surg. 2016. Vol. 51, № 1. P. 179-182.
14. Karadag C., Abbasoğlu L., Sever N. et al. Ultrasound-guided hydrostatic reduction of intussusception with saline : safe and effective // J. Pediatr. Surg. 2015. Vol. 50, № 9. P. 1563-1565.
15. Niramis R., Watanatittan S., Kruatrachue A. Management of recurrent intussusception : nonoperative or operative reduction? // J. Pediatr. Surg. 2010. Vol. 45, № 11. P. 2175-2180.
Выздоровление новорожденного с множественными сегментарными некрозами кишечника
Иногда врожденные аномалии органов брюшной полости приводят к возникновению осложнений, хирургическая коррекция которых крайне затруднительна. В таких случаях специалисты вынуждены выполнять лишь паллиативные вмешательства, а негативный исход заболевания, как правило, предрешен. Прежде всего речь идет о множественных сегментарных некрозах кишечника, наличие которых не позволяет восстановить на всем протяжении просвет кишечной трубки. В приводимом нами описании клинического наблюдения предпринятая нестандартная хирургическая тактика позволила добиться выздоровления пациента.
В таких случаях специалисты вынуждены выполнять лишь паллиативные вмешательства, а негативный исход заболевания, как правило, предрешен. Прежде всего речь идет о множественных сегментарных некрозах кишечника, наличие которых не позволяет восстановить на всем протяжении просвет кишечной трубки. В приводимом нами описании клинического наблюдения предпринятая нестандартная хирургическая тактика позволила добиться выздоровления пациента.
Новорожденный З., 1 сутки (история болезни № 483), госпитализирован в отделение патологии новорожденных областной детской клинической больницы г. Донецка 18.01.09 г. с жалобами медперсонала на отсутствие стула и увеличение в объеме живота у ребенка.
Из анамнеза известно, что мальчик от 1-й беременности. Роды срочные, нормальные. Масса новорожденного при рождении — 3950 г, длина тела — 55 см, окружность головы — 33 см, окружность груди — 34 см. Оценка по шкале Апгар — 7 баллов. Срок гестации 40–41 неделя. В родильном доме отмечены вышеописанные жалобы. Ребенок консультирован детским хирургом по линии санитарной авиации и переведен в ОДКБ.
При поступлении состояние ребенка тяжелое. Тяжесть обусловлена наличием порока развития, явлениями кишечной непроходимости и интоксикацией. Акт сосания не нарушен. Не лихорадит. Рефлексы периода новорожденности сохранены. Кожные покровы, видимые слизистые чистые, бледные, слегка желтушные. Тургор тканей снижен. Пупочная ранка сухая. Периферические лимфатические узлы не увеличены. Большой родничок 1,5 х 1,5 см на уровне костей черепа. Малый родничок 1,0 х 1,0 см. Носовое дыхание свободное. В легких пуэрильное дыхание, перкуторно ясный легочный звук. Тоны сердца ритмичные, приглушены. Границы в пределах нормы. Живот резко увеличен в размерах, равномерно вздут, не участвует в акте дыхания, лоснится. Наблюдается отек брюшной стенки в нижних отделах. Пальпация живота вызывает беспокойство ребенка. Печень +2,5 см, безболезненная. Селезенка и почки не увеличены. Перистальтика не выслушивается. Патологические образования не пальпируются. Мочеиспускание не нарушено. Стул в виде серой слизи после ректального зондирования. На обзорной рентгенограмме органов брюшной полости определяются множественные арки и горизонтальные уровни. Предварительный клинический диагноз: врожденная низкая кишечная непроходимость на почве атрезии кишечника.
В предоперационном периоде проводилась дезинтоксикационная терапия и начато проведение антибактериальной терапии (фортум, метрогил).
Спустя 6 часов после госпитализации ребенок взят в операционную (хирург — доц. А.В. Щербинин). Произведена срединная лапаротомия длиной до 10 см. Гемостаз. При вскрытии брюшной полости в рану выделилось до 500 мл содержимого черного цвета. При этом выявлено объемное образование по типу пузыря, интимно связанное с передней брюшной стенкой на всем протяжении и во фланках. Попытка войти в свободную брюшную полость параректальным доступом слева безуспешна. Образование не имеет сообщения с брюшной полостью. Вскрыта задняя стенка образования — свободная брюшная полость. Петли тонкой кишки резко раздуты, диаметром до 2,0–3,0 см, черного цвета, ревизия затруднена из-за фиксации петель большим количеством плоскостных спаек. Последние поэтапно разъединены. Отмечается атрезия подвздошной кишки и заворот атрезированного сегмента. Толстый кишечник гипоплазирован, его максимальный диаметр — до 0,4 см. Резекция расширенного отдела атрезированной кишки. В правой половине брюшной стенки наложена концевая энтеростома. Туалет брюшной полости. Дренирование через отдельный разрез в левом фланке. Послеоперационная рана послойно ушита наглухо. Туалет. Асептическая наклейка.
Послеоперационный период на фоне комплексной терапии протекал тяжело. У ребенка отмечалось прогрессирование перитонита и нарастание явлений непроходимости, в связи с чем 22.01.09 г. произведена релапаротомия (хирург — проф. И.П. Журило). При вскрытии брюшной полости выделилось большое количество каловых масс зеленого цвета, воздух и гной. Общий объем патологического содержимого до 500 мл — оно осушено. При ревизии брюшной полости выявлено, что имеются сегментарные некрозы участков тонкого кишечника на всем протяжении и множественные перфорации размерами от 0,5 см в диаметре вплоть до полного расхождения краев кишки по всей окружности на одном из участков. Учитывая отсутствие шансов на выздоровление при выполнении паллиативного вмешательства, решено выполнить радикальную операцию. Произведена мобилизация и резекция всех нежизнеспособных отрезков тонкого кишечника. После их удаления сохранены 5 жизнеспособных участков, каждый из которых длиной от 9 до 15 см. Терминальный участок вместе с ранее наложенной концевой энтеростомой — среди сохраненных сегментов. Между ними наложено четыре (!!!) энтеро-энтероанастомоза однорядными узловыми швами. Туалет брюшной полости. Послеоперационная рана ушита наглухо через все слои. Туалет кожи. Асептическая наклейка.
В послеоперационном периоде отмечено быстрое восстановление пассажа. Энтеростома начала функционировать спустя 1,5 суток после релапаротомии. Через 5 суток начато кормление ребенка. Клинических признаков несостоятельности наложенных анастомозов и прогрессирования перитонита не отмечено. Основной проблемой ближайшего послеоперационного периода у больного стало отсутствие положительной динамики в прибавке массы тела, обусловленное синдромом короткой кишки. В связи с этим решено выполнить закрытие концевой энтеростомы.
16.02.09 г. произведено третье оперативное вмешательство (хирург — проф. И.П. Журило). После обработки операционного поля двумя окаймляющими разрезами иссечен наружный зев энтеростомы. Гемостаз. С техническими трудностями вскрыта брюшная полость. При ревизии установлено, что имеет место выраженный адгезивный процесс. Обнаружены и выделены из спаек слепая кишка и участок восходящей кишки. Последние резко гипоплазированы. Гемостаз. Произведено наложение еюноасцендоанастомоза. Последний герметичен, проходим. Туалет брюшной полости. Послеоперационная рана ушита наглухо через все слои. Асептическая наклейка.
Таким образом, установлен следующий окончательный клинический диагноз. Основной: атрезия подвздошной кишки; заворот атрезированного сегмента; множественные некрозы тонкой кишки. Осложнения: полная кишечная непроходимость; разлитой перитонит; синдром короткой кишки; гипотрофия 3-й ст.
В послеоперационном периоде, на фоне проводимой комплексной терапии, отмечена стабилизация состояния пациента и положительная динамика массы тела. Проведено итоговое обследование ребенка. В общем анализе крови (20.03.09 г.): эр. — 4,4 х 1012/л; Hb — 115 г/л, Ц.п. — 0,9, СОЭ — 10 мм/ч; лейк. — 8,9 х 109/л, э — 5, п — 1, с — 48, л — 36, м — 10. Биохимические показатели крови (19.03.09 г.): общий билирубин — 16,1 ммоль/л, прямой — 1,8 ммоль/л, непрямой — 14,3 ммоль/л; АСТ — 0,42 мкмоль/л, АЛТ — 0,3 мкмоль/л; общий белок — 62,4 ммоль/л. Копроцитограмма без патологии. Общий анализ мочи: без патологии. Бакпосев: патологической микрофлоры не высеяно. При нейросонографии (23.03.09 г.) патологических изменений не выявлено. 24.03.09 г. ребенок в удовлетворительном состоянии выписан домой.
Осмотрен в клинике через 1 и 2 месяца. Прибавка массы тела удовлетворительная. Продолжает наблюдаться.
Таким образом, предпринятая нестандартная хирургическая тактика, заключающаяся в выполнении резекции нескольких участков кишечника и наложении четырех энтеро-энтероанастомозов, позволила добиться выздоровления у новорожденного с множественными сегментарными некрозами и разлитым перитонитом.
СКК у детей
Методы лечения
Синдром короткой кишки (СКК) бывает врожденным или следствием массивной резекции кишечника. Основное клиническое проявление СКК – выраженная мальабсорбция. Сейчас разрабатываются новые методы лечения этого заболевания, направленные на достижение полного адекватного энтерального питания пациента. Многие из них показывают многообещающие результаты
Клиника детской хирургии, университетская клиника Мангейма, Университет Гейдельберга, Германия
Башкирский государственный медицинский университет, кафедра детской хирургии с курсом ИПО, Уфа, Россия
Хасанов Расуль, Хагль Корнелия, Вессель Лукас
Есть несколько причин массивной резекции кишечника в детском возрасте, которые приводят к развитию СКК:
- некротический энтероколит (НЭК)
- атрезия кишечника
- гастрошизис
- заворот кишки
- осложненная мекониальная кишечная непроходимость
- болезнь Гиршпрунга с длинным аганглионарным сегментом
- синдром Цюльцера–Уилсона
В структуре причин СКК лидирующую позицию занимает НЭК, достигая уровня 30%. Среди детей более старшего возраста наиболее распространенными причинами СКК являются заворот кишок и травмы. Другие причины, такие как болезнь Крона, мезентеральный тромбоз, злокачественные новообразования и т. д., чаще встречаются у взрослых пациентов.
Мальабсорбция (от лат. malus — плохой и absorbtio — поглощение) является основным клиническим проявлением СКК. Она возникает за счет уменьшения контакта питательных веществ со слизистой оболочкой кишечника и сокращения времени прохождения содержимого по кишечнику. В ответ на нарушение всасывания у пациентов развивается кишечная адаптация, направленная на компенсацию СКК, включающая функциональные и структурные изменения кишечника для увеличения его интестинальной всасывающей способности.
Кишечная адаптация проявляется в гипертрофии гладких мышц, пролиферации энтероцитов, увеличении высоты ворсинок и глубины крипт. Интенсивные изменения происходят только в первые 4–24 месяца после развития СКК, далее они замедляются и останавливаются. Однако адаптация кишечника может быть недостаточной или неадекватной. Вследствие чего кишечник слишком сильно расширяется, нарушается его моторика, которое приводит к застою кишечного содержимого, бактериальному росту и снижению абсорбции питательных веществ. Бактериальная транслокация из этого расширенного неподвижного участка кишки может участвовать в развитии печеночной недостаточности и цирроза печени посредством активизации продукции оксида азота или цитокинов, таких как фактор некроза опухоли.
Принципы терапии и применение парентерального питания
Для поддержания нутритивного статуса пациентов с СКК используется парентеральное питание (ПП), которое жизненно необходимо для них – оно позволяет им расти и развиваться. Однако применение ПП сопровождается риском развития осложнений:
- печеночная недостаточность
- катетер-ассоциированный сепсис
- катетер-индуцированной венозный тромбоз с потерей сосудистого доступа
Помимо консервативных, есть и хирургические методы лечения СКК. Их можно разделить на две основные группы.
Группа 1. Операции, направленные на замедление кишечного транзита:
- создание антиперистальтических, или развернутых, сегментов тонкой кишки
- интерпозиция участка толстой кишки между участками тонкой кишки
- создание искусственных клапанов в тонкой кишке
- создание петель или карманов из тонкой кишки
Группа 2. Операции по удлинению кишечника:
- продольноекишечноеудлинениеисшивание(Longitudinalintestinallengtheningandtailoring– LILT)
- серийнаяпоперечнаяэнтеропластика(serialtransverseenteroplasty– STEP)
Трансплантация кишечника показана при невозможности проведения ПП и неэффективности других методов лечения.
Выживаемость
Выживаемость у пациентов с СКК сильно варьирует и зависит от многих факторов. Несмотря на то, что у новорожденных это состояние встречается редко, оно сопровождается высокой смертностью.
Выживаемость детей с СКК колеблется от 73 до 95%.
Важность энтерального питания
Энтеральное питание крайне важно для выживания таких пациентов в долгосрочной перспективе. Так, пятилетняя выживаемость у пациентов с СКК, которые полностью перешли на энтеральное питание в течение 2,5 лет, составила 95%, тогда как выживаемость пациентов, которые находились только на ПП, составила 52%. Другое исследование показало аналогичные результаты: пятилетняя выживаемость больных СКК, находящихся на ПП, составила 63%.
Еще одним важным фактором для оценки тяжести СКК является качество жизни. В 2012 году F. Joanne, Olieman опубликовал оценку качества жизни 31 ребенка, у которых в младенчестве развился СКК и которым проводили лечение в течение первого года жизни. В исследовании говорится, что дети с младенческим СКК имеют более низкий уровень качества жизни, чем их здоровые сверстники. Эта разница прослеживается и в детстве – после кишечной реабилитации.
Новые методы лечения
Растяжение кишечника. Исследования на животных доказывают, что тонкий кишечник может удлиниться при растягивании механической тягой, а впоследствии вытянутый кишечник нормально функционирует. Механически удлиненная кишка сохраняет свою длину, при этом функции кишечника не страдают. Также исследования показали, что подслизистые и мышечные ганглии в удлиненном участке кишки могут достигать нормальных значений.
В качестве возможного средства для растяжения кишечника была описана специальная эндолюминальная удлиняющаяся капсула с полимерным покрытием. Эту капсулу при контроле развертывания находящейся в ней пружины можно эндоскопически разместить в кишечнике пациентов с СКК.
Удлинение кишечника.В случае с механическим удлинением сегментов кишечника в научном сообществе обсуждали такой механизм, как биоразлагаемое пружинное устройство. Его не надо будет извлекать из кишечника после удлинения, что может облегчить применение этого метода при лечении СКК. Однако изучение механического удлинения кишечника пока находится в стадии исследования на животных.
Увеличения времени кишечного транзита.Фундаментально отличным хирургическим способом увеличения времени кишечного транзита является кишечная стимуляция электродом. Экспериментальные исследования на животных показали многообещающие результаты с некоторыми осложнениями. Единичные работы описывают клинические исследования на людях с использованием назодуоденальной питательной трубки, несущей стимулирующий электрод. Тем не менее следует учитывать, что это метод инвазивный, и имплантируемых устройств, стимуляторов, пригодных для использования в организме человека, пока не существует.
Стимуляторы кишечной адаптации.Наряду с хирургическими методами изучаются и нехирургические подходы к лечению СКК. Активно исследуются биологически активные вещества – стимуляторы кишечной адаптации. Наиболее широко обсуждается использование:
- эндотелиального фактора роста (EGF)
- гормона роста (GH)
- глюкагоноподобного пептида 2 (GLP-2)
Рассмотрим GLP-2. Исследования на животных показали, что GLP-2 стимулирует структурную и функциональную адаптацию кишечника, приводя к увеличению абсорбции жидкости и макроэлементов у недоношенных поросят непосредственно после резекции кишечника. Применение GLP-2 вместе с механическим растяжением кишечника показало аддитивный эффект пептида на пролиферацию эпителиальных клеток, рост тканей, гистоморфологию и васкуляризацию.
Аналог GLP-2 – новое лекарственное средство Teduglutide. Результаты трех клинических исследований III фазы показали, что прием Teduglutide может снизить объем ПП и улучшить качество жизни у пациентов с СКК. Однако этот препарат очень дорогой. Плюс, еще не изучены оптимальные показания к его применению: сроки, дозы, безопасность, последствия совместного использования факторов роста.
Матрица из различных материалов.Исследования в тканевой инженерии открывают еще один принципиально иной подход к лечению пациентов с СКК – матрица из различных материалов, которая заменяет внеклеточный матрикс тканей. Этот матрикс заполняется клетками и имплантируется в васкуляризированное пространство реципиента. Исследуются множество разных матриц:
- бесклеточная кожная матрица
- подслизистая тонкого кишечника
- коллагеновая губка
- матрица на основе гиалуроновой или полигликолевой кислоты
Матрицы и стволовые клетки.Некоторые авторы пытаются совместить матрицы и стволовые клетки. Так как стволовые клетки способны дифференцироваться во все типы клеток кишечника, они весьма перспективны для использования в тканевой инженерии. Было показано, что клетки костного мозга и мезенхимальные стволовые клетки могут превращаться в клетки кишечника. Циркулирующие кроветворные стволовые клетки также могут дифференцироваться в клетки желудочно-кишечного тракта.
Исследования на животных показали обнадеживающие результаты. Обработанные специальным способом клетки кишечника, так называемые, органоиды, поместили в матрикс и уложили в сальник крыс. В результате из органоидов в матриксе получились кистозные образования, гистологически напоминающее тонкую кишку, где в кишечном эпителии были обнаружены зрелые крипты и ворсинки. После того как это кистозное образование было имплантировано в тонкую кишку животных после массивной резекции тонкой кишки, эти животные вернулись к своему предоперационному весу, у них повысился уровень витамина В12 в крови.
Тканевая инженерия может быть важным методом лечения СКК в будущем. Тем не менее есть некоторые трудности, которые необходимо преодолеть. Одной из важных проблем является необходимость воссоздания нервной системы кишечника и получения перистальтики в образованной кишке.
До сих пор нет ни одного исследования, где были бы сконструированы или обнаружены компоненты кишечной нервной системы, способные успешно функционировать. Необходимо дальнейшее проведение научных исследований в этом направлении для того, чтобы кишечник, полученный с помощью тканевой инженерии, можно было применять и у людей.
Прикрепленные файлы:
Подписка на новости
СК возбудил дело против врачей после смерти ребёнка от заворота кишок
Следственный комитет возбудил уголовное дело по факту смерти восьмилетней москвички Саши Жуковой в Каневской ЦРБ Краснодарского края. Девочка отдыхала летом у бабушки с дедушкой, когда у неё сильно заболел живот. По словам родственников, в больнице врачи заверили, что у ребёнка инфекция и хирургического вмешательства не требуется, вкололи обезболивающее и отпустили домой. На следующей день Саше стало хуже, её привезли в реанимацию, где выяснилось, что у неё заворот тонкой кишки. Врачи провели операцию, однако наутро девочка умерла. Медики утверждают, что установить диагноз было непросто. Однако родственники уверены, что к смерти ребёнка привела халатность врачей — ведь девочке 14 часов не могли поставить верный диагноз.
- © Фото из личного архива / kancrb.ru
Следственный комитет возбудил уголовное дело по факту смерти в восьмилетней москвички Саши Жуковой в больнице Краснодарского края. Девочка отдыхала у бабушки и дедушки в станице Каневской, и вечером 17 августа пожаловалась на нестерпимую боль в животе, после чего дедушка отвёз её к врачу.
«Между 22:00 и 23:00 мы были в приёмном отделении Каневской ЦРБ. У Сашеньки так болел животик, что от боли она махала ручками и ножками. Дежурный врач Афанасьева начала говорить, что наша девочка — истеричка и от боли в животе так себя не ведут», — рассказывает RT бабушка Саши Алла Руденко.
По словам женщины, врачи направили девочку на рентген и сделали обезболивающий укол. После этого, уверяет Руденко, медики убедили её, что внучке ничего не угрожает, никакого хирургического вмешательства не требуется, а боли вызваны инфекцией.
- © Фото из личного архива
«Нас направили в инфекционное отделение. Там была очередь: две мамы с маленькими детьми. Пока мы ждали, Саша лежала на кушетке, свернувшись в калач. Она говорила, что начинает засыпать и очень хочет домой. Я решила проконсультироваться с врачом. Та сказала, что ничего страшного у внучки нет, и разрешила ехать домой. При этом посоветовала дома сделать клизму и дать две таблетки активированного угля. Я расписалась в журнале об отказе в госпитализации и около часа ночи мы вернулись домой», — вспоминает Алла Руденко.
Старшая сестра девочки 21-летняя Валерия Макаренко рассказывает RT, что под утро Саше стало совсем плохо, в итоге бабушка с дедушкой снова повезли внучку в больницу. В приёмном отделении, по словам Макаренко, ребёнка осматривал педиатр: он прощупал живот, проверил пульс и стал проверять уровень кислорода в крови на специальном аппарате.
«Однако этот аппарат оказался в нерабочем состоянии. Врач пошла за вторым прибором, но его не нашли. Дали баночку для мочи. Но Саша уже на ногах стоять не могла — настолько она была слаба. Дедушка взял её на руки и сказал, что повезёт в хирургическое отделение. Там её сразу увезли в реанимацию»,—вспоминает Валерия.
Через некоторое время к родственникам вышел врач-реаниматолог. Он сообщил, что девочка находится в тяжёлом состоянии, ей поставили капельницу и теперь готовят к операции.
«18 августа около 12 часов дня Сашу забрали на операцию. Через полтора часа к нам вышел врач и сказал, что он провёл полостную операцию, так как у ребёнка был заворот тонкого кишечника», — рассказывает Алла Руденко.
При этом, по словам бабушки, медики заявили, что им удалось развернуть кишечник: некроза не было.
«Я говорила, что внучку надо везти в Краснодар. Но врачи утверждали, что такое решение возможно только в понедельник, когда все врачи выйдут на работу. На следующий день, 19 августа, в 9:30 врачи собрались. Но было уже поздно. В 9:50 наша девочка умерла», — плачет Алла Ивановна.
В Министерстве здравоохранения Краснодарского края заявили RT, что по данному факту сейчас проводится проверка. При этом в ведомстве отметили, что всё необходимое оборудование было исправно и доступно для медицинского персонала.
«Установление диагноза заворота тонкого кишечника осуществляется на основании комплексной оценки результатов инструментальных, лабораторных методов исследования, а также клинической картины, развивающейся в ближайшие часы от момента заболевания в процессе динамического наблюдения за пациентом в условиях стационара»,— сообщили RT в пресс-службе регионального Минздрава.
Также в ведомстве сообщили, что заворот тонкого кишечника может быть вызван врождённым пороком развития кишечника или анатомическими особенностями его строения. Он является одним из вариантов целой группы заболеваний, именуемой мальротация кишечника. При этом явные признаки мальротации встречаются лишь у одного из 3000 младенцев, добавили в министерстве.
В свою очередь, заместитель директора по лечебной работе (Главный врач), ведущий научный сотрудник, кандидат медицинских наук, детский хирург высшей категории НИИ неотложной детской хирургии и травматологии Александр Брянцев рассказал RT, что диагностировать заворот тонкой кишки очень сложно и выявить это можно только при операции.
Между тем региональное подразделение Следственного комитета возбудило уголовное дело по ч.2 ст. 109 УК РФ (причинение смерти по неосторожности вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей).
«В настоящее время расследование уголовного дела продолжается. Следствием назначена и проводится судебно-медицинская экспертиза, продолжаются следственные действия, направленные на установление всех обстоятельств произошедшего, в том числе и лиц, совершивших преступление», — сообщили RT в пресс-службе СК.
Родственники погибшей девочки считают, что врачи могли бы её спасти, если бы сразу, в первую ночь, ребёнку сделали бы лапароскопию.
«14 часов сестрёнке не ставили диагноз. Время было упущено, а когда Саша умерла, нам ни извинений не принесли, ни слов соболезнования не сказали», — говорит Валерия Макаренко.
В Каневской ЦРБ комментировать ситуацию не стали.
Понятие «острый живот» и тактика при нем
Приём вызовов скорой помощи осуществляется ежедневно круглосуточно бесплатно
Телефоны: 8 (812) 364-55-56, 8 (812) 750-01-68
Термин «острый живот» собирательный, под ним понимают ряд острых хирургических заболеваний органов брюшной полости, которые имеют много общих признаков и требуют, как правило, срочного хирургического вмешательства. Если хирургическое лечение запаздывает, то возникают опасные для жизни осложнения.
Самым частым из ряда этих заболеваний является острый аппендицит.При этом заболевании происходит воспаление червеобразного отростка (аппендикса). Классические признаки этого заболевания: боль в животе, повышение температуры тела, рвота, задержка стула, напряжение мышц живота, лейкоцитоз (увеличение числа лейкоцитов в крови) положительный симптом раздражения брюшины.
Боли в животе чаще всего возникают постепенно, имеют постоянный ноющий характер. В начале заболевания они распространены по всему животу или в области желудка. Затем боль локализуется в правой подвздошной области, усиливаясь при перемене положения тела. Наиболее интенсивными боли бывают в первые часы заболевания, а затем стихают, что связано с отмиранием нервного аппарата отростка. Боли в животе мешают спать.
Рвота – одно или двухкратная, в начале заболевания. При появлении осложнения – разрыв отростка и развитии разлитого перитонита (воспаление брюшины), рвота постоянная.
Температура бывает в пределах 37,5-38º С, у 15% больных она может быть нормальной. При появлении признаков осложнения аппендицита (разлитой перитонит, гнойник в области отростка) температура повышается до 39º С и выше.
В начале заболевания язык заболевшего чистый, может быть слегка обложен белым налетом. При появлении осложнений, язык становится сухим, на нем появляется налет. Отмечается задержка стула. При появлении осложнений он может быть жидкий и частый.
В анализе крови отмечается увеличение числа лейкоцитов в пределах 11000-15000 тыс. в 1 мм и сдвиг лейкоцитарной формулы влево.
При ощупывании живота (начинать исследование надо с левой половины и делать это очень деликатно) можно определить, что боль усиливается в правой половине. Можно также ощутить пассивное напряжение мышц справа, которое не зависит от воли больного, а связано с рефлекторным их сокращением.
Характерным для классической картины аппендицита является наличие также положительного симптома раздражения брюшины. Его определяют следующим образом. Кладут руку на живот больного и ладонью постепенно и осторожно надавливают, а затем руку резко отнимают от живота. При положительном симптоме раздражения брюшины боль при отдергивании руки усиливается.
Наличие перечисленных признаков дает основание заподозрить аппендицит.
Необходимо также знать, что это заболевание может протекать атипично, особенно у маленьких детей и лиц преклонного возраста.
Во всех случаях, когда у заболевшего имеются боли в животе, прежде всего надо исключить острое хирургическое заболевание, в данном случае аппендицит, а это сделать может только врач.
Другим острым хирургическим заболеванием является острый холецистит – воспаление желчного пузыря.
Это заболевание встречается в основном у взрослых (чаще у женщин) и у детей старшего возраста. Причинами холецистита являются инфекция (микробная и паразитарная – лямблии), дискенезия (нарушение нормального оттока желчи). Способствует возникновению холецистита неправильное питание с наличием обильной жирной пищи, малоподвижный образ жизни и связанное с ним ожирение. Холецистит может быть обычным некалькулезным и калькулезным, то есть с наличием в желчном пузыре камней, которые могут закупоривать желчные протоки.
При некалькулезном остром холецистите обычно появляется довольно резкая боль в правом подреберье, повышается температура тела до 38º С, может быть тошнота и рвота.
В случаях калькулезного холецистита при закупорке желчных протоков камнем или чем-то иным (киста, набухание слизистой оболочки протока вследствие воспаления), течение этого заболевания обостряется. Боли усиливаются с иррадиацией в область лопатки, температура увеличивается до 39º С и выше, появляется рвота, а также признаки раздражения брюшины. В случаях полной закупорки желчных протоков появляется желтуха.
Вопрос о способе лечения больного с острым холециститом может решить только хирург.
К острому хирургическому заболеванию относится также прободная язва желудка, 12-ти перстной кишки и других отделов кишечника. Чаще случается прободение желудка и 12-ти перстной кишки. Обычно это бывает у лиц, длительное время болеющих язвенной болезнью. Но возможно и бессимптомное течение этого заболевания и тогда прободение случается как бы на фоне полного здоровья.
Вследствие разрушения в каком-то отделе пищеварительного тракта стенки язвенным процессом наступает прободение и содержимое желудка или кишечника изливается в брюшную полость, что ведет к развитию перитонита.
Признаки прободения: острейшая (кинжальная) боль в животе, с появлением холодного пота, резкое напряжение мышц живота (доскообразный живот), исчезновение печеночной тупости. Так как газ из пищеварительного тракта попадает в брюшную полость и скапливается в области печени. В первые часы живот ладьевидно втянут, а затем появляется его вздутие, положительный симптом раздражения брюшины, вынужденное положение больного (с подогнутыми к животу коленями).
Непроходимость кишечника тоже является острым хирургическим заболеванием. Срочное оперативное лечение требуется при механической острой кишечной непроходимости. При ней имеется механическое препятствие где-то по ходу кишечника. Это может быть сдавление петли кишечника снаружи или изнутри, заворот кишечника вследствие чего кишка в каком-то месте оказывается сдавленной; узлообразование, при котором часть петель тонкого кишечника самопроизвольно завязывается в узел; инвагинация, когда одна часть петли кишечника внедряется в другую, закупоривая просвет кишечника и некоторые другие.
Самыми постоянными общими признаками перечисленных видов механической острой кишечной непроходимости являются: часто сильные приступообразные боли в животе, отсутствие отхождения газов и стула, рвота, вздутие живота. Наличие указанных признаков указывает на возможное наличие у больного острой кишечной непроходимости.
Первая помощь.
При всех острых хирургических заболеваниях надо срочно вызвать бригаду скорой помощи и как можно быстрее и бережнее доставить больного в хирургическое отделение. К животу приложить холод. Нельзя прикладывать грелку, давать обезболивающие средства, а также пить и есть. Можно только смачивать губы.
Рвота младенца: когда следует подозревать заворот кишечника?
Мальротация кишечника встречается у 1 из 500 родов и вызывает симптомы только в 1 из 5000 случаев; симптомы появляются в первый месяц жизни у 75% больных и в первый год у 90% .1–4 Наиболее важным осложнением мальротации является заворот кишечника, задержка в диагностике которого может иметь серьезные последствия.
Мальротация кишечника является предрасполагающим фактором заворота кишечника и непроходимости кишечника в младенчестве и детстве.Это связано с дефектами вращения кишечника, которые возникают во время эмбрионального и внутриутробного развития. Различные типы кишечной мальротации классифицируются в зависимости от стадии развития, на которой возникает дефект.1
Мальротация кишечника может скручиваться в заворот, что приводит к острой регионарной сосудистой недостаточности и непроходимости кишечника. Заворот является причиной 14% случаев синдрома короткой кишки, который в конечном итоге может потребовать трансплантации кишечника, а ранняя диагностика и лечение могут снизить связанные с этим заболеваемость и смертность.5
Мы представляем серию из 5 случаев заворота, вторичного по отношению к мальротации кишечника, в течение 1 года, проведенных в отделении неотложной помощи нашей больницы. Соотношение женщин и мужчин составляло 3: 2, а средний возраст составлял 5 дней (диапазон от 4 дней до 5 месяцев). Начало имело место в первую неделю жизни у 3 пациентов, в возрасте 1,5 месяцев у другого и в возрасте 5 месяцев у последнего, хотя последний ранее несколько раз обращался в отделение неотложной помощи из-за рвоты.
Все пациенты обратились в отделение неотложной помощи по поводу рвоты: у 3 — с желчью, у 2 — с желудочным содержимым.У двух пациентов возникла раздражительность, а у другого — вздутие живота. У одного пациента изменилось сознание и снизился аппетит.
У 4 пациентов первым проведенным визуализирующим тестом была простая рентгенограмма брюшной полости, которая выявила снижение внутрипросветного газа в правом полушарии во всех и расширенных петлях кишечника у двух (рис. 1). Все пациенты прошли ультразвуковое исследование брюшной полости в связи с рентгенологическими особенностями, которые в сочетании с результатами предыдущих исследований позволили установить диагноз мальротации и / или заворота у всех (рис.2).
Каждому пациенту было проведено лечение без перорального введения, введение назогастрального зонда и внутривенное введение жидкости. Всем пяти пациентам была проведена срочная операция с подтверждением диагноза мальротации кишечника и вторичного заворота; у одного пациента также был порок развития средней кишки с единственной ветвью верхней брыжеечной артерии, снабжающей заворотный сегмент, и отсутствием окружающих артериальных аркад. Ни один из пациентов не умер и не потребовалась резекция кишечника. Пациенту с пороком развития средней кишки потребовалась илеостомия и в общей сложности 4 операции для восстановления непрерывности кишечника.
Диагностика заворота кишечника требует высокой степени подозрения. Первоначально он основан на клинических проявлениях, которые у новорожденных и младенцев обычно включают рвоту (обычно желчную, хотя она может быть и не желчной), вздутие живота и раздражительность.1–3
В случаях с клиническими проявлениями, совместимыми с заворотом кишечника, Первым диагностическим тестом должен стать рентген брюшной полости. Его результаты обычно неспецифичны, с такими особенностями, как уменьшение внутрикишечного газа или расширенные петли кишечника, и в некоторых случаях могут быть совершенно нормальными, поэтому рентгенография имеет ограниченное применение при диагностике заворота кишечника.Следующим шагом является УЗИ брюшной полости, которое полезно для определения положения брыжеечных сосудов и для исключения мальротации, заворота и других аномалий. условия. Следовательно, необходимо сохранять высокую степень подозрения, учитывая, что хирургическое вмешательство — единственный метод, который может подтвердить диагноз заворота кишечника.
Анализы крови могут помочь в диагностике ишемии кишечника в контексте заворота.Результаты неспецифичны на ранних стадиях с наличием лейкоцитоза. По мере прогрессирования заболевания и из-за потери жидкости в третьем пространстве и отека кишечника количество лейкоцитов увеличивается с соответствующим увеличением значений гемоглобина и гематокрита из-за гемоконцентрации. Разрушение клеток приводит к увеличению уровней амилазы, лактодегидрогеназы, креатинфосфокиназы и трансаминаз. У пациентов также может развиться метаболический ацидоз с повышенным уровнем лактата и дисбалансом электролитов, таким как гипонатриемия и гипокалиемия.
Хирургическое лечение состоит из процедуры Лэдда, при которой пораженный кишечник раскручивается и фиксируется в правильном положении. При необходимости выполняются аппендэктомия и резекция сегментов кишечника с последующим анастомозом или операцией по отвлечению кишечника.3,4
Рвота — частая причина обращения в отделение неотложной помощи. Если у младенцев в возрасте до 1 года наблюдается рвота, дифференциальный диагноз должен включать заворот кишечника, несмотря на его нечастость, поскольку ранняя диагностика и лечение имеют решающее значение для достижения благоприятного исхода.
Мальротация кишечника и заворот кишечника у младенцев и детей
- Мохамед Самех Шалаби, старший клинический сотрудник по детской хирургии,
- Камал Кути, регистратор детской хирургии,
- Грегор Уокер, консультант детского хирурга
- 1 Отделение отделения детской хирургии, Королевская больница для больных детей, Глазго, Великобритания
- Для корреспонденции: MS Shalaby mshalaby {at} doctor.org.uk
Родители доношенного ребенка двухнедельного возраста, доставленного в нерабочее время служба общей практики поздно вечером с двухчасовой историей зеленой рвоты.Поскольку ребенок выглядел хорошо, у него был нормальный стул и моча, а живот был мягким и не болезненным, ему посоветовали на следующее утро посетить общую практику. Через шесть часов ребенок прибыл в местное отделение неотложной помощи на машине скорой помощи с трудноизлечимым шоком. После интенсивной реанимации ребенок был доставлен в операционную для экстренной лапаротомии, которая выявила ишемию кишечника из заворота средней кишки, связанную с мальротацией.
Что такое мальротация кишечника и заворот кишечника?
Мальротация кишечника возникает из-за нарушения нормальной последовательности вращения и фиксации кишечника (рис. 1⇓).Обструкция двенадцатиперстной кишки может возникать из-за внешнего сдавливания связками, ведущими от слепой кишки к боковой брюшной стенке (полосы Лэдда) или заворотом тонкой кишки, что также приводит к ишемии средней кишки из-за окклюзии верхней брыжеечной артерии (рис. 2⇓). заворот кишечника может привести к необратимому кишечному некрозу, который потенциально фатален.1
Рис. 1 Слева: Схема нормального вращения кишечника. Третья часть двенадцатиперстной кишки (а) должна пересекать среднюю линию, а четвертая часть (б) поднимается слева от средней линии до того же уровня, что и привратник.Затененная часть кишечника представляет среднюю кишку, кровоснабжающуюся исключительно верхней брыжеечной артерией (c). Справа: нормальное контрастное исследование верхних отделов желудочно-кишечного тракта
Рис. 2 Слева: Схема классической мальротации кишечника с аномальной фиксацией двенадцатиперстной кишки, полосы Лэдда, пересекающие двенадцатиперстную кишку (а), и узкое основание брыжейки (б). В центре: Схема заворота тонкой кишки…
Мальротация кишечника — Здоровье детей Orange County
Кто подвержен риску мальротации?
Мальротация одинаково встречается у мальчиков и девочек.Однако к первому месяцу жизни у мальчиков симптомы появляются чаще, чем у девочек.
Почему нарушение ротации кишечника вызывает беспокойство?
У ребенка с мальротацией может наблюдаться искривление кишечника, известное как заворот. Это вызовет непроходимость, препятствуя прохождению пищи по кишечнику. Кровоснабжение искривленной части кишечника может быть прекращено, что может привести к гибели этого сегмента кишечника.
Полосы Лэдда, образующиеся между слепой кишкой и стенкой кишечника, также могут создавать закупорку двенадцатиперстной кишки в результате мальротации, препятствуя перевариванию пищи.
При кишечной непроходимости ребенок может быстро обезвоживаться. Чем младше ребенок, тем быстрее происходит обезвоживание.
Каковы симптомы мальротации и заворота?
Ниже приведены наиболее частые симптомы мальротации и заворота. Однако у каждого человека симптомы могут отличаться. Когда кишечник перекручивается или закупоривается, симптомы могут включать:
- Рвота желчью (зеленая пищеварительная жидкость)
- Составление ног
- Боль в животе
- Вздутие живота
- Диарея
- Запор
- Ректальное кровотечение
- Неспособность развиваться
- Учащенное сердцебиение
- Учащенное дыхание
- Стул с кровью.
Симптомы мальротации и заворота могут быть похожи на другие состояния или проблемы со здоровьем. Проконсультируйтесь с врачом вашего ребенка для постановки диагноза.
Как диагностируется мальротация и заворот?
В дополнение к физическому осмотру и истории болезни, диагностические процедуры для мальротации и заворота могут включать различные визуальные исследования (тесты, которые показывают изображения внутренней части тела). Это делается для оценки положения кишечника и того, перекручен он или заблокирован.
Эти тесты могут включать:
- Анализы крови. Тесты для проверки электролитов.
- Табурет гваяковый. Тест для обнаружения крови в образцах стула. Узнайте больше о тестах стула.
- Компьютерная томография (компьютерная томография или компьютерная томография). Процедура диагностической визуализации с использованием комбинации рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.КТ более подробные, чем обычные рентгеновские снимки.
- Рентген брюшной полости. Диагностический тест, который может выявить кишечную непроходимость.
- Барий проглатывает / тест верхних отделов желудочно-кишечного тракта. Рентгеновская процедура для исследования кишечника на предмет аномалий. Жидкость под названием барий (металлическая, химическая, меловая жидкость, используемая для покрытия внутренних частей органов, чтобы они были видны на рентгеновском снимке) проглатывается. Рентген брюшной полости может показать аномальное расположение тонкой кишки, непроходимость (закупорку) и другие проблемы.При исследовании верхних отделов желудочно-кишечного тракта обычно исследуется тонкий кишечник, а с помощью бариевой клизмы — толстый кишечник.
- Бариевая клизма. Рентгеновская процедура для исследования кишечника на предмет аномалий. Жидкость, называемая барием (металлическая, химическая, меловая жидкость, используемая для покрытия внутренних частей органов, чтобы они были обнаружены на рентгеновском снимке), вводится в прямую кишку в виде клизмы. Рентген брюшной полости может показать, что толстый кишечник находится не в нормальном месте.
Узнайте больше об исследованиях крови и визуализации в CHOC.
Что такое лечение мальротации и заворота?
Специфическое лечение мальротации и заворота будет определено врачом вашего ребенка на основании следующего:
- Степень проблемы
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Мнение хирурга и других врачей, занимающихся уходом за вашим ребенком
- Ожидания от хода проблемы.
Мальротация без заворота часто исправляется хирургическим путем с помощью процедуры Лэдда.
Мальротация кишечника обычно не проявляется до тех пор, пока кишечник не перекручивается (заворот) или не закупоривается полосами Лэдда и не появляются симптомы. Заворот считается опасной для жизни проблемой, потому что кишечник может погибнуть, когда он перекручен и не имеет адекватного кровоснабжения.
Детям можно начинать введение жидкостей внутривенно (внутривенно) для предотвращения обезвоживания и антибиотиков для предотвращения инфекции. Зонд, называемый назогастральным (или NG) зондом, может проводиться от носа через горло и пищевод к желудку, чтобы предотвратить скопление газов в желудке.
Заворот обычно восстанавливается хирургическим путем при первой возможности. Кишечник раскручивают и проверяют на наличие повреждений. В идеале кровообращение в кишечнике восстановится после того, как он размотан, и он станет розовым.
Если кишечник здоров, его заменяют в брюшной полости. Поскольку аппендикс расположен в другой области, чем обычно, в будущем будет сложно диагностировать аппендицит. Также обычно выполняется аппендэктомия (хирургическое удаление аппендикса).
Если под вопросом кровоснабжение кишечника, кишечник можно раскрутить и поместить обратно в брюшную полость. Еще одна операция будет сделана через 24-48 часов, чтобы проверить здоровье кишечника. Если кажется, что кишечник поврежден, поврежденный участок можно удалить.
Если поврежденный участок кишечника большой, можно удалить значительную часть кишечника. В этом случае части кишечника, оставшиеся после удаления поврежденного участка, не могут быть соединены друг с другом хирургическим путем.Для продолжения процесса пищеварения может быть сделана колостома. При колостомии два оставшихся здоровых конца кишечника выводятся через отверстия в брюшной полости. Стул пройдет через отверстие (называемое стомой) и затем попадет в мешок для сбора. Колостома может быть временной или постоянной, в зависимости от объема кишечника, который необходимо удалить.
Каковы долгосрочные перспективы для ребенка с мальротацией или ребенка с мальротацией и заворотом?
Большинство детей с мальротацией и симптомами, требующими хирургического вмешательства, не имеют длительных проблем.Они, как правило, подвержены более высокому риску возникновения симптомов гастроэзофагеального рефлюкса.
Большинство детей с мальротацией, у которых возник заворот, не имеют долгосрочных проблем, если заворот был исправлен быстро и не было повреждения кишечника.
Дети с травмой кишечника, у которых была удалена поврежденная часть, могут иметь долгосрочные проблемы. Удаление большой части кишечника может нарушить процесс пищеварения, поскольку питательные вещества и жидкости всасываются из пищи в тонком кишечнике.Удаление большого сегмента кишечника может помешать ребенку получать достаточное количество питательных веществ и жидкости.
Мальротация | Johns Hopkins Medicine
Что такое мальротация или заворот?
Мальротация кишечника — это врожденное состояние (присутствует при рождении) и возникает в результате нарушения нормального формирования кишечника плода. Происходит нарушение обычных шагов, которым кишечник следует для достижения правильного положения в брюшной полости. Мальротация заставляет части кишечника оседать не в той части живота, что может привести к их закупорке или перекручиванию.
Заворот кишечника — это состояние, при котором кишечник перекручивается, что может быть результатом мальротации. Скрученный кишечник может быть заблокирован (закупорен) или может быть поврежден, когда перекручивание прерывает кровоснабжение кишечника. Если кровоснабжение прекращается на длительный период, часть или весь кишечник может погибнуть, что может быть фатальным. Поэтому заворот является неотложной ситуацией, требующей немедленного хирургического лечения.
Мальротация кишечника во время внутриутробного развития может предрасполагать младенцев к завороту кишечника, хотя заворот кишечника может возникать и в отсутствие мальротации.Заворот, связанный с мальротацией, часто возникает в раннем возрасте, часто в первый год.
Симптомы
Симптомы заворота развиваются быстро и обычно настолько серьезны, что младенцев рано отправляют в отделение неотложной помощи, что может иметь решающее значение для выживания.
Диагностика
Кровь в стуле
Рентгенография верхнего отдела желудочно-кишечного тракта
КТ
Бариевая клизма
Анализы крови
Лечение
Необходима неотложная операция по восстановлению заворота.В брюшной полости делается разрез, осматривается кишечник и сокращается заворот. Это означает, что кишечник раскручен и кровоснабжение восстановлено.
Если небольшой сегмент кишечника мертв из-за отсутствия кровотока, его резецируют (удаляют). В зависимости от состояния ребенка во время операции концы кишечника либо сшивают, либо временно отводят. Отвод — это процесс вывода стула из брюшной полости через колостому или илеостому и от тканей, которые заживают.
Когда выполняется колостомия, разрезанный конец толстой кишки подводится к отверстию, которое проделывается через стенку брюшной полости. Когда выполняется илеостомия, разрезанный конец тонкой кишки выводится через аналогичное отверстие. И колостома, и илеостома позволяют содержимому кишечника опорожняться в мешок. Позже, когда органы ребенка заживают, колостому удаляют в рамках отдельной процедуры, чтобы ребенок смог нормально опорожнить кишечник.
Позднее начало заворота без мальротации у крайне недоношенных новорожденных — исследование случай-контроль | BMC Pediatrics
Миллар AJ, Rode H, Cywes S: Мальротация и заворот в младенчестве и детстве. Semin Pediatr Surg. 2003, 12: 229-236. 10.1053 / j.sempedsurg.2003.08.003.
CAS Статья PubMed Google Scholar
Boulton JE, Ein SH, Reilly BJ, Smith BT, Pape KE: Некротический энтероколит и заворот у недоношенных новорожденных. J Pediatr Surg. 1989, 24: 901-905. 10.1016 / S0022-3468 (89) 80592-5.
CAS Статья PubMed Google Scholar
Billiemaz K, Varlet F, Patural H, Rayet I., Tardieu D, Lavocat MP, Teyssier G: [Заворот кишечника у крайне недоношенных детей]. Arch Pediatr. 2001, 8: 1181-1184. 10.1016 / S0929-693X (01) 00632-7.
CAS Статья PubMed Google Scholar
Drewett M, Burge DM: заворот сердца с поздним началом без мальротации у недоношенных детей. J Pediatr Surg. 2009, 44: 358-361. 10.1016 / j.jpedsurg.2008.10.090.
Артикул PubMed Google Scholar
Mark S, Schlöβer R, Gfroerer S, Rolle U, Böckelmann S, Weltzien A, Mildenberger E: Verfall des Allgemeinzustands eines Frühgeborenen. Monatsschr Kinderheilk. 2013, 161: 296-298. 10.1007 / s00112-012-2784-4.
Артикул Google Scholar
Цвайфель Н., Меули М., Суботик У., Мёрлен У., Маццоне Л., Арлеттаз Р: Искусственный заворот. Eur J Pediatr Surg. 2013, 23: 234-237.
PubMed Google Scholar
Raherison R, Grosos C, Lemale J, Blondiaux E, Sabourdin N, Dahan S, Rosenblatt J, Guilbert J, Jouannic JM, Mitanchez D, Audry G, Auber F: [Пренатальный заворот кишечника: опасное для жизни событие с хорошей продолжительностью -срочный исход]. Arch Pediatrie. 2012, 19: 361-367. 10.1016 / j.arcped.2012.01.012.
CAS Статья Google Scholar
Ди Маджио Дж., Де Феличе С., Мессина М., Бьяджини Дж., Тота Дж., Браччи Р.: Внутриутробный заворот без мальротации у недоношенного ребенка с очень низкой массой тела при рождении.Eur J Pediatr Surg. 1997, 7: 364-366. 10.1055 / с-2008-1071193.
CAS Статья PubMed Google Scholar
Усмани С.С., Кенигсберг К. Внутриматочный заворот без мальротации. J Pediatr Surg. 1991, 26: 1409-1410. 10.1016 / 0022-3468 (91) 91049-5.
CAS Статья PubMed Google Scholar
Kurashige T, Matsuyama S: Первичный заворот тонкой кишки у младенцев.Jpn J Surg. 1978, 8: 228-235. 10.1007 / BF02469448.
CAS Статья PubMed Google Scholar
Vergnes P, Boissinot F, Pontailler JR, Demarquez JL, Laloge V, Bondonny JM: [Первичный заворот тонкой кишки без мальротации. По поводу 7 случаев]. Анналы педиатрии. 1989, 36: 141-147.
CAS PubMed Google Scholar
Китано Ю., Хашизуме К., Окура М.: Сегментарный заворот тонкой кишки, не связанный с мальротацией в детстве.Pediatr Surg Int. 1995, 10: 335-338. 10.1007 / BF00182217.
Артикул Google Scholar
Стеффенсен Т.С., Гилберт-Барнесс Э., ДеСтефано К.А., Контопулос Э.В.: Заворот средней кишки, вызывающий гибель плода в утробе матери. Fetal Pediatr Pathol. 2008, 27: 223-231. 10.1080 / 15513810802319608.
Артикул PubMed Google Scholar
Морикава Н., Намба С., Фуджи Ю., Сато Ю., Фукуба К.: Внутриматочный заворот без мальротации, связанной с сегментарным отсутствием мускулатуры тонкой кишки.J Pediatr Surg. 1999, 34: 1549-1551. 10.1016 / S0022-3468 (99) -6.
CAS Статья PubMed Google Scholar
Блэк П.Р., Мюллер Д., Кроу Дж., Моррис Р.К., Хусейн А.Н.: Дефекты брыжейки как причина заворота кишечника без мальротации и как возможная первичная этиология атрезии кишечника. J Pediatr Surg. 1994, 29: 1339-1343. 10.1016 / 0022-3468 (94)
-2.CAS Статья PubMed Google Scholar
Коул Т., Фримен Дж. В., Прис Массачусетс: Британские эталонные центили роста за 1990 год для веса, роста, индекса массы тела и окружности головы, подогнанные к максимальной штрафной вероятности. Stat Med. 1998, 17: 407-429. 10.1002 / (SICI) 1097-0258 (19980228) 17: 4 <407 :: AID-SIM742> 3.0.CO; 2-L.
CAS Статья PubMed Google Scholar
Freeman JV, Cole TJ, Chinn S, Jones PR, White EM, Preece MA: Справочные кривые роста и веса в поперечном сечении для Великобритании.Arch Dis Child. 1990, 1995: 17-24.
Google Scholar
Михатч В.А., Франц А.Р., Хогель Дж., Поландт Ф .: Гидролизованный белок ускоряет процесс кормления младенцев с очень низкой массой тела при рождении. Педиатрия. 2002, 110: 1199-1203. 10.1542 / педс.110.6.1199.
Артикул PubMed Google Scholar
de Pipaon Marcos MS, Montes Bueno MT, SanJose B, Torralba E, Gil M, Parada I, Amo P: Получение полного энтерального питания может зависеть от характера стула у очень недоношенных детей.J Perinat Med. 2012, 40: 427-431. 10.1515 / jpm-2011-0227.
Артикул PubMed Google Scholar
Chen Y, Tseng SH, Lai HS, Chen WJ: Первичный заворот подвздошной кишки у недоношенного ребенка. J Formos Med Assoc. 2003, 102: 896-898.
PubMed Google Scholar
Jaile JC, Levin T, Wung JT, Abramson SJ, Ruzal-Shapiro C, Berdon WE: Доброкачественное газообразное расширение кишечника у недоношенных детей, получающих постоянное давление в дыхательных путях через нос: исследование сопутствующих факторов.AJR Am J Roentgenol. 1992, 158: 125-127. 10.2214 / ajr.158.1.1727337.
CAS Статья PubMed Google Scholar
Чоудхури О., Веддерберн С.Дж., Даффи Д., Гриноу А: обзор CPAP. Eur J Pediatr. 2012, 171: 1441-1448. 10.1007 / s00431-011-1648-6.
Артикул PubMed Google Scholar
Вестербик Е.А., Хенсгенс Р.Л., Михатч В.А., Бём Г., Лафебер Н.Н., ван Элбург Р.М.: Влияние нейтральных и кислых олигосахаридов на вязкость стула, частоту стула и pH стула у недоношенных детей.Acta Paediatr. 2011, 100: 1426-1431. 10.1111 / j.1651-2227.2011.02295.x.
CAS Статья PubMed Google Scholar
Заворот средней кишки Артикул
[1]
Миллар А.Дж., Роде Х., Сайвес С. Мальротация и заворот заворота в младенчестве и детстве. Семинары по детской хирургии. 2003 ноя; [PubMed PMID: 14655161]
[2]
Birajdar S, Rao SC, Bettenay F, Роль контрастных исследований верхних отделов желудочно-кишечного тракта при подозрении на мальротацию в популяции новорожденных.Журнал педиатрии и здоровья ребенка. 2017 июл; [PubMed PMID: 28425590]
[4]
Сивакумар А., Махадеван А., Лауэр М.Э., Нарваез Р.Дж., Рамеш С., Демлер К.М., Сушет Н.Р., Хаскалл В.К., Мидура Р.Дж., Гаранциотис С., Фрэнк Д.Б., Кимата К., Курпиос Н.А., Гиалуронан справа обусловливает латеральность средней кишки. Клетка развития. 2018 сен 10; [PubMed PMID: 30174180]
[6]
Нагдев Н.Г., Куреши А.М., Бхингаре П.Д., Шинде С.К., Мальротация после младенчества.Журнал детской хирургии. 2012 ноя; [PubMed PMID: 23163993]
[8]
Эпплгейт К.Е., Андерсон Дж. М., Клатте Э. К., Мальротация кишечника у детей: подход к решению проблем в верхних отделах желудочно-кишечного тракта. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2006 сентябрь-октябрь; [PubMed PMID: 16973777]
[9]
Шах М.Р., Левин Т.Л., Блумер С.Л., Бердон В.Е., Ян Д.М., Юсефзаде Д.К. Заворот всей тонкой кишки с нормальной фиксацией кишечника, имитирующий мальротацию и заворот средней кишки.Детская радиология. 2015 Dec; [PubMed PMID: 26209961]
[10]
Редди А.С., Шах Р.С., Кулькарни Д.Р., Лапароскопическая процедура Ладда у детей: вызовы, результаты и проблемы. Журнал Индийской ассоциации детских хирургов. Апрель-июнь 2018 г .; [PubMed PMID: 29681694]
[11]
Цумура Х., Итикава Т., Кагава Т., Нишихара М., Успешная лапароскопическая процедура Лэдда и аппендэктомия по поводу мальротации кишечника с аппендицитом.Хирургическая эндоскопия. 2003 Apr; [PubMed PMID: 12574927]
[12]
Исани М.А., Шлиев К., Джексон Дж., Элизи М., Асуелиме Дж., Розенберг Д., Ким Э.С., Меньше больше? Сравнение лапароскопической и открытой процедуры Лэдда у детей с мальротацией. Журнал хирургических исследований. 2018 сен; [PubMed PMID: 29937013]
[13]
Басс К.Д., Ротенберг С.С., Чанг Дж. Х., Лапароскопическая процедура Лэдда у младенцев с мальротацией.Журнал детской хирургии. 1998 Feb; [PubMed PMID: 9498402]
[14]
Arnaud AP, Suply E, Eaton S, Blackburn SC, Giuliani S, Curry JI, Cross KM, De Coppi P, Лапароскопическая процедура Лэдда для мальротации у младенцев и детей все еще остается спорным подходом. Журнал детской хирургии. 2018 окт 28; [PubMed PMID: 30442460]
[15]
Катания В.Д., Лаурити Дж., Пьеро А., Зани А., Открытый и лапароскопический подходы при мальротации кишечника у младенцев и детей: систематический обзор и метаанализ.Международная детская хирургия. 2016 Dec; [PubMed PMID: 27709290]
[16]
Хантингтон Дж. Т., Лопес Дж. Дж., Махида Дж. Б., Амбеба Е. Дж., Асти Л., Динс К. Дж., Миннечи П. С., Сравнение лапароскопической и открытой процедуры Лэдда у педиатрических пациентов. Журнал детской хирургии. 2017 июл; [PubMed PMID: 27856011]
[17]
Кулайлат А.Н., Холленбик С.С., Энгбрехт Б.В., Диллон П.В., Саффорд С.Д., Влияние назначения детской больницы на исходы у детей с мальротацией.Журнал детской хирургии. 2015 Март; [PubMed PMID: 25746700]
[19]
Marseglia L, Manti S, D’Angelo G, Gitto E, Salpietro C, Centorrino A, Scalfari G, Santoro G, Impellizzeri P, Romeo C, Гастроэзофагеальный рефлюкс и врожденные пороки развития желудочно-кишечного тракта. Всемирный гастроэнтерологический журнал. 2015 28 июля; [PubMed PMID: 26229394]
Заворот сигмовидной кишки — Детские EM Morsels
Угроза надвигающейся кишечной катастрофы всегда таится в педиатрическом отделении неотложной помощи.Рассматривается у каждого пациента с болями в животе или рвотой. Хотя симптомы могут быть связаны с не возникающей этиологией (например, CRAP, Epiploic Appendagitis), наш бдительный разум борется с опасениями по поводу инвагинации, аппендицита, мальротации и синдрома Огилви. Недавно мы также обсудили добавление Cecal Volvulus к этому списку соображений. Не желая задевать другой конец толстой кишки, следует упомянуть еще одну возможную причину непроходимости кишечника — сигмовидный заворот у детей :
Заворот сигмовидной кишки: основы
- Заворот = острое перекручивание / перегиб толстой кишки и связанная с ней брыжейка [ Tannouri, 2017 ]
- Может быть связана с обструкцией толстой кишки.
- Приводит к нарушению кровоснабжения толстой кишки .
- При отсутствии лечения прогрессирует до ишемии толстой кишки, некроза, перфорации, и открытого сепсиса .
- Этиология:
- Неясно
- Предполагается, что это связано с длинной сигмовидной кишкой с удлиненной брыжейкой и узким прикреплением брыжейки. [ Colinet, 2015 ]
- Заворот сигмовидной кишки часто встречается в некоторых взрослых популяциях.[ Haider, 2017 ]
- «Пояс заворота» = Ближний Восток, Африка, Индийский субконтинент, Турция и Южная Америка
- Это третья по значимости причина непроходимости толстой кишки в Северной Америке .
- Часто встречается с самцами в их 4-м десятилетии жизни .
- Это необычно для детей, но опасно для жизни . [ Haider, 2017; Таннури, 2017; Колине, 2015; Salas, 2000, ]
- Часто ассоциируются с детьми «группы риска» с:
- Трудно диагностировать у детей :
- Сильно вариабельные, неспецифические проявления
- Нечасто встречаются (, поэтому мы не думаем об этом )
- Отсроченная помощь, связанная с худшими результатами!
- Повышенный риск перфорации и гангрены.[ Colinet, 2015 ]
- Средний возраст учащихся детей = 7 лет . [ Colinet, 2015 ]
Заворот сигмовидной кишки: презентация
- Дети с заворотом сигмовидной кишки, как правило, проявляются одним из двух различных способов : [ Haider, 2017 ]
- Острый
- Внезапное начало сильных спазмов, вздутий, тошноты и рвоты. [ Salas, 2000 ]
- Часто внезапно развиваются осложнения.[ Salas, 2000 ]
- Рецидивирующий
- Может иметь место спонтанное сокращение заворота. [ Salas, 2000 ]
- «Запор» или «хроническая боль в животе» — это распространенные неправильные диагнозы.
- Острый
- Наиболее часто встречающиеся симптомы: [ Haider, 2017; Colinet, 2015 ]
- Боль в животе
- Может сниматься при отхождении стула или газов
- Вздутие живота
- Рвота
- Боль в животе
- Обследование: [ Colinet, 2015 ]
- Барабанная полость и вздутие живота
- Пустой свод прямой кишки
- Интересно, что болезненность живота НЕ является заметной находкой .[ Salas, 2000 ]
- Может быть пропущено при первоначальном обращении, а окончательная диагностика может быть значительно отложена. [ Colinet, 2015 ]
Заворот сигмовидной кишки: управление
- Клиническое подозрение необходимо ! [ Tannouri, 2017 ]
- Дети, у которых в конечном итоге диагностирован заворот толстой кишки, часто подвергаются множественным рентгенологическим исследованиям, часто из-за неоднозначных результатов. [ Tannouri, 2017 ]
- Важно сообщить о своих опасениях радиологу, чтобы помочь ему / ей дать контекст для рассмотрения результатов.
- Изображение:
- Обычная пленка
- Может отображать уровни жидкости и воздуха.
- Может проявляться расширенный кишечник или признак «кофейного зерна».
- Указывает на состояние только в 29% случаев. [ Haider, 2017 ]
- Выраженное вздутие толстой кишки должно вызывать беспокойство. [ Salas, 2000 ]
- Контрастная клизма
- Знак «Птичий клюв» патогномоничен для заворота.[ Haider, 2017 ; Colinet, 2015 ]
- Может быть искажен внешний вид.
- Может также уменьшить заворот.
- КТ брюшной полости
- Может выполняться в неясных случаях.
- Обычная пленка
- ВОССТАНОВЛЕНИЕ!
- Относитесь агрессивно, как если бы приближалась надвигающаяся катастрофа.
- Жидкая реанимация!
- Хирургическое управление:
- Проконсультируйтесь со своими друзьями-хирургами заранее…
- Когда у вас возникнут подозрения.
- Не ждите окончательной визуализации… это может задержать оказание медицинской помощи.
- Стратегии все еще обсуждаются . [ Haider, 2017 ; Colinet, 2015 ]
- Уменьшение заворота
- Контрастная клизма может быть успешной для уменьшения.
- Гибкая ректороманоскопия стала обычным первоначальным подходом для репозиции. [ Кападиа, 2017; Colinet, 2015 ]
- Позволяет визуализировать слизистую оболочку.
- У пациента не должно быть признаков перитонита .
- Цель сокращения — предотвратить перфорацию кишечника и осложнения . [ Haider, 2017 ]
- Частота рецидивов высока после успешного репозиции (~ 35% — 90%) [ Colinet, 2015 ]
- Безоперационная репозиция дает время для планирования и планирования хирургического обследования и сигмоидэктомия. [ Colinet, 2015 ]
- Если пациент токсичен или страдает перитонитом, исследовательская операция является предпочтительным первоначальным вариантом.
- При ранней диагностике, сокращении и окончательном ремонте прогноз отличный . [ Haider, 2017 ]
- Проконсультируйтесь со своими друзьями-хирургами заранее…
Мораль Морселя
- Не останавливайтесь на размышлениях о том, сколько Miralax должен получить ребенок. Запор может стать серьезной проблемой! Это также связано с другими серьезными проблемами!
- Положитесь на свое клиническое подозрение! Не ждите подтверждающего изображения, так как первоначальное изображение может быть неспецифическим.
- Сообщите радиологу, что вас беспокоит! Клинический контекст может помочь ему / ему понять неспецифические изображения.
- Реанимировать и уменьшить! Сделайте вливание жидкости и обратитесь к хирургу как можно раньше!
Шон М. Фокс
Мне нравится заботиться о пациентах, и мне бесконечно полезно помогать обучать других делать то же самое. Я прошел обучение по программе резидентуры по комбинированной медицине и педиатрии в Университете Мэриленда, где мне посчастливилось учиться у всемирно известных преподавателей и клиницистов.Теперь мне выпала невероятная честь работать с невероятно одаренной группой практикующих врачей в Медицинском центре Каролины.
