причины возникновения, способы устранения, народные средства
Ожидание малыша — удивительный и радостный период в жизни каждой женщины. Но нередко он омрачается неожиданным ухудшением самочувствия. Головные боли — частые спутники будущих мам. По статистике, они беспокоят каждую пятую беременную женщину.
Каковы причины возникновения головной боли при беременности? Как с ними справляться правильно? Об этом мы попросили рассказать врача-гинеколога, руководителя центра гинекологии, онкологии, репродуктивной и эстетической медицины клинической больницы «Медси» Екатерину Жуманову.
Причины мигрени при беременности
«Проблема мигреней часто возникает у женщин, — комментирует врач. — А беременность может ее усугубить. Чаще всего головные боли появляются при беременности на ранних сроках, что связано с нарушением оттока венозной крови из-за изменений гормонального статуса женщины».
Это состояние физиологично, хоть и доставляет дискомфорт будущей маме.
- Вегетососудистая дистония. При повышении артериального давления могут возникать сильные головные боли при беременности. Они локализуются в височной области, но могут концентрироваться и в затылочной части головы, в районе лба. Боль может пульсировать, нарастать и усиливаться постепенно, а на фоне эмоциональных переживаний становиться нестерпимой. При этом могут наблюдаться и нарушения общего самочувствия: головокружение, тошнота. Это состояние опасно для здоровья женщины, поэтому требует особого контроля врача.
- Токсикоз. Головная боль при беременности в первом и втором триместрах может быть проявлением токсикоза. Для нее характерны сдавливающие, сжимающие ощущения, она может концентрироваться в области шеи и затылка. Ее интенсивность более выражена утром и вечером, а в течение дня снижается.
- Гестоз. Болезненные ощущения могут возникать на фоне выраженного гестоза, а при его исчезновении проходят.

- Венозная недостаточность. Если у женщины были признаки венозной недостаточности до беременности, они могут усилиться. При этом могут беспокоить сжимающие или распирающие головные боли, интенсивность которых повышается в горизонтальном положении и уменьшается при непродолжительной ходьбе или употреблении теплых напитков. Обычно женщина испытывает облегчение, когда лежит на кровати с высокой подушкой, с приподнятой головой.
«Если женщину беспокоит головная боль при беременности, важно понять, чем она вызвана, — комментирует Екатерина Жуманова. — В первую очередь, нужно убедиться, что она не связана с высоким давлением. Пациентку следует научить измерять давление, контролировать его. При необходимости врач назначит обезболивающие препараты».
Чем лечить головные боли при беременности
По словам Екатерины Жумановой, головные боли у будущих мам — самый сложный вопрос из всех, возникающих в отношении самочувствия беременной женщины. Часто решить эту проблему самостоятельно врач-гинеколог не может.
Часто решить эту проблему самостоятельно врач-гинеколог не может.
Для этого необходимо привлекать других специалистов — врачей-неврологов, а иногда возникает и необходимость положить пациентку в стационар для проведения инфузионной терапии. Важно понимать, что единой рекомендации о том, как избавиться от головных болей при беременности, не существует. Ведь в каждом случае причины могут быть разными. И если виной нарушения работы сердечно-сосудистой системы, врач индивидуально подберет тактику лечения и порекомендует дальнейший алгоритм действий. Если состояние можно скорректировать в домашних условиях, госпитализация не потребуется.
Если же состояние не вызвано повышением давления и женщина ранее не страдала заболеваниями кровеносной системы, врач порекомендует безопасные таблетки от головной боли при беременности.
«Если давление нормальное, а мигрень не проходит или длится очень долго, в течение целого дня, нет ничего плохого в использовании обезболивающих препаратов, — уточняет Екатерина Жуманова.
— Только подбирать их нужно вместе с врачом. И использовать только те, которые показаны и возможны при данном сроке беременности».
Народные средства от головной боли при беременности
Улучшит самочувствие будущей мамы и соблюдение простых рекомендаций.
- Полноценный сон. Часто в ожидании малыша женщина испытывает сонливость в течение дня, быстро устает. Так организм показывает, что ему нужен отдых. Крайне важно хорошо высыпаться, если есть возможность, находить время для этого даже днем. После дневного сна приступ мигрени обычно проходит. Этим простым и безопасным способом можно избавиться от болезненных ощущений без лекарственных препаратов.
- Расслабление.
«Беременная женщина не должна работать по 12 часов в сутки», — советует врач.
Важно отдыхать, расслабляться, не нервничать. Уменьшить приступ головной боли может легкий массаж головы или теплый компресс. Тепло улучшает кровообращение и нормализует самочувствие. Расслабиться поможет теплый душ, плаванье в бассейне или спокойные прогулки на свежем воздухе в парке. Расслабление должно стать привычной повседневной практикой для будущей мамы.
Расслабиться поможет теплый душ, плаванье в бассейне или спокойные прогулки на свежем воздухе в парке. Расслабление должно стать привычной повседневной практикой для будущей мамы.
Профилактика
В качестве профилактики мигрени важно следить за собственным состоянием и отмечать, когда, по какой причине возникают головные боли. Если они развиваются на фоне внезапного приступа голода, нельзя допускать таких ситуаций. Стоит брать с собой на перекус легкую пищу, если вы находитесь не дома. А по утрам, после пробуждения, сразу съесть что-нибудь, чтобы не допустить приступа токсикоза.
Так как головные боли при беременности часто возникают на фоне стресса, необходимо соблюдать спокойствие и меньше нервничать. По словам врача, нет ничего опасного в приеме валерьянки в рекомендованной дозировке для снижения нервного напряжения. Это растительное средство не запрещено для будущих мам.
При работе в офисе старайтесь чаще вставать, менять положение тела, чтобы не допускать застоя венозной крови. Каждые полчаса поднимайтесь из-за стола, ходите, поднимайтесь-спускайтесь по лестнице. Поддержание нормального кровообращения поможет сохранять хорошее самочувствие и защититься от приступа мигрени.
Каждые полчаса поднимайтесь из-за стола, ходите, поднимайтесь-спускайтесь по лестнице. Поддержание нормального кровообращения поможет сохранять хорошее самочувствие и защититься от приступа мигрени.
Если головные боли возникают часто и справиться с ними этими способами не получается, проконсультируйтесь со своим врачом. Гинеколог может порекомендовать обратиться к терапевту, неврологу для прохождения обследования и выбора тактики лечения в зависимости от причины состояния.
Почему болит голова у ребенка?
Дети довольно часто жалуются на головную боль. В большинстве своем она носит, как говорят врачи, доброкачественный характер и лишь в редких случаях становится проявлением серьезного общего или неврологического заболевания. А потому важно не отмахиваться от робкой жалобы ребенка, который порой еще и не может четко сформулировать, что у него болит.
Лидирующее положение занимают так называемые головные боли напряжения – 50–80%. В основе данного заболевания лежит болезненное сокращение мышц мягких тканей головы (скальпа) или шейно–затылочной области. Ребенок испытывает ощущение, будто голова зажата обручем. Нередко боль сосредоточивается в области лба или висках – сжимающая, сдавливающая, но бывает и пульсирующая. В ряде случаев сопровождается тошнотой и рвотой.
Ребенок испытывает ощущение, будто голова зажата обручем. Нередко боль сосредоточивается в области лба или висках – сжимающая, сдавливающая, но бывает и пульсирующая. В ряде случаев сопровождается тошнотой и рвотой.
Головная боль напряжения связана, как правило, с эмоциональными стрессами. А какие стрессы у ребенка? Их не счесть. Это, например, подготовка к контрольной или экзаменам, пропажа любимого домашнего животного, ссора с другом… Длительность такой боли обычно не превышает 1–2 часов. Однако если стрессовая ситуация повторяется ежедневно (в частности, посещение школы, где у ребенка сложились стойкие конфликтные отношения), то головная боль может возникать ежедневно, развиваясь в одно и то же время.
Полный ребенок, которому не хочется раздеваться в присутствии одноклассников, часто жалуется на головную боль перед уроками физкультуры. Такая боль может развиться после длительного пребывания в душном помещении, а также от присутствия в воздухе запахов растворителей, лаков, красок. Возникает она и у детей во время простудных заболеваний, гриппа.
Возникает она и у детей во время простудных заболеваний, гриппа.
Обычно удается купировать боль приемом таблеток. Купировать, но не снять причину. Конечно, контрольные, экзамены в школе врач не в силах отменить, но вот над устранением, смягчением стрессорных воздействий надо потрудиться и родителям, и учителям, и врачу. Поэтому чем раньше вы обратитесь за помощью, тем быстрее придет облегчение к вашему ребенку.
Детский невролог, к.м.н. Колчанова Мария Ивановна
Болит голова при беременности: причины, лечение
Время чтения 6 минут
Болит голова при беременности. Многие мамочки задаются этим вопросом. Конечно, причин головной боли может быть много: это и стрессы, недосыпания, потребление большого количества кофе до беременности – все эти факторы очень сильно влияют на работу нервной системы. Обычно боли в голове проходят сами собой.
<<Оглавление>>
Почему болит голова при беременности?
Почему часто болит голова во время беременности? Если откинуть от числа причин банальное переутомление и углубиться в медицину, то можно найти причины головной боли:
- Инфекционные заболевания матери.
- Повышенное давление.
- Сосудистая дистония (заболевание нервной системы, отвечающей за работу внутренних органов и сосудов).
- Работа гормонов в крови. Обычно при беременности организм расширяет сосуды мамы. Это нужно для того, чтобы малыш хорошо питался через плаценту. Такие резкие изменения могут повлиять на возникновение головной боли.
- Вызывать дикие боли в области головы может сухой воздух в доме.
 И если в комнате будет душно, также может разболеться голова.
И если в комнате будет душно, также может разболеться голова. - Долгий сон тоже может быть причиной болей в голове.
- Пониженное давление очень часто вызывает мигрень.
При некоторых хронических заболеваниях (гайморит, синусит, проблемы со спиной) голова во время беременности постоянно болит. Также резкий отказ от вредных привычек (курение, потребление кофе) может быть причиной головной боли.
Как мы видим, голова может заболеть по многим причинам. И если мамы могут справиться с этой болью, то малыш находится в наиболее безопасном положении.
Головная боль — угроза для малыша в утробе
Когда сильно болит голова во время беременности, врачи зачастую не рассматривают этот симптом всерьёз, потому что это является обычным признаком беременности. Но не во всех случаях боли могут быть безвредными для плода.
Ниже приведены те случаи, когда нужно обязательно обратиться к врачу:
- Если головная боль в результате высокого давления мучает вас день ото дня во втором и третьем триместре беременности.

- Если головная боль сопровождается температурой и ломотой в затылочной части головы.
- Если на фоне болевого ощущения проявляются и другие симптомы (нарушения слуха, зрения, онемения, сонное состояние).
- Во время беременности голова болит каждый день утром и вечером.
- Голова болит из-за ушиба или какого-то другого недуга.
Обычную головную боль, которая проявляется при беременности легко отличить от какой-либо другой. Если вы заметили у себя серьёзные признаки недомогания, вызывайте скорую помощь. Знайте, что ваш малыш может находиться в большой опасности.
Мигрень во время беременности: причины и лечение
Мигрень – это наследственное заболевание, проявляющееся в головных болях, непереносимости яркого света, резких запахов и шума. Как ни странно, но мигрень могут вызывать обычные продукты: шоколад, сыр, апельсины, мандарины, лимон. Также одной из причин мигрени может быть нехватка воды в организме. В таком случае нужно взять за правило выпивать хотя бы по 1,5 литра воды в день, не считая супов и других жидкостей.
В таком случае нужно взять за правило выпивать хотя бы по 1,5 литра воды в день, не считая супов и других жидкостей.
Если вы принимаете лекарства, обязательно прочтите про их побочные эффекты. Возможно, в их списке есть и мигрень. Иногда резкие боли могут появиться из-за нестабильной погоды или аллергии. Во время беременности нужно внимательно прислушиваться к своему организму.
Когда очень болит голова во время беременности, можно попробовать избавиться от неё следующими средствами:
- Первое, что нужно сделать – это выпить сладкого крепкого чаю. Всем известно, что, когда в голове падает уровень глюкозы, возникают сильные боли. Поэтому нельзя полностью отказываться от сладкого.
- Хорошо помогают распаренные в кипятке листья капусты. Их нужно приложить к больному месту и обмотаться тёплым шарфом.
- Можно прикладывать к месту боли лёд или что-нибудь холодное.
- Хорошо убирает мигрень лаванда и мелисса.

Пить таблетки во время мигрени без разрешения врача запрещено. Обычно гинекологи выписывают витамины, богатые магнием. Правда, придётся подождать несколько дней, пока отступит боль, зато это очень эффективно.
Чтобы вас не одолевала мигрень, постарайтесь больше спать, пребывать на свежем воздухе и делать массажи шеи и головы.
Болит голова во время беременности: что можно?
Мы уже разобрались, почему болит голова во время беременности. Осталось выяснить, какие лекарства можно употребить, чтобы боль ушла.
При головной боли при беременности что можно. Врачи-гинекологи высшей категории составили довольно большой список тех медикаментов, которые без вреда для плода смогут снять боль:
- Панадол или Эффералган- безопасные средства, которые убирают жар и любую боль. Панадол особенно хорошо справляется с болями, возникающими в результате пониженного давления.
- НО-ШПА. Не бойтесь этого препарата. Его используют также при проблемах с маткой.
 Он уберёт ненужные спазмы, и женщине сразу станет легче. Правда, у него есть противопоказания. О них можно спросить у врача.
Он уберёт ненужные спазмы, и женщине сразу станет легче. Правда, у него есть противопоказания. О них можно спросить у врача. - Свечи с содержанием папаверина. Их лучше применять тем, кто подвержен гипертонии. Эти свечи безвредны. Их даже назначают, если у мамы вдруг повысился тонус матки.
- Всем известный бальзам «Звёздочка» также может помочь беременной справиться с болью. Нужно лишь им натереть виски и немного полежать.
- В тяжёлых случаях врачи назначают Актовегин. Он помогает плаценте питать малыша, а у мамы уходят головные боли. Но применять его следует по назначению гинеколога.
народные методы
Что делать, если во время беременности болит голова, и таблетки не помогают? На помощь придут народные средства лечения:
- Лимонная цедра очень хорошо убирает мигрень. Нужно лишь замочить кожицу в кипятке и положить на виски. Боль пройдёт в течение 30 минут.
- Сладкая вода.
 Для этого компресса понадобится тростниковый сахар и тёплая вода (2 ст.л. на стакан кипячёной воды). Прикладывать смоченную салфетку необходимо на 15 минут.
Для этого компресса понадобится тростниковый сахар и тёплая вода (2 ст.л. на стакан кипячёной воды). Прикладывать смоченную салфетку необходимо на 15 минут. - Можно сделать лепёшку из мякиша хлеба, имбиря и мяты. Приложить её к голове на 20 минут.
- Также необходимо пить чай с мятой, имбирём и мёдом. Этот напиток отлично справляется с болями в голове и успокаивает нервы.
- Хорошо заваривать чай с калиной. Она обладает не только обезболивающим, но и противовирусным эффектом. Так что вы можете распрощаться и с головной болью, и с простудой.
Если очень сильно болит голова во время беременности, не носите сильно сдавливающих головных уборов, также откажитесь от ободков и от зажимов. Постарайтесь не нарушать приток крови к голове.
При сильных приступах рекомендуется выпить стакан тёплой воды и лечь в постель. После того, как спазм прошёл, можно натереть чеснок и приложить его к вискам. Также можно прикладывать лимонную мякоть или тампон, смоченный в свекольном соке.
Ароматерапия при головных болях
После того, как врач ответил вам на вопрос, почему болит голова во время беременности, можно уже приступать к лечению. Но что делать, если нельзя пить никаких лекарств? Вам поможет ароматерапия.
В военное время многих солдат лечили именно ароматами. Так как других лекарств просто не было, приходилось обрабатывать раны маслами. Каково было удивление врачей, когда раны стали быстрее заживать! Поэтому ароматерапия о сих пор высоко ценится людьми.
Очень хорошо при боли в голове помогают ароматы лаванды, мяты и лимонного сока. Можно также делать смесь из следующих масел:
- Иланг-иланг и герань.
- Лимон, герань и сосна.
- Эвкалипт, розмарин и мята.
Эти смеси необходимо втирать в виски при сильных приступах, особенно, ночных. А если болит голова во время беременности на ранних сроках, то масла нужно подогреть. Так от них эффект будет сильнее.
Хорошо добавлять масла и в ванну.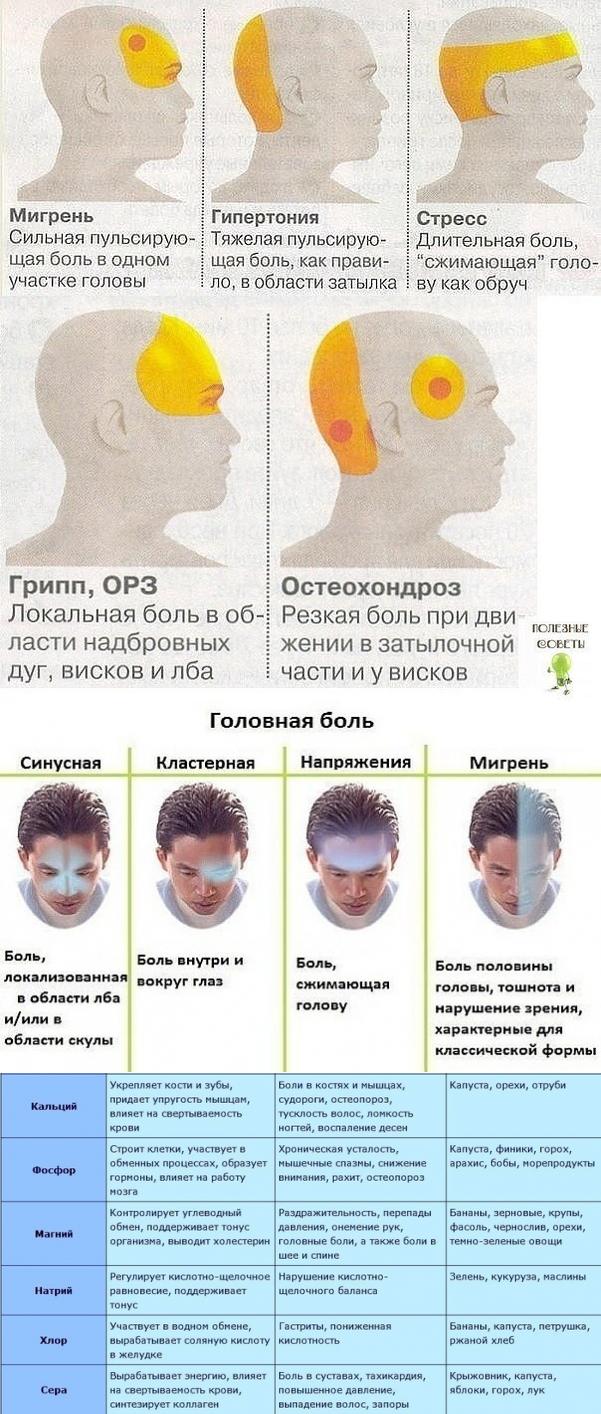 Особенно хороша смесь из молока, иланг-иланга и мускатного ореха. Она расслабляет мышцы и убирает излишний тонус.
Особенно хороша смесь из молока, иланг-иланга и мускатного ореха. Она расслабляет мышцы и убирает излишний тонус.
Мёд
Медовые продукты очень хорошо помогают боли утихнуть. Например, чтобы заглушить хроническую боль, нужно перед едой съедать по чайной ложке мёда. Калина в сочетании с мёдом даёт тоже положительный эффект. Но с этой смесью не стоит перебарщивать: нельзя съедать более 4 чайных ложек в день этого вкусного лекарства. Иначе может развиться аллергия.
Полезно заваривать бузину и добавлять в неё мёд. Один стакан такого лечебного питья может спасти беременную от сильной мигрени.
Народные целители очень ценят и прополис. С ним можно делать компрессы и натирать голову. Не забудьте после такого лечения хорошо помыться. Ведь прополис имеет специфический запах.
Народные рецепты очень хороши. Ими пользуются все без исключения люди. Конечно, мы не можем знать точно, почему болит голова во время беременности, зато человечество имеет в арсенале большой запас средств, которые помогут мамам избавиться от надоедливой боли.
Массаж
На вопрос почему болит голова во время беременности, многие массажисты отвечают: «Сосуды плохо работают». Чтобы избавиться от этих проблем, можно делать самомассаж. Очень полезным считается точечный массаж.
Вот некоторые места, надавливания на которые могут устранить головные боли:
- Виски.
- Затылок.
- Место между переносицей и внутренним уголком глаза.
- На ладони между указательным и большим пальцем.
Часто боль возникает из-за усталости мышц шеи. Чтобы убрать спазм, нужно аккуратно потереть шею. Можно также пройтись пальцами по всей длине шейных мышц.
Причины головных боле во время беременности не должны вас пугать. Конечно, многие лекарства вам запрещены, но зато есть масса народных средств, которые не оставят вас в беде.
Психосоматика головной боли. Способы самопомощи
Все люди так или иначе, знакомы с таким недугом, как головная боль.
Головная боль, а иногда мигрень, может быть ответом на множество самых разных неполадок в организме (гаймориты, синуситы, повышенное и пониженное давление, простуда и т.д.), в том числе, может иметь и психосоматическую природу.
Часто головная боль возникает в ответ на внутреннее напряжение, обусловленное трудностью с принятием решения, осуществлением выбора, выходом из конфликта, страхом перед выполнением чрезмерно трудной задачи, или выполнением действия вопреки желанию. Подобные трудности принято называть «внутренним конфликтом», и в этом случае головная боль указывает на перегрузку психики, будто мозг просит «не думай».
Так же, головная боль может возникать в ответ на интенсивные эмоции, которым нет возможности дать выход. Это может быть тревога, паника, агрессия, ужас, предчувствие опасности, чувство униженности, беспомощности, обиды и т. д.
д.
Происхождение головной боли кроется в рецепторах спазмированных кровеносных сосудов, рецепторов мозговых оболочек. Непосредственно мозг боли не ощущает. Сосуды спазмируются в ответ, на повышение или понижение кровяного давления, когда сосуды начинают работать в режиме, опасном для организма, он пытается отрегулировать необходимый для сохранения здоровья ритм кровотока, и может сужать или расширять сосуды для выполнения этой задачи. А, как мы знаем причиной резкого изменения кровяного давления могут быть эмоциональные реакции, которые не всегда воспринимаются нами, как стрессовые, организм распознает их раньше.
К счастью, устранить головную боль можно довольно быстро с помощью медикаментов. Но, как водится, устраняется следствие, а не причина.
Известно, что просто так ничего не болит. Боль призвана сообщать нам о проблемах и сбоях в организме. Головная боль сообщает о возможном ущербе, который может быть причинен организму из-за резкого перепада кровяного давления (инфаркт, инсульт, гипертонический криз и т. д.). Она призывает обратить внимание на те психологические факторы, которые способствуют развитию заболеваний, в том числе, и головной боли. Отсюда следует, что снимая боль лекарственными средствами, мы игнорируем потребности организма в нормализации ситуации угрозы, эксплуатируем его в экстремальном режиме, а это не может не сказываться на общем самочувствии, здоровье, а в конечном итоге и на продолжительности жизни…
д.). Она призывает обратить внимание на те психологические факторы, которые способствуют развитию заболеваний, в том числе, и головной боли. Отсюда следует, что снимая боль лекарственными средствами, мы игнорируем потребности организма в нормализации ситуации угрозы, эксплуатируем его в экстремальном режиме, а это не может не сказываться на общем самочувствии, здоровье, а в конечном итоге и на продолжительности жизни…
Многие из нас тщательно заботятся о своих автомобилях и знают, что ТО необходимо делать вовремя для продолжительности и эффективной работы систем механизма. А вот себе в «техническом обслуживании» мы часто отказываем. Иногда, потому что бывает жаль времени, порой, нет возможности, порой, мы просто не обращаем внимание на потребности организма, потому как существуют более важные задачи и т.д.
Естественно, решать каким образом распоряжаться собственным телом Вам и только Вам. Это Ваша жизнь и Ваше здоровье. Ницше, в свое время, отказался от лечения страшнейших многодневных мигреней, поскольку заметил, что когда его не посещает боль – ему не пишется. В этом есть доля правды. Существует гипотеза, что наиболее талантливые люди имеют разного рода проблемы, от реальных соматических болезней до невротических сложных конструкций внутренних конфликтов, и размещают в своем творчестве внутреннюю боль. Сам Ницше выразил эту мысль следующим образом: «Художника рождают исключительные обстоятельства, они глубоко родственны болезненным явлениям и связаны с ними; так что, видимо, невозможно быть художником и не быть больным». Таким образом, можно предположить, что его музой была мигрень.
В этом есть доля правды. Существует гипотеза, что наиболее талантливые люди имеют разного рода проблемы, от реальных соматических болезней до невротических сложных конструкций внутренних конфликтов, и размещают в своем творчестве внутреннюю боль. Сам Ницше выразил эту мысль следующим образом: «Художника рождают исключительные обстоятельства, они глубоко родственны болезненным явлениям и связаны с ними; так что, видимо, невозможно быть художником и не быть больным». Таким образом, можно предположить, что его музой была мигрень.
Люди, страдающие головными болями, как правило, высокообразованные, интеллектуально развитые, ответственные, самостоятельные, часто творческие личности, стремящиеся к познанию и пониманию окружающего мира и себя в нем. Это те люди, для которых «смысл жизни» не пустой звук. Часто, это люди высоких моральных устоев, довольно строго относящиеся к себе и своим достижениям, и требовательные к окружающим.
Возможно попытаться найти причину головной боли самостоятельно. Достаточно попробовать понять, что происходит неприятного, что вызывает дискомфорт? Возможно, Вы заставляете себя делать то, чего не хотите. Возможно, Вы ищете выход из сложной или конфликтной ситуации, и не можете найти. А может быть, Ваши внутренние установки диктуют Вам одно, а на самом деле Вам хочется совсем другого. Найдя причину – следует позаботиться о себе, устранить причину стресса или, если не получается, договориться с собой об отсрочке, или воспользоваться услугами специалиста.
Давайте рассмотрим на примерах некоторые из возможных пусковых механизмов головной боли и способы самопомощи.
Начнем с самой простой. Женщина делала генеральную уборку в квартире, устала, очень хочет порадовать себя каким-нибудь пирожным к чаю. Давайте попробуем увидеть тут варианты внутреннего конфликта. Приведу внутренний диалог: «Я так много сделала, устала, я заслужила пирожное. Но, это же надо собираться, идти, а я не в силах. Куда я такая растрепанная и зачуханная пойду, перепугаю окружающих… Но ведь так хочется то ягодное красивенькое пирожное!!! Нет, это удовольствие не стоит того, чтобы потратить кучу времени на сборы… И вообще, муж говорил, что худеть надо… И подруга сказала, что я округлилась… Нет, не пойду… Но как же хочется…» И самое интересное, что чем больше доводов против, тем все больше хочется. Вряд ли подобный внутренний конфликт вызовет инсульт, но если бодаться с собой довольно долго, головную боль заполучить можно запроста, да и настроение испортится, и муж, придя с работы, «под раздачу попадет», поскольку тоже лепту внес в тот голос, что против пирожного.
Приведу внутренний диалог: «Я так много сделала, устала, я заслужила пирожное. Но, это же надо собираться, идти, а я не в силах. Куда я такая растрепанная и зачуханная пойду, перепугаю окружающих… Но ведь так хочется то ягодное красивенькое пирожное!!! Нет, это удовольствие не стоит того, чтобы потратить кучу времени на сборы… И вообще, муж говорил, что худеть надо… И подруга сказала, что я округлилась… Нет, не пойду… Но как же хочется…» И самое интересное, что чем больше доводов против, тем все больше хочется. Вряд ли подобный внутренний конфликт вызовет инсульт, но если бодаться с собой довольно долго, головную боль заполучить можно запроста, да и настроение испортится, и муж, придя с работы, «под раздачу попадет», поскольку тоже лепту внес в тот голос, что против пирожного.
Подобный внутренний конфликт может помочь женщине додуматься до такой степени, что станет невероятно жаль себя, и когда придет муж, ему будет предъявлено, что он вообще не любит, не помогает, не поддерживает и вообще гад… И никто не поймет в чем дело, и даже сама супруга не вспомнит, что все началось с пирожного… Она просто будет чувствовать себя несчастной.
Наши потребности возникают для того, чтобы удовлетворяться, а если они не удовлетворяются, то должны удовлетворять доводы «Почему нет?» В данном случае, первый довод по поводу сборов был более или менее приемлемый, а второй явно критический, потому и вызвал гнев и обиду.
Как можно было поступить в этой ситуации?Например, позвонить супругу и сказать: «Я сегодня занималась генеральной уборкой, очень устала, и очень хочется себя чем-то побаловать. Я пойду в ванну, немного приведу себя в порядок. Могу попросить тебя зайти в магазин и купить нам что-нибудь к чаю. Мне, купи пожалуйста то красивое пирожное с ягодками…» Муж должен быть абсолютным «сухарем», чтобы отказать жене в такой просьбе. А если Вы за здоровый образ жизни и не можете позволить такой роскоши, как пирожное, то ищите, какой довод для Вас будет наиболее приемлемым. Это может быть количество калорий и негативное влияние углеводов на организм и желание жить долго и счастливо в добром здравии, предложите себе альтернативу, что-то не менее вкусное, но более полезное, например грушу, манго, ананас, что-то, что Вас устроит. Главное исключить из внутреннего диалога любую критику в свой адрес или адресованных Вашим желаниям. Любая критика вызывает сопротивление и внутренний конфликт. Следует избегать категорий хорошо – плохо, правильно – не правильно, осуждать себя за свою слабость и оценивать свою внешность. Отталкивайтесь от фраз, типа хочу быть здоровой, красивой, нежели от фраз, как будет влиять на Ваш облик незапланированное пирожное. Вообще, любая Ваша потребность заслуживает уважения. И чем в большем контакте Вы будете с собой, и чем внимательнее будете относиться к своим потребностям, тем меньше шансов будет попадать в ситуацию внутреннего конфликта. Старайтесь не давить на себя, а договариваться. Не апеллируйте к “долженствованиям”, а опирайтесь на реальные желания и возможности.
Главное исключить из внутреннего диалога любую критику в свой адрес или адресованных Вашим желаниям. Любая критика вызывает сопротивление и внутренний конфликт. Следует избегать категорий хорошо – плохо, правильно – не правильно, осуждать себя за свою слабость и оценивать свою внешность. Отталкивайтесь от фраз, типа хочу быть здоровой, красивой, нежели от фраз, как будет влиять на Ваш облик незапланированное пирожное. Вообще, любая Ваша потребность заслуживает уважения. И чем в большем контакте Вы будете с собой, и чем внимательнее будете относиться к своим потребностям, тем меньше шансов будет попадать в ситуацию внутреннего конфликта. Старайтесь не давить на себя, а договариваться. Не апеллируйте к “долженствованиям”, а опирайтесь на реальные желания и возможности.
Очень часто внутренний конфликт строится по принципу: «не хочу, но надо». Например, человек хочет быть хорошим и приятным, и когда его просят об одолжении, он фактически всегда отвечает согласием, не учитывая при этом реальные обстоятельства и свои возможности. Тут существует множество шансов приобрести головную боль, как в прямом, так и в переносном смысле, особенно, когда его стремление помочь окружающим касается не только его. Семья может быть не довольна тем, что он тратит на чужих людей время, которое мог бы провести с ней. К тому же, таким самоотверженным людям часто приходится делать выбор, кому оказать помощь? Поскольку быть одновременно в нескольких местах никто не может, значит, и идеального решения не существует, и кто-то непременно будет обделен вниманием и обижен. Дилемма. И кстати, выбор чаще всего делается в пользу менее близких, потому что близкие на то и близкие, поймут и простят. Помимо реальной головной боли, в этой ситуации, бывают и более серьезные последствия, близкие иногда устают ждать своей очереди…
Например, человек хочет быть хорошим и приятным, и когда его просят об одолжении, он фактически всегда отвечает согласием, не учитывая при этом реальные обстоятельства и свои возможности. Тут существует множество шансов приобрести головную боль, как в прямом, так и в переносном смысле, особенно, когда его стремление помочь окружающим касается не только его. Семья может быть не довольна тем, что он тратит на чужих людей время, которое мог бы провести с ней. К тому же, таким самоотверженным людям часто приходится делать выбор, кому оказать помощь? Поскольку быть одновременно в нескольких местах никто не может, значит, и идеального решения не существует, и кто-то непременно будет обделен вниманием и обижен. Дилемма. И кстати, выбор чаще всего делается в пользу менее близких, потому что близкие на то и близкие, поймут и простят. Помимо реальной головной боли, в этой ситуации, бывают и более серьезные последствия, близкие иногда устают ждать своей очереди…
Тут, конечно, нужно обратить внимание на свою систему ценностей: «Почему я считаю необходимым помогать всем, кто обращается ко мне? Почему мне трудно отказать? Что случится, если я откажу? и т. д.» Человек боится прослыть холодным и бесчувственным, боится, что с ним не будут общаться, перестанут уважать и т.д. По факту получается, что когда сам этот человек попадает в беду, большинство тех, кто пользовался его добротой быстренько «отваливаются», и выходит, что помочь некому. Такие люди часто вопрошают: «Но как же так, я же для них…, а они…» Помните поговорку: «Кто везет, на том и едут»? Это как раз сюда. И, в отличие от нашего альтруиста, многие не обладают таким «отрощенным» чувством долга и легко отказывают, опираясь, прежде всего, на собственные желания и потребности… Конечно, столкнувшись лицом к лицу с последствиями своих действий, человек часто способен сам осознать и понять ошибки в расстановке приоритетов. Но, если уже сегодня понятно, что что-то не так и головная боль об этом сообщает, можно начать разбираться в ситуации и принимать меры для профилактики возникновения серьезного кризиса.
д.» Человек боится прослыть холодным и бесчувственным, боится, что с ним не будут общаться, перестанут уважать и т.д. По факту получается, что когда сам этот человек попадает в беду, большинство тех, кто пользовался его добротой быстренько «отваливаются», и выходит, что помочь некому. Такие люди часто вопрошают: «Но как же так, я же для них…, а они…» Помните поговорку: «Кто везет, на том и едут»? Это как раз сюда. И, в отличие от нашего альтруиста, многие не обладают таким «отрощенным» чувством долга и легко отказывают, опираясь, прежде всего, на собственные желания и потребности… Конечно, столкнувшись лицом к лицу с последствиями своих действий, человек часто способен сам осознать и понять ошибки в расстановке приоритетов. Но, если уже сегодня понятно, что что-то не так и головная боль об этом сообщает, можно начать разбираться в ситуации и принимать меры для профилактики возникновения серьезного кризиса.
Вам необходимо пойти к руководству с разговором о повышении.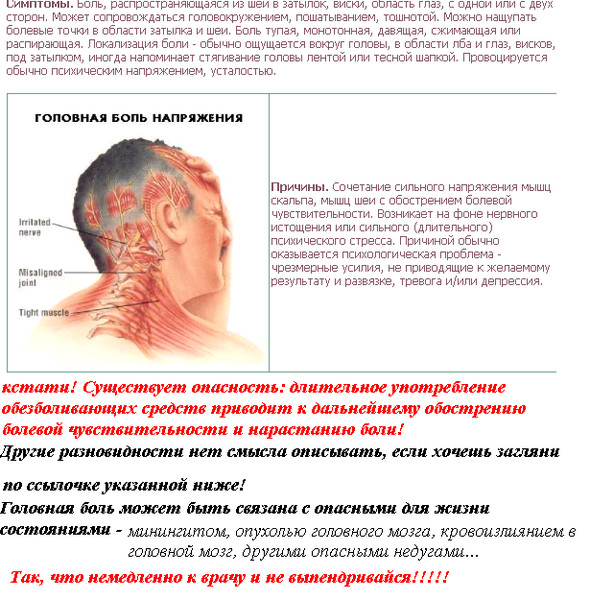 Ваша супруга и мама говорят, что Вы работаете столько лет безупречно, вполне заслужили повышение, они сочтут Вас безвольным слабаком, если Вы не сможете этого сделать. Вы не знаете, что и как говорить, не любите просить, считаете ниже своего достоинства унижаться перед шефом, да и побаиваетесь его реакции, а вдруг вообще уволит? Считаете, что если человек чего-то стоит, его и так заметят. Узнаваемо, правда? Вроде бы обычная бытовая ситуация, кто-то даже не увидит тут стресс-фактора. На самом же деле это многоуровневая стрессовая ситуация, преодолеть которую не так уж и просто.
Ваша супруга и мама говорят, что Вы работаете столько лет безупречно, вполне заслужили повышение, они сочтут Вас безвольным слабаком, если Вы не сможете этого сделать. Вы не знаете, что и как говорить, не любите просить, считаете ниже своего достоинства унижаться перед шефом, да и побаиваетесь его реакции, а вдруг вообще уволит? Считаете, что если человек чего-то стоит, его и так заметят. Узнаваемо, правда? Вроде бы обычная бытовая ситуация, кто-то даже не увидит тут стресс-фактора. На самом же деле это многоуровневая стрессовая ситуация, преодолеть которую не так уж и просто.
Смотрите, давление жены и матери – это один пласт.
Страх оказаться несостоятельным в этой ситуации – другой пласт.
Страх перед шефом – третий.
Неуверенность в собственных заслугах – четвертый.
Стремление к избеганию конфликтных ситуаций – пятый…
Насчитать в этой ситуации можно множество уровней, особенно, если еще учитывать внутренние установки, жизненный опыт, самооценку и т.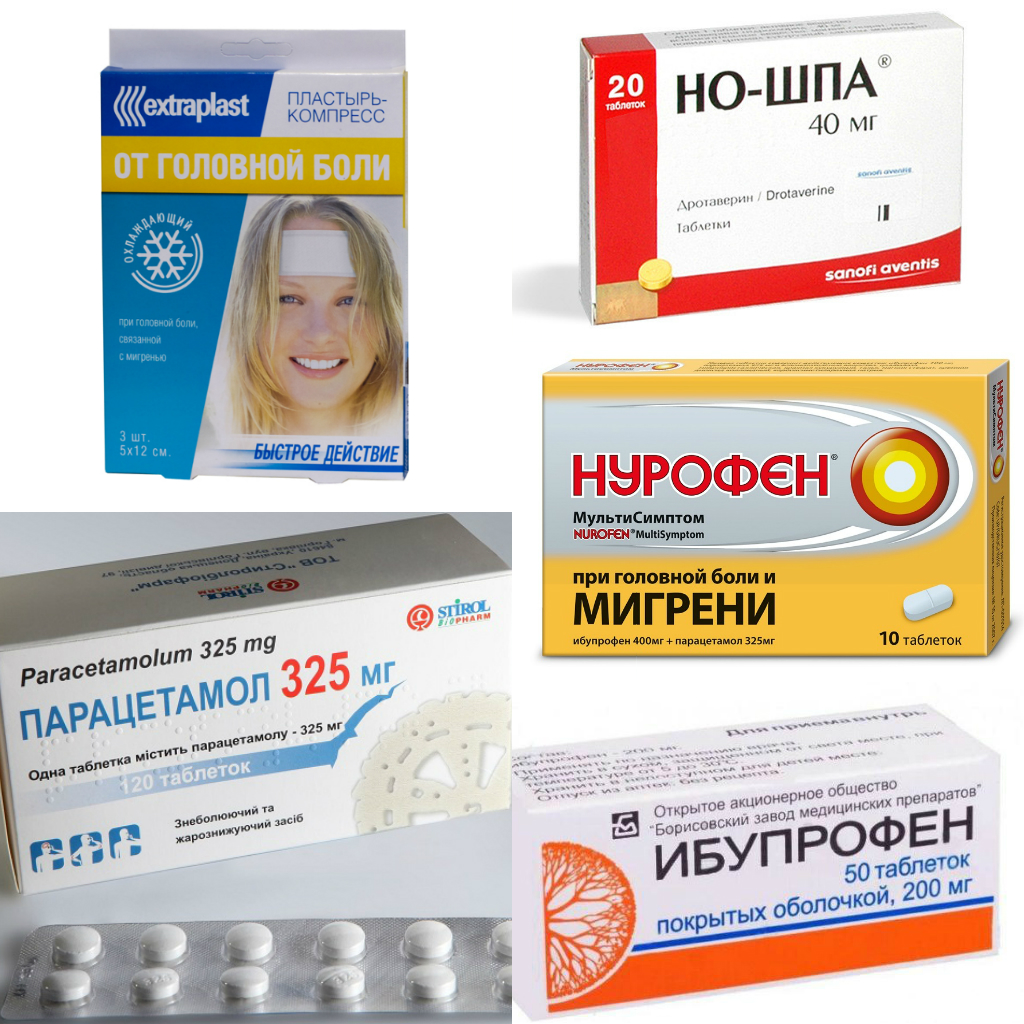 д. Так вот этот человек находится в настолько стрессовой ситуации, что головная боль – это не самое страшное, что может произойти. Решить подобную ситуацию без потерь со стороны нервной системы самостоятельно, практически не реально. Если бы человек мог решить эту ситуацию легко, то он в нее и не попал бы. Тот человек, которого мы описываем имел все предпосылки для попадания в подобный «водоворот».
д. Так вот этот человек находится в настолько стрессовой ситуации, что головная боль – это не самое страшное, что может произойти. Решить подобную ситуацию без потерь со стороны нервной системы самостоятельно, практически не реально. Если бы человек мог решить эту ситуацию легко, то он в нее и не попал бы. Тот человек, которого мы описываем имел все предпосылки для попадания в подобный «водоворот».
В этом случае лучше обратиться за помощью к психологу.
Что можно было бы сделать самостоятельно?Это сложно, но возможно.
Для начала попробовать понять: «Хочу ли я повышения?» Если да, то прежде всего сконцентрироваться на главной задаче и освободить себя от дополнительных стрессоров. Первое, что стоит сделать – договориться с родственниками: «Дорогие мои, я понял, что точно хочу повышения, но шеф сложная личность и мне нужно время для разработки правильной стратегии поведения для достижения своей цели. Прошу не затрагивать эту тему в течение месяца, чтобы я мог спокойно все обдумать».
Прошу не затрагивать эту тему в течение месяца, чтобы я мог спокойно все обдумать».
Далее рассмотреть ситуацию со страхом. Что самого страшного может произойти, если Вы не справитесь с этой задачей? Что самого страшного может сделать с Вами шеф? Тут многое зависит от личности руководителя, конечно, но тестируйте свои страхи на реальность: «Вас действительно могут уволить за такой разговор? Он действительно способен на что-то, чего Вы не в состоянии будете перенести? Если шеф и вправду сумасшедший, то на этом этапе нужно задуматься о смене работы. Если же нет, то далее следует постараться взглянуть на ситуацию не как на конфликт интересов, а как на сотрудничество, рассмотреть, что выигрывают от Вашего повышения обе стороны? Если есть сомнения в своих талантах, привлеките близких для составления списка Ваших профессиональных достоинств.
Далее следует продумать разговор, с учетом личностных особенностей руководителя и настроиться внутренне. Внутренне необходимо не только удостовериться, что Вы имеете на эту должность полное право, но и настроиться на разговор с уважаемым человеком на равных, как партнер. Т.е., необходимо протестировать предполагаемый диалог на проявление недопустимых формулировок «с верху» или «с низу», имеется ввиду адекватный с точки зрения иерархии текст. Прочтите свой монолог знакомым, близким, поинтересуйтесь, что они услышали? Они услышали именно то, что Вы хотели сказать? Вот, приблизительно по такой схеме можно попробовать действовать.
Внутренне необходимо не только удостовериться, что Вы имеете на эту должность полное право, но и настроиться на разговор с уважаемым человеком на равных, как партнер. Т.е., необходимо протестировать предполагаемый диалог на проявление недопустимых формулировок «с верху» или «с низу», имеется ввиду адекватный с точки зрения иерархии текст. Прочтите свой монолог знакомым, близким, поинтересуйтесь, что они услышали? Они услышали именно то, что Вы хотели сказать? Вот, приблизительно по такой схеме можно попробовать действовать.
Если же повышения Вы не хотите, а Вы имеете на это полное право, можно действовать иначе. Возможно, Вас абсолютно устраивает та должность, которую Вы занимаете, или Вы не готовы взвалить на себя дополнительную ответственность. Правда в этом случае будет наилучшим выходом. Необходимо прояснить ситуацию для своих близких. Это тоже бывает не просто. Ну например: «Я понимаю, что Вам крайне важно видеть меня успешным, или, Вам не хватает тех средств, которые я зарабатываю. Но, дело в том, что та должность, которую я занимаю, очень нравится мне и я не хотел бы ее менять. Обещаю Вам подумать о том, каким образом можно увеличить мой доход, не меняя сферы деятельности. Возможно, я найду похожую, но более высокооплачиваемую должность, или найду подходящую подработку. Мы обязательно найдем решение, которое устроит всех». Конечно, в этом примере есть множество вариантов решения, но в формате данной статьи рассмотреть это не представляется возможным.
Но, дело в том, что та должность, которую я занимаю, очень нравится мне и я не хотел бы ее менять. Обещаю Вам подумать о том, каким образом можно увеличить мой доход, не меняя сферы деятельности. Возможно, я найду похожую, но более высокооплачиваемую должность, или найду подходящую подработку. Мы обязательно найдем решение, которое устроит всех». Конечно, в этом примере есть множество вариантов решения, но в формате данной статьи рассмотреть это не представляется возможным.
Иногда головная боль может быть не связана с текущими событиями напрямую, особенно хроническая, а являться отзвуком похожей ситуации в прошлом. Например, Вам необходимо написать какой-нибудь социометрический тест на работе. Это совершенно простая ситуация, и не стрессовая вроде. Но то, каким образом Вас рассадили для заполнения теста, напомнило крайне стрессовую для Вас ситуацию оценки Ваших знаний в институте на сдаче государственного экзамена. Поднялась тревога, разболелась голова.
Хронические боли сформировались много ранее, и тут меньше шансов на успех при самостоятельной работе но, пытаться все равно можно и нужно. «Кто ищет, тот всегда найдет».
«Кто ищет, тот всегда найдет».
Общие рекомендации для улучшения самочувствия:
Контролируйте физическое и эмоциональное перенапряжение, не допускайте переутомления.
Соблюдайте режим дня, больше проводите время на свежем воздухе.
Спите ночью не менее восьми часов.
Найдите любимое занятие, которое будет позволять наиболее эффективно восстанавливаться (увлечение, занятие спортом, прогулки, игры, приятные контакты…)
Старайтесь переключаться с профессиональной деятельности на отдых, оставляйте мысленно работу на работе, или за дверями дома, или в ящичке и т.д.
Постарайтесь отказаться от вредных привычек.
Сбалансируйте питание.
Важно оставаться в контакте со своими чувствами и потребностями и не забывать о себе даже «спасая мир». Жизнь в гармонии с собой — это лучшая профилактика психосоматических головных болей.
Желаем Вам здоровья!!!Статья подготовлена психологами филиала 4 ГБУЗ “ПКБ №13 ДЗМ”
View this post on Instagram
?Все люди так или иначе, знакомы с таким недугом, как головная боль. ?Головная боль, а иногда мигрень, может быть ответом на множество самых разных неполадок в организме (гаймориты, синуситы, повышенное и пониженное давление, простуда и т.д.), в том числе, может иметь и психо-соматическую природу. ?Часто головная боль возникает в ответ на внутреннее напряжение, обусловленное трудностью с принятием решения, осуществлением выбора, выходом из конфликта, страхом перед выполнением чрезмерно трудной задачи, или выполнением действия вопреки желанию. Подобные трудности принято называть «внутренним конфликтом», и в этом случае головная боль указывает на перегрузку психики, будто мозг просит «не думай». ?Так же, головная боль может возникать в ответ на интенсивные эмоции, которым нет возможности дать выход. Это может быть тревога, паника, агрессия, ужас, предчувствие опасности, чувство униженности, беспомощности, обиды и т.д. ❓Как это работает? ?Происхождение головной боли кроется в рецепторах спазмированных кровеносных сосудов, рецепторов мозговых оболочек. Непосредственно мозг боли не ощущает. Сосуды спазмируются в ответ, на повышение или понижение кровяного давления, когда сосуды начинают работать в режиме, опасном для организма, он пытается отрегулировать необходимый для сохранения здоровья ритм кровотока, и может сужать или расширять сосуды для выполнения этой задачи. А, как мы знаем причиной резкого изменения кровяного давления могут быть эмоциональные реакции, которые не всегда воспринимаются нами, как стрессовые, организм распознает их раньше. ?К счастью, устранить головную боль можно довольно быстро с помощью медикаментов. Но, как водится, устраняется следствие, а не причина. Читайте продолжение на нашем сайте или в сторис! https://pb-13.ru/novosti/psihosomatika-golovnoj-boli-sposoby-samopomoshhi/ #головнаяболь ##психиатрия #тынеодна #психотерапия #помощьсихолога #психосоматика #пкб13
A post shared by Психиатрическая больница 13 (@pkb13mos) on
ОРВИ У БЕРЕМЕННЫХ
Добрый день дорогой читатель! Сегодня мы поговорим о том, что такое ОРВИ на разных сроках беременности и чем это опасно для будущих мамочек и их деток. У беременных женщин очень низкий иммунитет, а это значит, что перед любыми заболеваниями они очень уязвимы. Особенно часто одолевает будущих мам ОРВИ. Если его не лечить или заниматься самолечением, то могут возникнуть очень опасные проблемы со здоровьем не только у беременной женщины, но и у ребенка внутри утробы. Чаще всего острая респираторная вирусная инфекция (ОРВИ) начинает активно себя проявлять в переходные климатические периоды, когда происходит резкая перемена температуры. В этот период у всех людей сопротивляемость организма к разным заболеваниям резко падает, что уж говорить о будущих мамочках, у которых иммунитет резко снижается на самых ранних сроках гестации. Если Вы находитесь в положении, то прислушивайтесь к себе внимательно. Заметив у себя симптомы ОРВИ, сразу же обращайтесь к врачу. Следующие изменения со здоровьем Вам укажут на то, что у Вас подозрение на ОРВИ: ▪ резко повысилась температура тела, и на фоне этого возник насморк; ▪ нос заложило, и началось активное слезотечение; ▪ стало сильно болеть горло, появился кашель; ▪ у некоторых на фоне активно развивающейся инфекции пропадает голос, и увеличиваются лимфоузлы; ▪ Вы стали чувствовать слабость и вялость. Казалось бы, безобидные симптомы, с которыми вы неоднократно сталкивались, но так можно говорить только в том случае, если вы не беременны. Для женщин, находящихся в интересном положении, ОРВИ является прямой угрозой на всех сроках. Так как же обезопасить себя и свое чадо от столь опасного вируса? Лучше всего незамедлительно обратиться за помощью к специалисту, который в свою очередь назначит курс лечения с учетом индивидуальных особенностей Вашей беременности. На ранних сроках беременности будущей маме могут быть назначены некоторые медикаментозные препараты: иммуномодуляторы, капли в нос, спреи для горла. В середине беременности в основном применяются медикаментозные препараты, который мы описывали при лечении ОРВИ на ранних сроках. Однако к этому перечню методов лечения можно добавить еще несколько: сосудосуживающие капли в нос, жидкость для полоскания горла, жаропонижающие средства. 3 триместр – самый безопасный для матери и ребенка. Если женщина в положении заболеет простудой, то ей не придется переживать о последствиях, потому что на этом сроке малыш полностью сформирован. Все вирусы из организма будущей мамы при эффективном и правильном лечении сами исчезают, не оказывая никакого негативного влияния на плод. Однако все же, как утверждают специалисты, ОРВИ может негативно воздействовать на организм женщины на последних неделях беременности. Будущей маме нужно готовиться к родам, набираться сил, а ОРВИ будет лишь отнимать эти силы, создавая большую нагрузку на организм беременной. К тому же, если роды будут происходить в момент, когда инфекция будет особенно свирепствовать, малыш тоже может подхватить ее, а для новорожденного это является прямой угрозой для жизни. Рекомендации по лечению ОРВИ у беременных женщин в 3-ем триместре в целом такие же, как и во 2-ом, но никогда не стоит забывать, что процедура лечения всегда должна иметь индивидуальный подход. Как и любой другой недуг, ОРВИ проще предупредить, чем лечить при беременности. Профилактика принесет общую пользу для здоровья женщины и предупредит простуду. Теперь Вы знаете, чем опасно ОРВИ при беременности. Постарайтесь себя уберечь от заражения, соблюдая простые меры профилактики и ведя здоровый образ жизни. Если по какимто причинам простуды избежать не удалось, то немедленно обратитесь к врачу, чтобы быстро и максимально эффективно вылечить острый респираторный вирус. Удачи!
«За время беременности я похудела на 20 кг — врачи не понимали, что происходит»
- Винисиус Лемус
- для Бразильской службы Би-би-си
Автор фото, Фото из личного архива
Подпись к фото,Мишели с мужем на празднике в честь будущего ребенка
32-летняя Мишели Муньос мечтала стать матерью — поэтому, когда она узнала, что ждет ребенка, ее радости не было предела. Однако беременность протекала очень тяжело и обернулась для будущей матери почти непрерывными страданиями.
У нее постоянно что-то болело, ей было тяжело дышать и передвигаться. Целыми днями она лежала в кровати в полной апатии. За время беременности Мишели потеряла в весе почти 20 килограммов.
Пытаясь найти причину своих проблем со здоровьем, она обращалась к нескольким врачам, но все они говорили, что это просто побочные эффекты тяжелой беременности и что ее состояние — следствие депрессии и частой тошноты.
«Иногда я подозревала, что дела обстоят серьезнее, но в конце концов верила тому, что говорят врачи», — вспоминает Мишели.
Обычно во время беременности женщины прибавляют в весе — особенно после первых трех месяцев. Если у будущей матери здоровый показатель индекса массы тела (BMI от 18 до 25), она может дополнительно набрать 12-16 кг.
Если беременная женщина обычно отличается худобой, она может прибавить до 18 кг. А если у будущей матери лишний вес, то на время беременности ей скорее всего пропишут строгую диету; при ее соблюдении вес может почти не измениться.
Во время первого триместра женщины иногда действительно теряют в весе, поскольку из-за гормональных изменений некоторые беременные часто испытывают тошноту и рвоту. Однако даже в самых тяжелых случаях потеря веса обычно не превышает 10% и заканчивается к концу первых трех месяцев.
Автор фото, Фото из личного архива
Подпись к фото,Так Мишели выглядела до беременности
Сын Мишели родился недоношенным. Сама она была так слаба, что даже не могла удержать его на руках.
Лишь месяц с лишним спустя она обратилась еще к одному врачу, который наконец диагностировал у нее лимфому Ходжкина — злокачественное заболевание лимфатической системы.
«Он сказал, что это просто чудо — что я и мой сын еще живы», — вспоминает Мишели.
Тяжелая беременность
Завести ребенка Мишели и ее муж, 39-летний Жонатас Биасиу, пытались с весны 2016 года. Сделать это было непросто — шансы Мишели забеременеть были сильно подорваны двумя перенесенными гинекологическими заболеваниями.
Ей пришлось перенести две хирургические операции и четырехмесячную гормональную терапию — и наконец в октябре 2017 года врачи сообщили ей, что она беременна.
«Это было абсолютно невероятно. Никаких слов не хватит, чтобы выразить переполнявшее меня ощущение счастья», — рассказывает Мишели.
Однако из-за перенесенных заболеваний беременность протекала тяжело.
«С самого начала меня одолевала тошнота, которая никак не проходила, — вспоминает она. — Доктор говорил, что до четвертого месяца это нормально. Но я буквально ничего не могла есть. До конца первого триместра я понемногу худела, но с четвертого месяца потеря веса только ускорилась».
Проблемы со здоровьем в результате только усугубились. У нее началась одышка, ей стало тяжело передвигаться, она была вынуждена прекратить преподавание (Мишели — профессор истории и социологии). По словам врачей, причиной этого могла быть депрессия.
«Меня отправляли на обследование к кардиологу, эндокринологу, диетологу и гематологу. Я ходила на повторный осмотр каждую неделю. У меня брали анализы крови — и с результатами что-то было не так, но врачи говорили, что все это из-за беременности», — рассказывает она.
Автор фото, Фото из личного архива
Подпись к фото,Мишели сразу после родов
«Я была так слаба. Я целыми днями лежала в кровати, перебирая четки, и молила Господа, чтобы он дал мне сил», — говорит Мишели, глубоко верующая католичка.
То, что она почти ничего не ела, очень тревожило ее мужа: организм Мишели не принимал никакой твердой пищи. Но доктора говорили, что это нормально, — и в итоге она полностью перешла на жидкое питание.
Состояние беременной продолжало ухудшаться, но врачи по-прежнему считали, что это следствие депрессии, тошноты и других осложнений из-за беременности.
«Я самого начала обратилась к лучшим специалистам в регионе, но они ничего не нашли, — объясняет Мишели. — Меня так и не направили на дополнительное обследование, которое бы показало, что со мной что-то не так».
По словам Силваны Кинтаны из Университета Сан-Паулу, потеря беременной женщиной 20 кг веса никак не является нормой: «Даже для пациенток, страдающих ожирением, это слишком быстрая потеря веса, которая указывает на какие-то серьезные проблемы».
«У меня не было сил взять сына на руки»
На седьмом месяце беременности Мишели почувствовала острую боль в животе. В больнице сказали, что ей нужно срочно делать кесарево сечение, поскольку ребенок может погибнуть из-за нехватки околоплодной жидкости.
Маленький Самуэл родился 7 мая 2018 года. В целом мальчик был здоров, но из-за сильной недоношенности его сразу поместили в инкубатор.
Автор фото, Фото из личного архива
Подпись к фото,Мишели и Самуэл
Для самой Мишели роды оказались сложными, поскольку ей было очень тяжело дышать. Лишь позже она узнает, что проблемы с дыханием были вызваны жидкостью, которая скопилась у нее в легких в результате лимфомы.
После родов она была так ослаблена, что не смогла даже взять ребенка на руки.
«У меня совсем не было сил. Люди думали, что у меня, наверное, послеродовая депрессия или что я просто чудовище, но я просто физически не могла этого сделать», — рассказывает она.
Мишели провела в больнице еще неделю — большую часть этого времени спала. Она несколько раз видела сына в инкубаторе, но так и не смогла взять его на руки. Кормить новорожденного грудью она также не могла из-за проблем со здоровьем.
Самуэл пролежал в инкубаторе 15 дней, но оказался абсолютно здоров. Ему даже не потребовался респиратор.
«В моем теле почти не осталось крови»
Спустя 40 дней после родов Мишели все еще была очень ослаблена. У нее по-прежнему болело все тело, а кожа начала бледнеть, так что родственники решили в срочном порядке показать ее новому врачу.
Доктор был изумлен, узнав о 20 потерянных пациенткой килограммах. В ходе осмотра он обнаружил у нее припухлости в районе лимфоузлов — и направил на дальнейшее обследование.
Для начала Мишели пришлось делать срочное переливание крови. «В моем теле крови почти не осталось», — говорит она.
Автор фото, Getty Images
Подпись к фото,Так выглядят клетки лимфомы Ходжкина
Еще через несколько дней анализы показали, что Мишели страдает от лимфомы Ходжкина — рака лимфатической ткани, участвующей в создании иммунитета.
К этому моменту болезнь уже добралась до ее сердца и легких, лимфоузлы опухли у нее под мышками и в паху.
«У меня в сердце и в легких скопилась жидкость, вот почему мне было тяжело дышать», — объясняет она.
Рак был диагностирован на последней, четвертой стадии. Когда именно началось заболевание, неизвестно, но поздняя диагностика позволила болезни развиться.
«Когда врач сообщил мне диагноз, я опустила голову и зарыдала. Это звучало как смертный приговор», — вспоминает Мишели.
«Я знал, что от этого вида рака есть лекарство, — продолжает ее муж — Но болезнь была уже на такой поздней стадии, а Мишели была так ослаблена, что я совсем не был уверен, что она переживет терапию».
В середине прошлого года, почти через две недели после постановки диагноза, она начала курс химиотерапии.
Лечащий врач Мишели, гематолог Суэлен Родригес Сталлбаум, подтверждает, что диагностировать лимфому во время беременности может быть действительно очень сложно.
К счастью, болезнь матери никак не отразилась на здоровье маленького Самуэла. Как поясняет Сталлбаум, поскольку раковые клетки находятся в лимфатической системе, они редко передаются еще не рожденному ребенку.
В течение полугода Мишели прошла 20 сессий химиотерапии. Первая была самой тяжелой. На второй месяц лечения у нее начали выпадать волосы. Но на третий месяц она, наконец, смогла взять сына на руки — и «это было непередаваемое чувство».
В феврале курс химии был успешно завершен. Мишели вернулась на работу.
Следующие пять лет ей придется регулярно проходить обследование, чтобы оценить возможность возврата заболевания. Только после этого можно будет сказать, что ее удалось вылечить.
Сама Мишели говорит, что ее случай должен стать уроком для других: «Когда вам кажется, что ваше тело ведет себя странно — задавайте вопросы и требуйте ответов. Найдите того профессионала, который действительно о вас позаботится».
Классификация головной боли и её лечение, к какому врачу обращаться
Классификация головной боли и её лечение.
14 Декабря 2018
Головная боль является самой частой жалобой среди пациентов на приеме у врача-невролога. По классификации выделяют 2 вида головной боли: первичные и вторичные.К первичной головной боли относится головная боль напряжения, мигрень, невралгия тройничного нерва, кластерная головная боль. Вторичные головные боли может возникнуть вследствие патологии шеи, при злоупотреблении анальгетиками, после травм головы, на фоне инфекций.
Рассмотрим наиболее часто встречающиеся варианты.
Мигрень обычно характеризуется сильной пульсирующей головной болью, сопровождающейся тошнотой, непереносимостью яркого света и сильных запахов, общей слабостью. Боль, как правило, имеет односторонний характер. Продолжительность приступа может быть от нескольких часов до трех дней.
Головная боль напряжения чаще всего несильная, но может регулярно повторяться и продолжаться до недели. Характер боли давящий или сжимающий, может распространяться как на всю голову, так и на ее часть — затылок, лоб, темя. Возникает этот вид болевых ощущений у тех, кто по роду деятельности часто испытывает длительное мышечное напряжение (вынужденная поза во время работы за компьютером, вождения автомобиля, неудобное положение во время сна), постоянно подвергается психоэмоциональным нагрузкам.
Кластерная головная боль пульсирующего характера, обычно односторонняя, в области лба или глаза, иногда сопровождается покраснением, отеком, слезотечением. Приступы, как правило, продолжаются от 20-ти минут до полутора часов, но в тяжелых случаях могут повторяться несколько раз в сутки в течение нескольких недель.
Головная боль, вызванная инфекциями, обычно сопровождается температурой, ознобом.
При менингите головная боль острая, пульсирующая, с температурой 37,5 градусов и выше, рвотой.
Посттравматическая головная боль возникает при ушибе или сотрясении головного мозга, повреждении черепа или шейного отдела позвоночника. Характер и локализация боли напрямую зависят от типа травмы.
Синусная головная боль возникает из-за воспаления в области носовых пазух, обычно сопровождается отеками слизистой, заложенностью носа и насморком. Для этого типа характерны болезненные ощущения в лобной и околоносовой части лица.
Головные боли, связанные с поражением тройничного нерва, обычно длятся всего несколько секунд, но очень мучительны. Боль возникает в любой области лица во время употребления пищи или разговора. Наиболее распространенной причиной поражения тройничного нерва являются кариес, стоматит, неправильный прикус, а также гаймориты.
Для установления причины головной боли следует обратиться к врачу-специалисту(неврологу), который назначит необходимое дообследование, установит причину болезни и назначит необходимое лечение.
Данная статья подготовлена врачом-неврологом первой квалификационной категории Петроченко Мариной Николаевной
Оценка головной боли во время беременности
Хотя во время беременности появляется много новых симптомов, таких как увеличение веса, кислотный рефлюкс и боль в спине, также может наблюдаться ухудшение или улучшение существующих заболеваний.
Риккардо Ботта / EyeEm / Getty ImagesНапример, мигрень, как правило, улучшается во время беременности, особенно во втором и третьем триместрах. Также могут возникнуть другие состояния, такие как головные боли, характерные только для беременности.
Оценка головной боли во время беременности
При оценке вашей головной боли врач подробно изучит историю болезни.Она может задать вам вопросы, касающиеся любых ваших заболеваний, таких как высокое кровяное давление или депрессия, или принимаете ли вы какие-либо лекарства или добавки, отпускаемые без рецепта, такие как витамины, кофеин или слабительные.
Ваш врач также поинтересуется характеристиками вашей головной боли, например, насколько она интенсивна, как долго длится или есть ли связанные симптомы, такие как тошнота или рвота. Это делается для того, чтобы поставить точный диагноз, а также оценить признаки головной боли и исключить неотложную медицинскую помощь.
Некоторые конкретные предупреждающие признаки головной боли (которые могут сигнализировать об опасной головной боли во время беременности), требующие немедленной медицинской помощи, включают:
- «Худшая головная боль в моей жизни»
- Расплывчатое зрение
- Неврологические симптомы, такие как слабость или онемение
- Головная боль с лихорадкой и / или ригидностью шеи
- Головная боль при повышенном артериальном давлении и / или отеке ног
- Головная боль, связанная с напряжением, сексом или маневром Вальсальвы
- Впервые возникшая мигренеподобная головная боль
- Изменение характера или тяжести головной боли
Первичные головные боли во время беременности
Тремя наиболее распространенными первичными головными болями являются мигрень, головные боли напряжения и кластерные головные боли.Хотя у женщины может развиться новое расстройство головной боли во время беременности, обычно эти расстройства уже существуют. Помимо мигрени, головные боли напряжения и кластерные головные боли, как правило, остаются стабильными во время беременности.
Мигрени являются наиболее частой головной болью во время беременности, но обычно менее серьезны и возникают реже, чем боли вне беременности. Тем не менее, мигрень может ухудшиться первоначально в течение первого триместра, особенно при изменении уровня гормонов в организме и возникновении дополнительного стресса.
Существуют некоторые научные доказательства того, что женщины с мигренью могут подвергаться более высокому риску развития преэклампсии и / или преждевременных родов, хотя необходимо провести дополнительные исследования, чтобы выявить эту взаимосвязь.
Головные боли при преэклампсии / эклампсии
Преэклампсия и эклампсия — серьезные заболевания, которые могут возникнуть после 20 недель беременности и / или в послеродовой период. Преэклампсия вызывает высокое кровяное давление и белок в моче.
Помимо очень высокого артериального давления, тяжелая преэклампсия может вызвать следующие симптомы:
- Низкое количество мочи
- Проблемы с печенью
- Изменения видения
- Низкое количество тромбоцитов
- Ограничение внутриутробного развития
Эклампсия является потенциально смертельным заболеванием и возникает, когда у женщины возникают судороги, слепота и / или кому на фоне тяжелой преэклампсии.
Как при преэклампсии, так и при эклампсии головная боль является обычным симптомом и может напоминать мигрень, часто характеризуется ощущением пульсации и сопровождается тошнотой и светобоязнью (чувствительностью к свету) и / или фонофобией (чувствительностью к звуку).Взаимодействие с другими людьми
Однако, в отличие от мигрени, головная боль, связанная с преэклампсией, может быть связана с другими тревожными особенностями, такими как нечеткое или двоение в глазах и боль в животе. Более того, хотя мигрень обычно возникает на одной стороне головы, головная боль от преэклампсии распространяется повсюду.
Согласно статье Headache , у женщин с мигренью в анамнезе вероятность развития преэклампсии почти в четыре раза выше, чем у женщин без мигрени в анамнезе.
Лечение преэклампсии и эклампсии обычно включает рождение ребенка в дополнение к сульфату магния, блокаторам кальциевых каналов и, возможно, противосудорожным препаратам.Взаимодействие с другими людьми
Идиопатическая внутричерепная гипертензия
Идиопатическая внутричерепная гипертензия (ИИГ) — серьезное заболевание, которое обычно наблюдается у полных женщин детородного возраста. Это может произойти в любом триместре беременности.
ИИГ вызывает головную боль, а также изменения зрения и пульсирующий шум в ушах (когда люди слышат ритмичный звук, соответствующий их сердцебиению). У людей с ИБГ будет нормальное изображение головного мозга, но при выполнении люмбальной пункции у них будет повышенное давление спинномозговой жидкости.
Кроме того, у женщин с ИБГ наблюдается отек диска зрительного нерва — состояние, которое характеризуется отеком за глазом из-за повышенного давления жидкости в головном мозге. В целом, лечение ИИГ направлено на снижение или регулирование веса и снижение повышенного внутричерепного давления.
Иногда внутричерепная гипертензия вызывается другим заболеванием — это называется вторичной внутричерепной гипертензией. Наиболее частой причиной вторичной внутричерепной гипертензии является тромбоз вен головного мозга, который может возникнуть на любом сроке беременности, но чаще всего встречается в послеродовом периоде.
Обратимый синдром сосудов головного мозга
Обратимый церебральный сосудистый синдром, также известный как синдром Колла-Флеминга, является еще одним синдромом головной боли, который может быть вызван беременностью, а также может возникать в послеродовом периоде. Люди с этим синдромом головной боли обычно описывают головную боль как гром, то есть сильную, внезапную и взрывную головную боль.
Причина этого синдрома неизвестна, но считается, что причина боли связана со спазмом артерий в головном мозге.Лечение проводится с помощью блокаторов кальциевых каналов, которые представляют собой лекарство от кровяного давления, которое помогает расширять или открывать мозговые артерии.
Имейте в виду, что если женщина попадает в отделение неотложной помощи с сильной головной болью, необходимо провести исчерпывающий подход, чтобы исключить субарахноидальное кровоизлияние, прежде чем предполагать, что у женщины обратимый церебральный сосудистый синдром.
Другие причины
Помимо упомянутых выше расстройств головной боли, существуют и другие потенциальные причины опасных головных болей, такие как инсульт, менингит, расслоение сонной или позвоночной артерии и апоплексия гипофиза.Существуют также потенциальные доброкачественные причины, такие как синусит, головная боль после люмбальной пункции или головная боль, вызванная отменой лекарств.
Слово от Verywell
В конце концов, большинство головных болей при беременности не опасны. Тем не менее, если вы испытываете головную боль во время беременности, которая не снимается простыми средствами, такими как холодные компрессы, сон, кофеин (если вы подозреваете головную боль при отмене кофеина), релаксация и / или еда, или если ваша головная боль следует другой схеме или показывает предупреждающие признаки головной боли, сразу же обратитесь к врачу.
Вторичные головные боли во время беременности и в послеродовой период
Женщина с головной болью во время беременности или в послеродовом / послеродовом периоде (первые 6 недель после родов) должна быть тщательно обследована, поскольку этот период времени сам по себе считается «красным флажком» для вторичных причин головной боли. 1 Физиологические, гормональные и процедурные факторы беременности и послеродового периода приводят к повышенному риску возникновения головных болей различной этиологии, включая сосудистые и гипертонические расстройства, нарушения внутричерепного давления и объемные поражения.В этой статье обобщены данные о распространенности вторичной головной боли во время беременности, обсуждается, когда врачу следует продолжить обследование, а также излагаются особенности вторичной этиологии головной боли.
Эпидемиология
В нескольких исследованиях изучалась частота вторичной головной боли у беременных или в послеродовом периоде. В ретроспективном исследовании, проведенном в Бронксе, штат Нью-Йорк, были рассмотрены 140 женщин, которые обратились в отделение неотложной помощи с головной болью во время беременности и получили консультацию невролога. 2 В этой популяции у 35% женщин в конечном итоге была диагностирована вторичная головная боль, и более половины вторичных головных болей были вызваны гипертоническими расстройствами (51,0%), преимущественно преэклампсией (38,8%). Другое ретроспективное исследование, проведенное в Берлине, Германия, оценило 151 женщину, получившую неврологическую консультацию по поводу острой головной боли во время беременности, и обнаружило, что у 42,4% была диагностирована вторичная головная боль, чаще всего вызванная инфекционной этиологией, такой как вирусный или острый синусит (29.7%), за которыми следуют гипертонические расстройства (22%). 3
Что касается головной боли в послеродовом периоде, то другое исследование, проведенное в Бронксе, штат Нью-Йорк, ретроспективно рассмотрело случаи 63 женщин, у которых возникла острая головная боль и которые получили консультацию невролога. Почти у трех четвертей этих послеродовых женщин была диагностирована вторичная головная боль, чаще всего от постдуральной пункционной головной боли (45,7%). 4 Ретроспективное исследование 95 женщин в послеродовом периоде, проведенное в Цинциннати, Огайо, также выявило высокий уровень вторичной головной боли (51%), причем 48% вторичных головных болей были вызваны преэклампсией / эклампсией. 5 Однако 2 проспективных исследования показали гораздо меньшую частоту вторичных головных болей в послеродовом периоде — только 4,7% 6 и 8,3% 7 женщин с острой головной болью в послеродовом периоде в конечном итоге были диагностированы с вторичной этиологией. Это несоответствие, вероятно, отражает различия в выборке в разных исследованиях, поскольку ретроспективные исследования женщин, получающих неврологическую консультацию, выбирали бы более сложные и опасные случаи.
Дифференциальная диагностика
Неврологи, оценивающие острую головную боль при беременности и в послеродовом периоде, должны поддерживать высокий индекс подозрений на вторичную головную боль.Однако эпидемиологические исследования также показывают, что у большинства женщин, у которых наблюдается головная боль во время беременности, в конечном итоге диагностируется первичное расстройство головной боли, такое как мигрень или головная боль напряжения. Мигрень чаще всего встречается у женщин детородного возраста, и хотя мигрень обычно проходит по мере прогрессирования беременности, до одной трети всех женщин испытывают мигрень в какой-то момент во время беременности, 8 , а у некоторых может даже быть первая мигрень или мигрень. аура при беременности. 2 В послеродовой период мигрень часто усиливается в результате гормональных изменений и недосыпания; чуть более 50% женщин с мигренью сообщают о рецидиве в течение первого месяца после родов. 9
Учитывая высокую частоту первичных головных болей во время беременности и в послеродовом периоде, может быть трудно определить, следует ли проводить дальнейшее обследование, особенно у женщин с мигренью в анамнезе. Как правило, новая головная боль или головная боль, значительно отличающаяся от предшествующих головных болей, должна быть оценена на предмет вторичных причин.История мигрени не обязательно обнадеживает, потому что мигрень связана с более высоким риском вторичной этиологии головной боли, такой как преэклампсия / эклампсия. 10
В таблице представлены типичные признаки и симптомы вторичной головной боли и показано, что многие этиологии могут возникать на поздних сроках беременности и в послеродовом периоде. Таким образом, клиницист должен проявлять особую бдительность в отношении вторичной головной боли по мере прогрессирования беременности.
Некоторые эпидемиологические исследования изучали, какие клинические особенности связаны с риском вторичной головной боли во время беременности и в послеродовом периоде.Выявленные факторы риска включают отсутствие в анамнезе головной боли, вторичной головной боли в анамнезе, повышенное кровяное давление, лихорадку, отклонения в результатах лабораторных исследований и отклонения от нормы неврологического обследования. 2,3 Исследование показало, что визуализация головного мозга при острой головной боли во время беременности была более вероятной, если головная боль была сильной или сопровождалась судорогами или изменением сознания. 11 При послеродовой головной боли отклонения от нормы при визуализации и ортостатический паттерн были связаны с риском вторичной головной боли. 4 Головная боль во время беременности или в послеродовом периоде с новыми или необычными признаками, сопровождающаяся системными симптомами или острым неврологическим дефицитом, требует дальнейшего обследования с помощью нейровизуализации.
Визуализирующие исследования
Предпочтительным методом визуализации во время беременности является МРТ, потому что не было выявлено риска для матери или плода при МРТ 3 Т или ниже. Однако во время беременности следует избегать контраста гадолинием, поскольку он связан с риском аномалий развития плода, воспалительных состояний плода и самопроизвольного аборта.Для визуализации вен следует заказать МР-венографию (MRV) без гадолиния.
Визуализация с помощью КТ сопряжена с риском воздействия на плод ионизирующего излучения, которое может увеличить риск мутагенеза плода, злокачественных новообразований, задержки роста и врожденных пороков развития, особенно если плод подвергается облучению на ранних сроках беременности. Однако в экстренных случаях КТ головы без контрастирования должна быть получена вместо МРТ, потому что расчетная доза облучения плода от КТ головы очень мала. Следует избегать йодированного контраста; он может подавлять функцию щитовидной железы плода.
В послеродовом периоде нет особых ограничений для нейровизуализации. Использование йодсодержащего контраста или гадолиния считается безопасным во время лактации, и можно использовать компьютерную томографию, включая обычную ангиографию. В таблице представлены конкретные методы визуализации, рекомендованные для каждой предполагаемой вторичной причины головной боли.
Физиология
Сердечно-сосудистая система претерпевает множество изменений, чтобы соответствовать высоким метаболическим потребностям беременности. Эти изменения включают увеличение объема плазмы, сердечного выброса, ударного объема и частоты сердечных сокращений.В то же время снижается системное сопротивление сосудов, что приводит к увеличению венозной емкости и относительному венозному застою. Венозный застой, увеличение прокоагулянтных факторов и снижение ингибиторов свертывания способствуют состоянию гиперкоагуляции, которое является наибольшим в конце третьего триместра и в начале послеродового периода. Также может происходить структурное перестройка стенок артериальных сосудов, что повышает уязвимость к стрессу. 12 Эти физиологические изменения предрасполагают женщину ко многим вторичным причинам головной боли во время беременности и в послеродовом периоде.
Общие вторичные головные боли при беременности и в послеродовом периоде
Гипертонические и гомеостатические расстройства
Преэклампсия / эклампсия, синдром обратимой церебральной вазоконстрикции (RCVS) и синдром задней обратимой энцефалопатии (PRES) являются причинами вторичной головной боли, характеризующейся повышенным тонусом сосудов и дисфункцией эндотелия. Хотя эти расстройства могут возникать независимо, преэклампсия / эклампсия, PRES или RCVS часто возникают одновременно.По этой причине женщины с преэклампсией / эклампсией и головной болью должны пройти нейровизуализацию для оценки RCVS или PRES, а также наличие RCVS или PRES должно побудить к прохождению обследования на преэклампсию / эклампсию.
Преэклампсия / эклампсия. Преэклампсия диагностируется на основании гипертонии с признаками поражения органов-мишеней (например, тромбоцитопения, нарушение функции печени, почечная недостаточность, отек легких, визуальные изменения или головная боль). Если возникает генерализованный тонико-клонический приступ, диагноз — эклампсия.Преэклампсия / эклампсия присутствует в 2-8% беременностей и может возникать с 20 недели гестации до послеродового периода. Следует отметить, что артериальное давление может не повышаться во втором и третьем триместрах из-за снижения системной резистентности беременности. Головная боль — частый симптом преэклампсии и может предшествовать судорогам у 77% женщин с эклампсией. 13 Головная боль при преэклампсии / эклампсии обычно прогрессирует, не поддается лечению и может иметь такие же качества, что и мигрень. 4 Несмотря на то, что большинство случаев преэклампсии / эклампсии в конечном итоге диагностируются акушерами, необходимо внимательно следить за артериальным давлением и лабораторными отклонениями при обследовании женщины на поздних сроках беременности или в послеродовом периоде с рефрактерной головной болью.
Обратимая церебральная вазоконстрикция. Обратимая вазоконстрикция внутримозговых артерий характеризует RCVS, которая может осложняться судорогами, ишемическими инсультами, неаневризматическим (выпуклым) субарахноидальным кровоизлиянием (SAH) и обратимым отеком мозга (например, PRES).Обычно ОКВС возникает в послеродовом периоде — обычно в первую неделю после родов — и проявляется сильной головной болью, которая достигает пика в течение нескольких секунд. Женщина в раннем послеродовом периоде с новыми или повторяющимися головными болями и колеблющимися неврологическими нарушениями или припадками должна вызывать тревогу в связи с этим диагнозом. Сужение сегментарных сосудов головного мозга на изображениях, которое спонтанно разрешается в течение 3 месяцев, подтверждает диагноз RCVS. Однако визуализация сосудов может быть отрицательной, особенно на ранних стадиях RCVS, когда преимущественно поражаются более мелкие периферические сосуды.В случае сильного подозрения визуализацию следует повторить через 2–4 недели. Во время беременности предпочтительным методом визуализации является МР-ангиография (МРА) головного мозга без контраста, но в послеродовом периоде возможны КТ-ангиография (КТА) или обычная ангиография. Последовательное внутричерепное допплеровское ультразвуковое исследование также может быть рассмотрено во время беременности или в послеродовом периоде.
Синдром задней обратимой энцефалопатии . Нарушение церебральной ауторегуляции и повышенная утечка капилляров вызываются PRES и, в свою очередь, приводят к вазогенному отеку, обычно в теменных и затылочных долях.Во время беременности и в послеродовом периоде PRES обычно возникает на фоне преэклампсии / эклампсии, но может возникать у женщин с нормальным давлением. Головная боль — наиболее частый симптом PRES, также часто наблюдаются изменения зрения из-за поражения затылочных долей. Ретроспективное исследование женщин с эклампсией показало, что 60% с одновременным PRES проявляли головную боль и нарушение зрения. 14 Головная боль при PRES обычно описывается как двусторонняя, затылочная или голоцефальная и похожая на давление.
Цереброваскулярные заболевания
Сердечно-сосудистые изменения, возникающие во время беременности и в послеродовом периоде, повышают риск ишемических и геморрагических инсультов, которые часто сопровождаются головной болью. Инсульт является наиболее частой причиной серьезной инвалидности во время беременности, и частота инсультов во время беременности и в послеродовом периоде выросла за последние 20 лет до 22 случаев на 100 000 случаев в США, вероятно, в результате роста показателей гипертонии и сердечно-сосудистых заболеваний. 15 Преэклампсия / эклампсия является самым сильным фактором риска инсульта и играет роль в 25–50% случаев инсульта во время беременности и в послеродовом периоде. 16
Церебральный венозный тромбоз. Как правило, венозный тромбоз головного мозга (ЦВТ) возникает на поздних сроках беременности и в послеродовом периоде, когда риск гиперкоагуляции наиболее высок, а три четверти случаев ЦВТ, связанных с беременностью, возникают в послеродовом периоде, когда могут присутствовать дополнительные факторы риска тромбоза (например, травматические роды, кесарево сечение срез, утечка спинномозговой жидкости (ЦСЖ), обезвоживание и анемия. Диагноз ЦВТ часто откладывается. Исследование показало, что средняя продолжительность между появлением симптомов и постановкой диагноза ЦВТ составляла почти 6 дней. 17 Эта задержка вызывает беспокойство, учитывая возможность серьезных осложнений (например, судороги, ишемические или геморрагические инсульты). Головная боль является наиболее частым симптомом ЦГВ, о котором сообщается как присутствующий симптом в 86,1% случаев ЦВН. 18 Головная боль вариаторной трансмиссии обычно начинается медленнее, хотя в 10% случаев она может быть громовой. Другие клинические признаки CVT включают признаки высокого внутричерепного давления, такие как пульсирующий шум в ушах и отек диска зрительного нерва, или сопутствующие очаговые неврологические нарушения, которые не соответствуют артериальному распределению.В качестве метода визуализации выбирают МРТ с MRV, которую следует проводить при новой или неослабевающей головной боли на поздних сроках беременности или в послеродовом периоде.
Геморрагический инсульт. Геморрагический инсульт вызывается множеством механизмов на протяжении беременности и в послеродовом периоде, включая внутримозговое кровоизлияние, связанное с артериально-венозной мальформацией (ICH), аневризматический SAH или RCVS с ассоциированным SAH или ICH. Исследования течения сосудистых мальформаций и аневризм противоречат друг другу, но в третьем триместре риск разрыва аневризмы может быть выше из-за повышения артериального давления, увеличения объема плазмы и изменения реактивности сосудов.Риск неаневризматической САК повышается только в послеродовом периоде из-за более высокого риска ОКВЗ. Наличие тромбоцитопении, вызванной преэклампсией / эклампсией, гемолизом, повышенными ферментами печени, синдромом низкого количества тромбоцитов (HELLP) и тромботической тромбоцитопенической пурпурой на поздних сроках беременности и в послеродовом периоде, также может увеличить риск геморрагического инсульта. Головная боль, особенно громовая, является распространенным симптомом геморрагического инсульта, но часто возникают сопутствующие неврологические симптомы, включая снижение уровня сознания.Подозрение на геморрагический инсульт требует неотложной КТ головы, за которой в случае отрицательного результата следует выполнить люмбальную пункцию при подозрении на САК.
Ишемический инсульт. Существует повышенный риск ишемического инсульта, который начинается в первые несколько дней до родов и распространяется в послеродовой период. 19 Хотя симптомы ишемического инсульта обычно являются очаговыми неврологическими нарушениями, головная боль может быть сопутствующим симптомом до одной трети случаев, особенно при инсульте задней черепной ямки.Головная боль обычно неспецифическая и может быть ипсилатеральной по отношению к инсульту. Нечасто головная боль может быть громовой. Редкие причины инсульта, которые могут возникнуть во время беременности, включают трофобластическую эмболию, эмболию околоплодными водами, жировую эмболию и кардиоэмболию в результате послеродовой кардиомиопатии.
Расслоение артерий. Риск расслоения артерии в послеродовом периоде может быть выше из-за механических сил во время родов. Высокий уровень прогестерона и снижение синтеза коллагена во время беременности также могут ослабить стенки артерий.Однако зарегистрированные показатели расслоения позвоночных и шейных артерий во время беременности не намного выше, чем в общей популяции. Некоторые случаи произошли в связи с преэклампсией, возможно, в результате скачков артериального давления. Расслоение артерии часто проявляется головной болью и болью в шее, ипсилатеральной по отношению к пораженному сосуду, а также очаговыми неврологическими симптомами, такими как синдром Хорнера. Головная боль может быть громовой в начале, и сообщалось о случаях кластерных головных болей.При подозрении на расслоение необходимо выполнить МРА головы и шеи с получением насыщенных жиром изображений T1.
Объемные образования
По сравнению с гипертензией и цереброваскулярными причинами вторичной головной боли, внутричерепные образования встречаются гораздо реже. Во время беременности из-за гормональных и сосудистых изменений могут расти различные типы доброкачественных и злокачественных новообразований, включая аденомы гипофиза, менингиомы и первичные глиальные опухоли. Апоплексия гипофиза может быть вызвана быстрым увеличением нормального гипофиза или аденомы гипофиза, что приводит к кровотечению или инфаркту гипофиза.Апоплексия гипофиза, кровотечение или инфекция проявляются головной болью и могут сопровождаться потерей зрения, офтальмоплегией или гипопитуитаризмом; Для подозреваемых случаев необходимо получить изображения с помощью МРТ или КТ с протоколами гипофиза. Неопухолевые поражения (например, коллоидные кисты или мальформации Киари I) также могут вызывать головные боли у беременных женщин, особенно во время активной фазы родов из-за сил Вальсальвы.
Нарушения внутричерепного давления
Идиопатическая внутричерепная гипертензия. Как правило, идиопатическая внутричерепная гипертензия (ИВГ) возникает у женщин детородного возраста и зарегистрирована у 5% беременных. Сама по себе беременность не является фактором риска ИИГ; однако быстрое увеличение веса может предрасполагать женщину к ИБГ, который может проявляться на протяжении всей беременности. Головная боль является наиболее частым симптомом ИИГ и обычно сопровождается другими симптомами и признаками повышенного внутричерепного давления, такими как преходящая потеря зрения, пульсирующий шум в ушах, двусторонний паралич шестого нерва и отек диска зрительного нерва.Женщинам с подозрением на ИБГ необходимо провести МРТ и MRV, а также выполнить люмбальную пункцию для подтверждения повышенного давления открытия. Обычно IIH лечат ацетазоламидом. Хотя тератогенные эффекты ацетазоламида наблюдались у грызунов и кроликов; Небольшое количество ретроспективных исследований не выявило каких-либо нежелательных явлений при применении ацетазоламида при беременности после первого триместра. 20 Другие методы лечения ИИГ, которые можно рассмотреть во время беременности, включают серийные люмбальные проколы или фенестрацию зрительного нерва в случаях быстрой или тяжелой потери зрения.
Постдуральная пункционная головная боль. Головная боль в послеродовом периоде, вызванная низким внутричерепным давлением, обычно вызывается ятрогенной утечкой спинномозговой жидкости, вызванной эпидуральной анестезией. Гораздо реже внутричерепная гипотензия может быть вызвана натуживанием родов. Примерно в 1% случаев эпидуральная анестезия осложняется постдуральной пункционной головной болью (ППГБ), которая обычно возникает в течение 5 дней после процедуры. Головная боль почти всегда постуральная или ортостатическая, со значительным или полным исчезновением в положении лежа.Другие общие симптомы включают светобоязнь, тошноту, ригидность шеи, шум в ушах и гиперакузию. ППГБ редко может осложняться субдуральными гематомами, ЦВТ и PRES; таким образом, в некоторых случаях может потребоваться нейровизуализация. В большинстве случаев ППГГ разрешается консервативными методами, такими как внутривенная гидратация и кофеин, но может потребоваться повязка с кровью. Другой редкой причиной вторичной головной боли, связанной с эпидуральной анестезией, является пневмоцефалия, вызванная введением воздуха в субарахноидальное или субдуральное пространство, которое проявляется сильной головной болью типа громового удара сразу после эпидуральной инъекции. 21
Заключение
Хотя большинство головных болей во время беременности и в послеродовой период являются первичными головными болями, существует повышенный риск для многих причин вторичной головной боли, которые могут иметь высокую заболеваемость и смертность, например, цереброваскулярные заболевания. По этой причине женщине с новой или рефрактерной головной болью или головной болью, значительно отличающейся от предшествующей головной боли, следует пройти нейровизуализацию, особенно если головная боль сопровождается неврологическим дефицитом или отклонениями при физикальном или неврологическом обследовании.
KTH был консультантом Guidepoint и получал гонорары от Springer-Neurodiem
Головные боли при беременности | Премьер Здоровье
16 апреля 2018
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Вдобавок к остальным головным болям беременности добавьте еще одну: настоящую.
В первом и третьем триместре головные боли могут быть очень частыми. И они могут быть особенно надоедливыми, потому что вы не сможете принимать те же обезболивающие, которые принимали до беременности.Почему во время ожидания так часто возникают головные боли? Что их вызывает? И, самое главное, что с ними делать?
Не принимайте НПВП, такие как ибупрофен (Адвил), во время беременности. Однако ацетаминофен (тайленол) или небольшое количество кофеина считаются безопасными.
Причины головной боли при беременности
Беременные женщины чаще всего страдают головными болями в первом и третьем триместрах. В первом триместре виноваты гормоны и повышенный объем крови. В третьем триместре нормальными виновниками являются проблемы с осанкой и напряжение из-за поддержки лишнего веса.Повышенное артериальное давление из-за преэклампсии может быть более серьезной причиной. Но головные боли распространены во время беременности и могут быть вызваны следующими причинами:
- Недостаток сна
- Низкий уровень сахара в крови
- Плохая осанка
- Обезвоживание
- Напряжение
- Отказ от кофеина
- Изменения в видении
Если у вас до беременности были мигрени, возможно, вам повезло, и во время беременности их будет меньше.Однако у некоторых беременных женщин мигрени бывает столько же или больше. Поговорите со своим врачом о том, можно ли вам принимать обычные обезболивающие во время беременности.
Предотвращение головной боли
Как и в большинстве случаев со здоровьем, профилактика — лучшее лекарство от головных болей при беременности. Вот несколько способов предотвратить головную боль во время ожидания:
- Ешьте часто и небольшими порциями : Это поможет поддерживать стабильный уровень сахара в крови.
- Пейте много воды : Предотвратите обезвоживание, выпивая воду на двоих.
- Высыпайтесь : дискомфорт во время беременности может затруднить сон, но не извиняйтесь за то, что ложитесь спать рано и делаете все, что вам нужно, чтобы достаточно отдохнуть.
- Упражнение: Тренировки во время беременности полезны для общего здоровья и предотвращают головные боли.
- Работайте над осанкой: будьте внимательны, сидя и стоя, выровняв тело.
- Прекращайте кофе медленно : Одна или две чашки кофе в день безопасны во время беременности.Если вы обычно пьете больше, не ешьте холодную индейку. Постепенно уменьшайте потребление.
- Ищите тихие места с хорошим освещением : насколько это возможно, избегайте флуоресцентного освещения и шумной обстановки.
- Избегайте продуктов, вызывающих раздражение. : Шоколад, йогурт, алкоголь, хлеб со свежими дрожжами, выдержанный сыр, арахис, консервы и сметана могут вызывать головные боли.
Средства от головной боли
Никогда не принимайте лекарства, не посоветовавшись предварительно с врачом.Не принимайте НПВП, такие как ибупрофен (Адвил), во время беременности. Однако ацетаминофен (тайленол) или небольшое количество кофеина считаются безопасными. Спросите своего врача о правильной дозировке.
И прежде чем вы доберетесь до лекарств, попробуйте эти лекарства:
- При головной боли напряжения или мигрени отойдите в темное место и закройте глаза на 15 минут. Поместите пакет со льдом у основания шеи.
- При головной боли в носовых пазухах используйте увлажнитель воздуха или паровые ингаляции, чтобы уменьшить заложенность носа.Четыре раза в день чередуйте горячие и холодные компрессы каждые 30 секунд на то место, которое болит, в общей сложности 10 минут.
Когда звонить врачу
Если у вас возникла какая-либо из этих проблем, позвоните своему врачу:
- Сильная, продолжительная головная боль (продолжающаяся более четырех часов)
- Головокружение
- Затуманенное зрение или изменения в вашем зрении
- Лихорадка
- Внезапное резкое увеличение веса
- Отечность лица или рук
Кроме того, если вас беспокоит, что ваша головная боль отличается от нормальной, обратитесь к своему врачу.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник: Американская ассоциация беременных; Чего ожидать
Головная боль во время беременности — Головная боль во втором триместре
Мигрень часто проходит или становится менее серьезной во время беременности у трех четвертей женщин, страдающих мигренью.К сожалению для тех, кто все еще страдает во время беременности, многие лекарства, используемые для лечения мигрени и других серьезных головных болей, могут повлиять на матку и проникнуть через плаценту, чтобы повлиять на развивающегося ребенка, поэтому их следует избегать во время беременности. Лекарства от мигрени теоретически могут вызвать ранние роды.
СТАНОВИТСЯ ЛИ ВАША БЕРЕМЕННОСТЬ головной болью?
Это не так! Беременность — прекрасное чувство, но оно имеет свои незначительные и серьезные раздражители.Если вы беременны, вы, вероятно, уже прошли через фазу утреннего недомогания, усталости, сильной сухости во рту, судорог ног и других проблем. Почти все эти симптомы связаны с потоком гормонов в организм, который приводит к множеству внезапных изменений. И когда ваше тело испытывает вас вот так, разве головные боли могут остаться далеко позади? Да, головные боли обычно связаны с беременностью и, как правило, поражают большинство беременных женщин в первом триместре.
Мигрень также часто встречается во время беременности.Фактически, около 15 процентов женщин впервые испытывают приступ мигрени во время беременности. Однако тем, кто регулярно страдает мигренью, беременность может принести облегчение. Это особенно актуально для женщин, страдающих мигренью, связанной с менструацией.
Беременным женщинам, страдающим мигренью, следует прибегать к наименее лекарственным средствам, которые начинаются с профилактических средств, т. Е. Обращают внимание на продукты питания и учатся избегать триггеров.
ПРИЧИНЫ БЕРЕМЕННОСТИ
Головная боль при беременности обычно безвредна.Это постоянная тупая боль, которая проходит сама по себе. Только в тех случаях, когда головная боль длится более четырех часов и сопровождается одним из этих состояний — лихорадкой, нарушениями зрения, отечностью рук и лица, резким увеличением веса — вам нужно обращаться за медицинской помощью. Но в большинстве случаев головная боль, связанная с беременностью, является скорее раздражителем, чем опасным заболеванием.
Гормональные изменения:
Тело, особенно в первом триместре, находится в состоянии гормональной перегрузки, и головные боли являются естественным следствием этого.Женщины обычно чувствуют себя прекрасно во втором триместре, когда гормоны успокаиваются и исчезают головные боли.
Недостаток сна:
Бессонница — недооцененный аспект беременности, от которого страдают многие женщины. Недостаток сна усиливает стресс и приводит к головным болям.
Обезвоживание:
Во время беременности часто возникает жажда, поэтому важно поддерживать водный баланс, чтобы избежать головных болей.
Еды:
Беременность делает женщину вдвойне чувствительной к вкусу и запахам.Определенные продукты (сладости, кислые продукты) могут вызывать головную боль. Точно так же определенные запахи (сильные духи, запахи губной помады) могут вызвать головную боль.
Заложенность носовых пазух:
Это обычная проблема во время беременности, которая может вызвать головную боль.
Напряжение:
Головные боли напряжения — обычное дело во время беременности, когда есть естественная тревога по поводу множества вещей.
Хотя кофеин известен как триггер мигрени для некоторых, он также является частым ингредиентом комбинированных лекарств, таких как безрецептурные препараты «повышенной силы» и «силы мигрени», такие как экседрин, сочетающий аспирин, ацетаминофен и кофеин.
КАК ИЗБЕЖАТЬ ГОЛОВНОЙ БОЛИ ПРИ БЕРЕМЕННОСТИ
Когда головные боли вызваны гормональными изменениями, мало что можно сделать. Однако другие триггеры, безусловно, можно контролировать, оставаясь начеку. Лучшее решение — избегать этих триггеров, если вы знаете, что они собой представляют. Есть и другие способы справиться с головными болями при беременности:
Есть вовремя:
Важно не пропускать приемы пищи, так как это приводит к низкому уровню сахара в крови, ведущему к головным болям
Избегайте сильных запахов:
Во время беременности у вас очень сильное обоняние, поэтому лучше избегать шампуней, лосьонов для тела, кремов, губных помад, парфюмерии и т. Д.Что может вызвать головную боль?
Сокращение употребления кофеина:
Слишком много кофе — не лучшее средство во время беременности, но не сокращайте его резко и слишком рано. Это может привести к абстинентному синдрому.
Сделайте перерыв:
Нет ничего лучше свежего воздуха, чтобы поднять настроение. Избегайте закрытых душных мест. Откройте окно, если не можете выйти.
Беременным женщинам, страдающим головными болями, следует проверить влияние небольшого количества кофеина на их головные боли.Хотя у некоторых пациентов он вызывает головную боль, кофеин также содержится во многих безрецептурных обезболивающих в сочетании с ацетаминофеном и аспирином. Хотя они должны находиться под наблюдением врача, безрецептурные обезболивающие, как правило, безопасны для использования во время беременности. Ацетаминофен использовался беременными женщинами на протяжении десятилетий и никогда не был связан с какими-либо врожденными дефектами или осложнениями беременности.
Еда и занятия, которые не оказывали нежелательного воздействия на здоровье до беременности, теперь могут вызывать симптомы, включая головные боли.Потребление кофе — хорошее место для начала изучения привычек в еде, поскольку кофеин является известным триггером мигрени у одних, а другим приносит облегчение.
СЛЕДУЕТ ЛЕЧИТЬСЯ?
Примерно в 75% случаев мигрень уменьшается или исчезает во время беременности. Оставшаяся четверть женщин, которые продолжают испытывать головные боли во время беременности, вынуждены мириться с тем фактом, что многие лекарства, которые эффективны против мигрени, влияют на матку и проникают через плаценту, чтобы повлиять на будущего ребенка.
Одно исследование показало, что Суматриптан, принятый в первом триместре, не оказал вредного воздействия на исход беременности. Профилактические препараты лучше всего отложить до третьего триместра, после чего Амитриптилин или Имипрамин имеют отличные показатели безопасности на поздних сроках беременности. Даже их следует отозвать за две недели до предполагаемой даты доставки. Топирамат никогда не следует использовать во время беременности, так как он увеличивает риск волчьей пасти у новорожденных.
Беременным женщинам рекомендуется избегать лекарств, отпускаемых без рецепта, поэтому большинство из них предпочитают терпеть боль.Не все таблетки от головной боли вредны, но слишком частое их употребление может вызвать проблемы. Это делает важным, чтобы женщины по возможности избегали триггеров головной боли. Хорошее консультирование и эффективное лечение могут иметь большое значение, чтобы сделать вашу беременность спокойной и счастливой. В целом, безрецептурные препараты можно безопасно принимать для облегчения сильных головных болей во время беременности, если они находятся в пределах, рекомендованных производителем. В частности, ацетаминофен не имеет никакой связи с врожденными дефектами после многих десятилетий использования.Однако, если вы принимаете что-либо с парацетамолом, избегайте всего алкоголя — это обычно верно, особенно во время беременности, хотя бы из соображений осторожности.
Послеродовые головные боли
Головная боль — частая послеродовая жалоба. Причины послеродовой головной боли включают доброкачественные первичные головные боли, такие как мигрень и головная боль напряжения, а также менее распространенные вторичные головные боли, такие как головная боль после дуральной пункции . Кормящей матери, страдающей мигренью, в первую очередь следует попробовать безрецептурные препараты.Применение топирамата по-прежнему не рекомендуется, а венлафаксин (эффексор) считается безопасной альтернативой.
ЛЕЧЕНИЕ ГОЛОВНОЙ БОЛИ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Примерно в 75% случаев мигрень уменьшается или исчезает во время беременности. Оставшаяся четверть женщин, которые продолжают испытывать головные боли во время беременности, вынуждены мириться с тем фактом, что многие лекарства, которые эффективны против мигрени, влияют на матку и проникают через плаценту, чтобы повлиять на будущего ребенка.
Некоторые лекарства от мигрени могут вызвать преждевременные роды, хотя одно исследование не обнаружило побочных эффектов от приема суматриптана в течение первых трех месяцев беременности. Профилактические препараты не следует принимать до последнего триместра. Амитриптилин и имипрамин имеют отличные показатели безопасности при применении на поздних сроках беременности, но их не следует принимать в течение последних двух недель перед родами. Известно, что топирамат увеличивает частоту возникновения волчьей пасти у новорожденных, и его не следует использовать во время беременности.
Лучший способ справиться с головной болью или мигренью во время беременности — усилить немедикаментозное лечение, включая профилактические методы. В частности, пристальное внимание следует уделять диете продуктов, вызывающих головную боль. Некоторые пациенты считают, что продукты, вызывающие головную боль во время беременности, не оказали никакого действия до беременности.
Для получения дополнительной информации о головных болях и мигрени, которые возникают у женщин, см .:
В Национальном институте головной боли работает команда высококвалифицированных врачей, обладающих знаниями и огромным опытом в лечении разнообразных головных болей.Не страдай из-за своей беременности. Пусть ваша беременность станет прекрасным временем, которым она должна быть.
Управление головной болью во время беременности: вопросы и ответы Мэтью Роббинса, MD
Головная боль во время беременности — распространенная жалоба, возникающая по целому ряду физиологических причин и из-за простых дополнительных факторов стресса, связанных с ожидаемым отцовством. Первичные головные боли, такие как мигрень, часто уменьшаются в результате приема стабилизирующих гормонов; однако мигрень в анамнезе представляет риск сосудистых осложнений во время беременности. 1 Вторичные головные боли, возникающие впервые, часто указывают на потенциально серьезные или опасные для жизни сопутствующие заболевания, включая инсульт, тромбоз вен головного мозга, субарахноидальное кровоизлияние, опухоль гипофиза, хориокарциному, эклампсию, преэклампсию, идиопатическую внутричерепную гипертензию и синдром обратимого церебрального сосудов. . 1
Кроме того, ряд лекарств, которые используются вне беременности, противопоказаны во время беременности из соображений безопасности для плода, что ограничивает фармакологические возможности лечения.Клиницисты должны внимательно следить за всеми беременными женщинами на предмет появления новых приступов головной боли или изменений существующей модели головной боли и предлагать безопасные альтернативные стратегии лечения головной боли.
Консультант по неврологии поговорил с Мэтью С. Роббинсом, доктором медицины, FAAN, FAHS, адъюнкт-профессором неврологии Медицинского колледжа Альберта Эйнштейна и директором стационарной службы в Центре головной боли Монтефиоре в Бронксе, Нью-Йорк, чтобы обсудить подходы к управлению головной болью в это население.
Продолжить чтение
Консультант по неврологии: Головная боль во время беременности может представлять серьезную проблему, особенно в отношении ограничений лечения. Как вы готовите пациентов к тому, чего ожидать?
Доктор Роббинс: Во-первых, я поздравляю их с тем, что они думали о своей беременности заранее и обдумывали, что они собираются делать со своей мигренью, потому что такая высокая доля беременностей является непреднамеренной, и часто люди не думают о мигрени. и как это может повлиять на лечение, которое они принимают.Существует множество рекомендаций относительно лекарств, которые они принимают в настоящее время, и того, что они могут продолжать использовать, пока они пытаются зачать ребенка или после того, как забеременели. Есть обсуждения о лекарствах как о планах на случай непредвиденных обстоятельств, если они испытают сильный приступ мигрени. Кроме того, существует множество здравых рекомендаций, как минимизировать шансы спровоцировать мигрень во время беременности. Наконец, я рассказываю им о прогнозе мигрени во время беременности, потому что хорошая новость заключается в том, что у большинства женщин мигрень значительно облегчается, когда они беременны.
NA: Как меняются паттерны мигрени во время беременности?
Dr Robbins: Мигрень в целом у женщин очень взаимосвязана с тем, что происходит с эстрогеном, поскольку обычно возникает при снижении уровня эстрогена. Это происходит на более поздних стадиях менструального цикла либо до, либо во время менструации, либо на неделе плацебо противозачаточного цикла, когда содержание эстрогена низкое или отсутствует. Во время беременности уровень эстрогена неуклонно повышается на протяжении всей беременности, и поскольку очень многие женщины реагируют на изменения эстрогена, эта стабильность и повышенный уровень действительно помогают облегчить мигрень во время беременности.Фактически, у большинства женщин с мигренью без ауры мигрень может улучшиться или вообще исчезнуть во время беременности.
Однако есть 2 предостережения. При мигрени с аурой прогноз менее определен, потому что аура может быть вызвана более высокими базовыми уровнями эстрогена, и частота мигрени теоретически может увеличиваться, а иногда мигрень с аурой впервые начинается, когда женщина беременна. Во-вторых, при хронической мигрени, которая измеряется как приступы, происходящие не менее половины всех дней в течение не менее 3 месяцев, исходы во время беременности изучены недостаточно, и мы менее способны предсказать прогноз.Одним из прогностических факторов улучшения мигрени во время беременности является наличие у женщины в анамнезе менструальной мигрени.
Примечательно, что я и мои коллеги обнаружили, что мигрень с аурой очень часто встречается у беременных женщин — почти две трети, что намного выше, чем вы видите в общей популяции. 2 Это важно, потому что мигрень с аурой с большей вероятностью усугубится во время беременности или будет диагностирована впервые, в то время как мигрень без ауры обычно проходит у большинства женщин.
NA: Какие еще проявления головной боли наблюдаются во время беременности?
Dr Robbins: Наиболее частым первичным диагнозом головной боли, который мы обнаружили в нашем исследовании, была мигрень, а наиболее частой причиной вторичной головной боли на поздних сроках беременности была преэклампсия. 2 Кроме того, беременность представляет собой риск других вторичных расстройств головной боли из-за гормональных изменений, таких как повышение гиперкоагуляции и изменения функции гипофиза, что приводит к диагнозам, которые менее представлены за пределами беременности, включая тромбоз вен головного мозга и заболевание гипофиза. .
NA: Существуют ли определенные типы головной боли, которые представляют серьезный риск во время беременности?
Dr Robbins: Неблагоприятные исходы родов часто связаны с головной болью, а вторичные головные боли несут в себе собственный риск. 3 Мигрень — известный фактор риска развития преэклампсии. 4-6 Неизвестно, если мигрень хорошо контролируется, снижается ли риск преэклампсии. Однако недавнее исследование, опубликованное в журнале New England Journal of Medicine 7 , обнаружило снижение частоты преэклампсии у женщин из группы риска, получавших детский аспирин.История мигрени также изучалась на предмет ряда других осложнений беременности, таких как повышенный риск преждевременных родов и немного повышенный риск низкой массы тела при рождении, но ни то, ни другое не было последовательно показано в исследованиях.
NA: Как беременность влияет на планы лечения мигрени?
Д-р Роббинс: Практически при любых обстоятельствах, если только у кого-то действительно сильная мигрень, мы обычно отучаем пациентов от любых профилактических лекарств до того, как женщина попытается зачать ребенка.Прогноз по улучшению мигрени во время беременности способствует этому решению, и, конечно же, мы хотим, чтобы беременные женщины принимали как можно меньше лекарств, чтобы предотвратить любые неблагоприятные эффекты для развивающегося плода.
NA: Есть ли у вас совет относительно нефармакологических методов предотвращения или лечения головных болей во время беременности?
Д-р Роббинс: Я считаю, что некоторые здравые стратегии избегания триггеров имеют решающее значение.Беременность — это время, когда обычный распорядок дня может быть нарушен, поэтому во время беременности следует уделять особое внимание стратегиям нормального образа жизни, помогающим при мигрени. К ним относятся поддержание достаточного количества жидкости (особенно на ранних сроках беременности, если у кого-то есть утреннее недомогание), регулярный сон и поддержание физических упражнений низкого или нормального уровня. Нефармакологические методы лечения мигрени, которые имеют убедительные доказательства, включая биологическую обратную связь и тренировки по релаксации, безусловно, являются хорошими стратегиями лечения, а также профилактическими мерами.
В целом, скрининг на наличие головной боли в анамнезе должен быть рутинной частью дородового визита. Худшее время, чтобы понять, что делать, — это когда кто-то попадает в кризисную ситуацию, когда у него дома случился приступ или у него появляются симптомы и он чувствует себя беспомощным. Это не обязательно, поскольку существует множество доступных методов лечения, которые могут быть безопасными во время беременности.
Список литературы
- Negro A, Delaruelle Z, Иванова Т.А. и др. Головная боль и беременность: систематический обзор. J Головная боль Боль. 2017; 18: 106.
- Роббинс М.С., Фармакидис С., Дайал А.К., Липтон РБ. Диагностика острой головной боли у беременных: стационарное исследование. Неврология. 2015; 85: 1024-1030.
- Гроссман ТБ, Роббинс М.С., Говиндаппагари С., Даял А.К. Исходы родов у пациенток с острой мигренью во время беременности: ретроспективное исследование. Головная боль. 2017; 57: 605-611.
- Факкинетти Ф., Аллай Дж., Наппи Р. Э. и др. Мигрень — фактор риска гипертонических расстройств во время беременности: проспективное когортное исследование. Цефалгия. 2009; 29: 286-292.
- Sanchez SE, Qiu C, Williams MA, Lam N, Sorensen TK. Головные боли и мигрени связаны с повышенным риском преэклампсии у перуанских женщин. Am J Hypertens. 2008; 21: 360-364.
- Адени К.Л., Уильямс М.А., Миллер Р.С., Фредерик И.О., Соренсен Т.К., Люти Д.А. Риск преэклампсии в связи с мигренью в анамнезе матери. J Matern Fetal Neonatal Med. 2005; 18: 167-172.
- Рольник Д.Л., Райт Д., Пун Л.С. и др.Аспирин по сравнению с плацебо у беременных с высоким риском преэклампсии. N Engl J Med . 2017; 377: 613-622.
Головные боли на ранних сроках беременности — О женском акушер-гинеколог
Почти у всех женщин время от времени бывают головные боли, но головная боль во время беременности — это не весело. А управлять головными болями особенно сложно в первом триместре, когда вам следует избегать приема многих лекарств. Независимо от того, возникает ли у вас головная боль от напряжения или от полномасштабной мигрени, вам следует знать кое-что.
Что вызывает головные боли при беременности?
Точная причина головной боли не всегда ясна. В первом триместре может сыграть роль изменение уровня гормонов и объема крови. Тупая общая головная боль может сопровождаться стрессом, сильной усталостью (утомляемостью) и напряжением глаз. Головные боли носовых пазух могут быть более вероятными из-за заложенности носа и насморка, которые часто встречаются на ранних сроках беременности. Голод и низкий уровень сахара в крови также могут вызывать головные боли. Женщины, которые внезапно прекращают пить утренний кофе и газированные напитки, могут испытывать головные боли при отмене кофеина.Те, кто также страдает тошнотой и рвотой на ранних сроках беременности, могут получить обезвоживание. Это также может вызвать головную боль.
Мигрень — распространенный тип головной боли во время беременности. Эти болезненные, пульсирующие головные боли часто ощущаются на одной стороне головы и являются результатом расширения кровеносных сосудов в головном мозге. Страдания иногда сопровождаются тошнотой, рвотой и чувствительностью к свету. У небольшого процента женщин с мигренью также присутствует аура мигрени. Они видят вспышки света или чувствуют покалывание в руках и ногах.
Когда мне следует беспокоиться?
Если головная боль сильная или не проходит, или когда у вас головокружение, нечеткость зрения или изменения в поле зрения, вам следует обратиться к своему врачу. Иногда головные боли могут быть связаны с проблемами артериального давления во время беременности. Если они стойкие или тяжелые и случаются после 20 недель беременности, сообщите об этом своему лечащему врачу. Хотя инсульты во время беременности случаются редко, мигрень может повысить риск их возникновения у беременной женщины.Если у вас есть мигрень, сообщите о них своему провайдеру.
Что делать с головной болью?
Шаги по управлению головной болью включают следующее:
Держитесь подальше от любых известных триггеров головной боли, включая аллергены и определенные продукты, такие как глутамат натрия, колбасы и крепкие сыры.
Курение — плохая идея во время беременности. Вам также следует держаться подальше от пассивного курения.
Старайтесь хорошо питаться и пить много жидкости, особенно если вы склонны к утреннему недомоганию.
Снизьте уровень стресса. Попробуйте массаж или холодные компрессы, чтобы избавиться от головной боли напряжения.
Если ваша головная боль вызвана мигренью, отдохните в прохладной темной комнате без шума и попробуйте использовать теплые или холодные компрессы или пакет со льдом.
Но есть и хорошие новости. У большинства женщин во время беременности меньше головных болей, особенно после первого триместра. А те, у кого в анамнезе мигрень, часто обнаруживают улучшение во время беременности.
для беременных | Общие неудобства во время беременности
Симптомы дискомфорта, вызванного беременностью, варьируются от женщины к женщине. Вот несколько примеров распространенных неудобств, вы можете испытывать некоторые из них, ни один или все из них.
Тошнота и рвота
- Около половины всех беременных женщин испытывают тошноту, а иногда и рвоту в первом триместре. Это также называется утренним недомоганием, потому что симптомы обычно наиболее выражены утром, однако тошнота и / или рвота могут возникать в любое время дня.У некоторых женщин тошнота и рвота могут возникать на протяжении всей беременности, а не только в первом триместре. Утреннее недомогание может быть связано с изменением уровня гормонов во время беременности.
- Утреннее недомогание усугубляется стрессом, путешествиями и употреблением определенных продуктов, например, острой или жирной. Небольшие приемы пищи несколько раз в день могут помочь уменьшить симптомы. Диета с высоким содержанием белка и сложных углеводов (например, цельнозерновой хлеб, макаронные изделия, бананы и зеленые листовые овощи) также может помочь уменьшить тяжесть тошноты.
- Если рвота сильная, вызывающая у женщины потерю жидкости и веса, это может указывать на состояние, называемое гиперемезисом беременных. Это состояние характеризуется чрезмерной и постоянной рвотой во время беременности (обычно на ранних сроках беременности), которая может привести к обезвоживанию, недоеданию и потере веса. Женщинам с этим заболеванием может потребоваться госпитализация, чтобы они могли получать внутривенные жидкости и питание, чтобы обеспечить себе и своему развивающемуся ребенку питание. Позвоните своему врачу, если вы испытываете постоянную или сильную тошноту и рвоту.
Усталость
- Поскольку организм работает сверхурочно, чтобы обеспечить питательную среду для плода, неудивительно, что беременная женщина часто чувствует усталость. В первом триместре объем ее крови и других жидкостей увеличивается, поскольку ее организм приспосабливается к беременности. Иногда первопричиной утомляемости является анемия. Анемия — это снижение способности эритроцитов переносить кислород, и обычно это происходит из-за низкого уровня железа. Простой анализ крови, выполненный во время дородового визита, позволит проверить наличие анемии.
Геморрой
- Из-за повышенного давления на прямую кишку и промежность, увеличения объема крови и повышенной вероятности запора по мере развития беременности геморрой часто встречается на поздних сроках беременности. Избегайте запоров и перенапряжения, чтобы предотвратить геморрой. Прежде чем принимать какие-либо лекарства от геморроя, обязательно проконсультируйтесь с врачом.
Варикозное расширение вен
- Варикозное расширение вен — опухшие фиолетовые вены, которые часто встречаются на ногах и вокруг входа во влагалище на поздних сроках беременности.В большинстве случаев причиной варикозного расширения вен является повышенное давление на ноги и тазовые вены, а также увеличенный объем крови.
Изжога и расстройство желудка
- Изжога и несварение желудка на поздних сроках беременности вызваны давлением на кишечник и желудок, когда ребенок растет и двигается. Это давление может вытолкнуть содержимое желудка обратно в пищевод. Изжогу можно уменьшить или предотвратить, если есть небольшими порциями в течение дня и избегать лежания по крайней мере в течение часа после еды.
Кровоточащие десны
- Десны могут стать более губчатыми по мере увеличения кровотока во время беременности, что может вызвать легкое кровотечение десен. Беременная женщина должна продолжать ухаживать за зубами и деснами и регулярно посещать стоматолога. Этот симптом обычно исчезает после беременности.
Пика
- Пика — это редкое пристрастие к употреблению других веществ, помимо еды, таких как грязь, глина или уголь. Тяга может указывать на недостаток питательных веществ.
Отек и задержка жидкости
- Легкий отек часто встречается во время беременности, но сильный, который сохраняется, может указывать на преэклампсию (ненормальное состояние, характеризующееся высоким кровяным давлением). Лежа на левом боку, приподняв ноги, ношение поддерживающего шланга и удобной обуви может помочь уменьшить отек ног. Обязательно сообщите своему врачу о внезапном отеке, особенно на руках или лице, или о быстром увеличении веса.
Изменения кожи
- Из-за колебаний уровня гормонов, включая гормоны, которые стимулируют пигментацию кожи, на лице, лбу и / или щеках могут появиться коричневые пятнистые пятна.Это часто называют маской беременности , хлоазмой или , и она часто исчезает вскоре после родов. Использование солнцезащитного крема на улице может уменьшить возникающее затемнение.
- Пигментация может также увеличиваться на коже вокруг сосков, называемой ареолами. Вдобавок посередине живота часто появляется темная линия. Веснушки могут потемнеть, а родинки вырастут.
Растяжки
- Розоватые растяжки могут появиться на животе, груди, бедрах или ягодицах.Растяжки обычно возникают из-за быстрого увеличения веса, а после беременности они исчезают.
Дрожжевые инфекции
- Из-за гормональных изменений и увеличения выделений из влагалища, также называемых лейкореей, беременные женщины более восприимчивы к дрожжевым инфекциям. Для дрожжевых инфекций характерен зуд, сопровождающийся густыми белесыми выделениями из влагалища. Дрожжевые инфекции хорошо поддаются лечению. Всегда консультируйтесь со своим врачом, прежде чем принимать какие-либо лекарства от этого состояния.
Заложенный или кровоточащий нос
- Во время беременности слизистая оболочка дыхательных путей получает больше крови, что часто делает их более переполненными. Эта заложенность также может вызвать заложенность носа. Кроме того, из-за увеличенного объема крови легко повредить мелкие кровеносные сосуды в носу, что может вызвать кровотечение из носа.
Запор
- Повышенное давление на прямую кишку и кишечник во время беременности может мешать пищеварению и последующей дефекации.Кроме того, гормональные изменения могут замедлить переработку пищи организмом. Увеличение количества жидкости, регулярные упражнения и увеличение количества клетчатки в вашем рационе — вот некоторые из способов предотвратить запор. Всегда проконсультируйтесь со своим врачом, прежде чем принимать какие-либо лекарства от этого состояния.
Боль в спине
- По мере увеличения веса женщины ее баланс изменяется, и ее центр тяжести смещается вперед, что может вызвать нагрузку на ее спину. Тазовые суставы, которые начинают расшатываться при подготовке к родам, также способствуют растяжению спины.Правильная осанка и правильные техники подъема на протяжении всей беременности могут помочь уменьшить напряжение спины.
Головокружение
- Головокружение во время беременности — распространенный симптом, который может быть вызван:
- падением артериального давления из-за сдавливания маткой основных артерий
- низкого уровня сахара в крови
- низкого содержания железа в крови
- быстрого движения из положения сидя или лежа в положение стоя
- обезвоживание
- Чтобы предотвратить травму от падения во время приступов головокружения, беременная женщина должна медленно вставать и держаться за стены и другие устойчивые конструкции для поддержки и равновесия.


 — Только подбирать их нужно вместе с врачом. И использовать только те, которые показаны и возможны при данном сроке беременности».
— Только подбирать их нужно вместе с врачом. И использовать только те, которые показаны и возможны при данном сроке беременности». И если в комнате будет душно, также может разболеться голова.
И если в комнате будет душно, также может разболеться голова.

 Для этого компресса понадобится тростниковый сахар и тёплая вода (2 ст.л. на стакан кипячёной воды). Прикладывать смоченную салфетку необходимо на 15 минут.
Для этого компресса понадобится тростниковый сахар и тёплая вода (2 ст.л. на стакан кипячёной воды). Прикладывать смоченную салфетку необходимо на 15 минут.