Развитие повторной ветрянки у детей: симптомы и лечение
Многие родители боятся того момента, когда наступает повторение ветрянки через год у ребенка.
Известно, что случается все же и повторная ветрянка у детей — симптомы и лечение её очень сложные, поэтому нужно постараться максимально обезопасить малыша от данного вирусного заболевания.
Но если все-таки не удалось избежать повторного заболевания, то нужно срочно приступать к его лечению. Прежде всего следует знать, что ветрянка является недугом, возникающим под влиянием вируса, который передается воздушно-капельным путем. Обычно данная инфекция наступает в том случае, если человек раньше не болел данной болезнью. Но если иммунитет организма ослаблен, то может наступить рецидив.
Проявляется ветрянка очень просто. На теле появляются прозрачные пузыри, которые потом лопаются, и на их месте образуется ранка с подсыхающей поверхностной корочкой.
Важно! Основной причиной повторного заражения является то, что многие родители думают, что после перенесенного недуга дети повторно не заболеют, поэтому не ограничивают их общение с инфицированными детьми.
Правда, есть один способ, который позволит максимально обезопасить малыша от подобного заражения. Речь идет о вакцине, она предупреждает развитие инфекции и тем самым минимизирует возможность заражения.
Исходя из всего, что сказано выше, можно смело дать ответ на вопрос относительно того, может ли ребенок повторно заболеть ветрянкой? И, к сожалению, ответ будет утвердительный.
Почему происходит повторное заражение
Еще в далеких 70-х годах прошлого века удалось установить, что у детей после ветряной оспы иммунная система подвергается более сильному испытанию, чем у взрослых. Соответственно в ней происходит больше нарушений.
Из-за этого возможны повторные заражения. И даже если вакцинировать ребенка, то изменения, которые произошли в иммунной системе, могут стать причиной повторного развития болезни в случае инфицирования.
Чаще всего первые признаки болезни проявляются такими симптомами, как:
- очень высокая температура тела;
- интенсивные высыпания по всему телу;
- большое количество волн высыпания;
- сама сыпь имеет более рельефную структуру;
- чаще всего сыпь появляется на ладонях, а также подошвах;
- заживление происходит намного сложнее и дольше;
- часто данная болезнь сопровождается какой-нибудь вторичной инфекцией.

Также нужно отметить, что при повторном заражении инкубационный период более длительный, и существует высокая вероятность гибели пациента при развитии осложнений.
6 основных правил, как не заразиться от больного взрослому, почему заболеть можно при разговоре
Ветрянка считается детским заболеванием, но это не так, в последнее время болезнь «повзрослела» и все чаще ею болеют взрослые люди. Необходимо знать, какие меры профилактики соблюдать у взрослых после контакта с больным. У взрослого человека заболевание становится более опасным и вызывает дополнительные осложнения.
Профилактические меры ветрянки у детей и взрослых включают несколько способов и один из них заключается в выработке иммунитета к этой вирусной инфекции. В статье рассмотрим основные правила гигиены, которые нужно соблюдать, какие можно принимать препараты, а также преимущества экстренной вакцинации.
Морозов Анатолий Васильевич
Терапевт, высшая категория, стаж 22 года
Как передается ветрянка: вероятность 90%
Ветрянка относится к вирусным заболеваниям, подавляющая часть людей болеет ею в детстве. Эта инфекция быстро распространяется. При слабом иммунитете после контакта с зараженным ребенком, вероятность появления сыпи на коже составляет 90-100%.
Эта инфекция быстро распространяется. При слабом иммунитете после контакта с зараженным ребенком, вероятность появления сыпи на коже составляет 90-100%.
Болезнь передается на расстоянии до 20 метров, для этого достаточно 5 минут. Передача вируса происходит воздушно-капельным путем с частицами слизи, когда зараженный ребенок кашляет, чихает и просто дышит.
Но особенно беспрепятственно он распространяется при тесном контакте:
- поцелуе;
- во время разговора;
- при и нахождении в одном помещении;
- при использовании общих предметов домашнего обихода (полотенца и т. д.).
Носитель болезни начинает синтезировать возбудитель, когда симптоматики еще нет – это значительно осложняет ситуацию. Инкубационный период у ветрянки составляет 14 – 20 дней.
Дети с ветряной оспой заразны на протяжении всего времени наличия у них высыпаний, плюс 5 дней после появления последних «свежих» пузырьков.
Попадая в организм взрослых людей, вирус Варицелла Зостер быстро начинает поражать здоровые клетки. В скором времени приводит к появлению симптомов, основным из которых является сыпь.
В скором времени приводит к появлению симптомов, основным из которых является сыпь.
Профилактика ветрянки у детей: 6 важных правил
Ветрянка – одна из болезней, которая имеет продолжительный срок заразности – она передается за неделю до появления сыпи на заразившемся человеке и до заживления высыпаний на коже. Стоит знать, что вирус неустойчив к окружающей среде и быстро погибает при определенных условиях:
- при дезинфекции различными средствами;
- при попадании ультрафиолета или солнечного света;
- при высоких температурах.
Больного изолируют в домашних условиях до 5-х суток с момента появления последнего элемента сыпи. Обычно в детском саду или школе объявляют карантин на 21 день, в течение этого периода необходимо наблюдать за детьми, которые контактировали с больным ветрянкой.
Рассмотрим рекомендации по профилактике согласно ВОЗ у детей.
- Проветривать помещение не менее 2 раз в сутки.
- Проводить гигиенические мероприятия – ежедневная смена нательного и постельного белья.
- Детей в возрасте до 7 лет, не болевших ветряной оспой (опоясывающим герпесом), разобщают с 9-го по 21-й день с момента контакта с больным.
- За контактными лицами устанавливают ежедневное наблюдение с измерением температуры, осмотра кожи и слизистых оболочек.
- Дезинфекция не проводится, достаточно влажной уборки.
- С целью активной специфической профилактики используют живые аттенуированные варицелла-зостерную вакцины, зарегистрированные на территории РФ.
Детям группы риска (с заболеваниями крови, различными иммунодефицитными состояниями) показана специфическая профилактика — введение иммуноглобулина.
Если у болеющего ветрянкой ребенка есть маленькие братья и сестры и они заразятся, то ничего страшного не произойдет.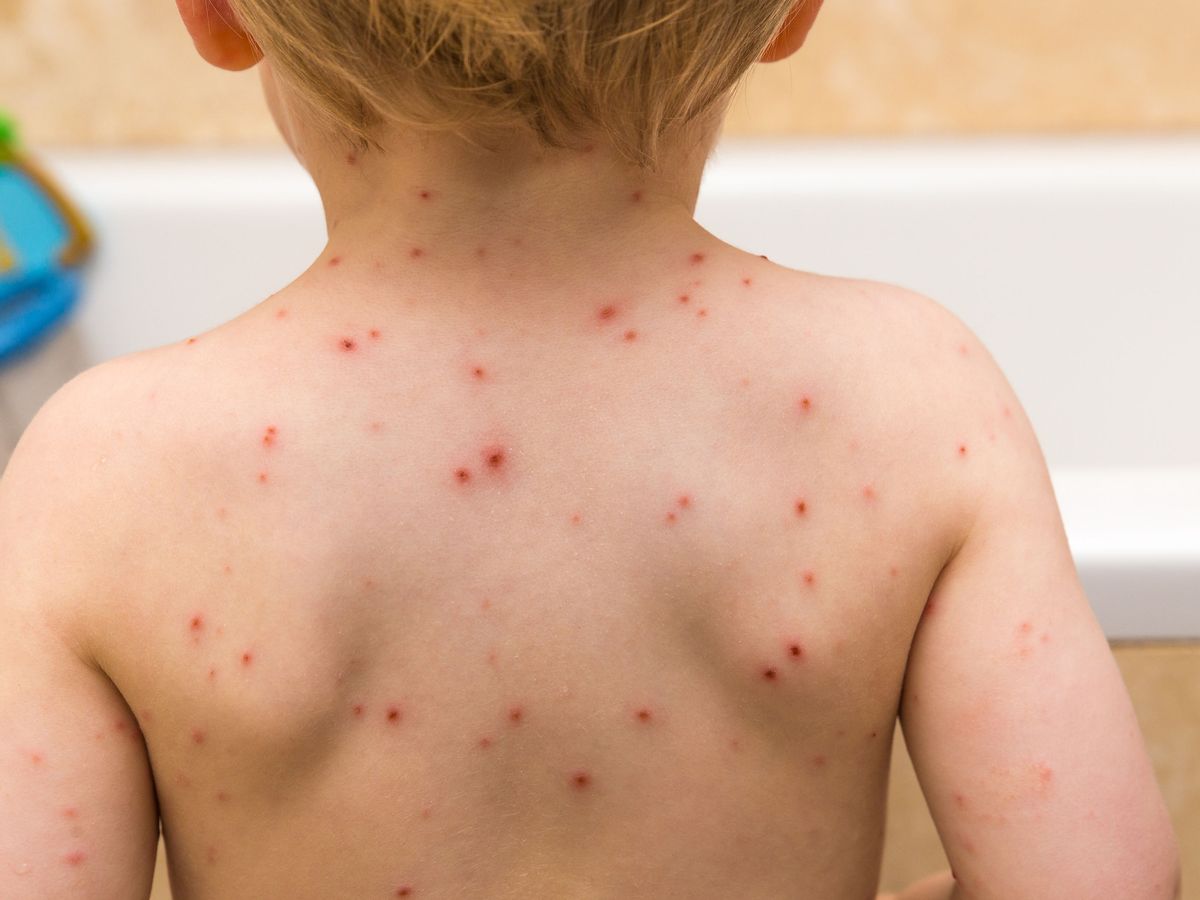 В детстве эта болезнь переносится довольно легко.
В детстве эта болезнь переносится довольно легко.
Как не заразиться ветрянкой взрослому от ребёнка: что нужно делать
Вероятность заболеть вирусной инфекцией с момента контакта с больным ребенком составляет 99%.
Первое, что надо сделать, если вы узнали, что ваш ребенок заболел ветрянкой, обратиться за срочной медицинской помощью. Особенно это актуально взрослым людям, не болевшим оспой в детском возрасте, и не привитым от этого недуга.
Лечение должно быть назначено как можно раньше – тогда и ход болезни будет менее чувствительным и безопасным. Врач в индивидуальном порядке устанавливает дозу лекарственного средства и определяет курс терапии, обычно он составляет 2 недели.
Второе, что следует предпринять, – изолировать взрослого от заболевшего ребенка на 10 суток. В это время необходимо провести ряд процедур.
- Проветривать помещение и поддерживать влажность до 70%.
- Использовать кварцевую лампу.
- Выделить больному ребенку отдельную посуду и гигиенические принадлежности.

- Стирать одежду зараженного малыша отдельно от вещей взрослых.
- Постоянно следить за температурой тела.
- Отслеживать состояние организма (головные боли, слабость, ломота, озноб, отсутствие аппетита и наличие высыпаний, которые могут появиться на разных участках тела).
- Правильно питаться и соблюдать режим дня.
- Принимать все препараты, назначенные врачом.
- Принимать витаминов, повышающих иммунитет.
Противовирусные препараты облегчают состояние больного, если их приём начат в ранние сроки патологии. Профилактика ветрянки у взрослых заключается в том, чтобы предотвратить дальнейшее распространение вируса.
Если изоляция от заболевшего ветрянкой ребенка невозможна, то марлевая повязка должна быть всегда на лице родителей, причем ее следует менять каждые 2 – 3 часа.
Перечисленные меры, не могут дать полной гарантии, что взрослые не подхватят инфекцию от зараженного ребенка. Есть только один способ защиты от ветрянки во взрослом возрасте и это вакцинация.
Экстренная вакцинация: зачем и когда делать
В ряде случаев для профилактики прибегают к экстренной вакцинации. Прививку делают в течение 72 часов после контакта с носителем заболевания – это позволит предотвратить развитие инфекции.
Если препарат будет введен позже – это даст возможность перенести ветряную оспу в более легкой форме. Мерой профилактики являются инъекции с Окаваксом или Варилриксом.
В месте, куда была сделана инъекция, может появиться покраснение и небольшой зуд. Иногда после прививки человек чувствует тошноту и слабость в мышцах. Но большинство людей переносит вакцинацию без осложнений.
Вакцинация запрещена в период беременности, если человек болеет простудой или у него есть проблемы с кишечником.
Инъекцию не делают, если анализ крови показывает, что количество лейкоцитов превышает 1200.
Инъекцию рекомендуется сделать женщинам не позже чем за 3 месяца до предполагаемой беременности. По консультации с врачом контактным беременным, не болевшим ветряной оспой или опоясывающим лишаём, показана пассивная специфическая профилактика — введение иммуноглобулина.
Ацикловир – одно из лучших средств профилактики
Существует еще один способ профилактики, он заключается в приеме Ацикловира в течение 14 дней. Воздействуя на возбудителя ветрянки, противовирусный препарат препятствует его размножению.
Ацикловир
Предотвратить инфицирование Ацикловир не может, но он сделает клиническое протекание заболевания более легким.
Лекарство проникает в ДНК вируса, препятствуя поражению клеток. При использовании данного препарата высыпания на теле образуются в меньшем количестве и быстро заживают.
Не следует применять без консультации врача, дозировка подбирается индивидуально. Не применяют в качестве профилактики у беременных женщин.
Не применяют в качестве профилактики у беременных женщин.
Можно ли второй раз заболеть ветрянкой
У человека, который перенес эту болезнь, вырабатывается устойчивый иммунитет, повторное заражение в большинстве случаев исключается. Подобное возможно только при иммунодефиците. Повторно ветряная оспа может проявляться в виде опоясывающего лишая.
Подробнее Вы можете почитать в нашей статье Можно ли заболеть ветрянкой второй раз.
Возможные осложнения ветряной оспы
Только вакцинация поможет избежать осложнений, которые вызывает ветрянка в зрелом возрасте:
- Геморрагическая – частым последствием является кровотечение, и возникает данная форму у людей с тромбоцитопенией.
- Гангренозная – может приводить к развитию сепсиса и возникает чаще всего у больных с ослабленным иммунитетом.
- Пустулезная – развивается при присоединении бактериального агента, вызывая ряд сопутствующих заболеваний.
- Генерализованная (висцеральная) – характерна развитием у больных с иммунодефицитом.
 Протекает очень тяжело, симптомы более выражены, требует лечения только в условиях стационара.
Протекает очень тяжело, симптомы более выражены, требует лечения только в условиях стационара.
Возможные осложнения
Заключение
Профилактика ветрянки перечисленными способами уменьшает риск заражения не только ребенка, но и взрослых, которые в детстве не перенесли эту болезнь. Чтобы защититься от этой опасной болезни и не заболеть при контакте с больным, каждый взрослый должен заранее побеспокоиться о вакцинации от ветрянки. Не стоит лишний раз рисковать своим здоровьем.
сколько дней нужно быть дома, сколько дней болеют и когда заканчиваются высыпания
Ветрянка является распространенной и весьма заразной детской болезнью. Эта инфекция чаще всего выявляется у детей 2-7 лет в легкой форме, хотя иногда болеют и груднички, и подростки, и взрослые, перенося ветряную оспу намного тяжелее.
Возбудитель такого заболевания хоть и нестойкий вне тела человека, но способен перелетать с частичками слизи на несколько десятков метров, а восприимчивость к нему достигает 90-100%. Именно поэтому при обнаружении ветрянки в детском коллективе объявляют карантин, а больных малышей изолируют. При этом родители интересуются, нужны ли такие меры, действительно ли нельзя контактировать заболевшим со здоровыми и сколько времени сидят на больничном с ветряной оспой?
Как можно заразиться ветрянкой?
Болезнь передается в основном воздушно-капельным путем от больных в период их заразности:
- В последний день инкубационного периода, когда симптомы заболевания еще отсутствуют.
- Во время всего острого периода, когда на коже выскакивают прыщики и температура повышена.
- Еще 5 дней после того, как вылезают последние пузырьки.

Заражение также возможно контактным путем, если дотронуться до пузырьков, поскольку внутри каждого из них содержится много вирусов, вызывающих ветрянку. Кроме того, инфекция передается от матери плоду в период вынашивания.
Так как вирус плохо переносит воздействие разных факторов внешней среды, он быстро (в течение 10-15 минут) погибает вне тела больного, поэтому через третьих лиц и предметы ветрянка практически не передается.
Источником вируса для ребенка может быть и пожилой человек с опоясывающим лишаем, так как возбудитель этих двух заболеваний один и тот же. Дело в том, что вирус ветряной оспы после выздоровления не покидает организм, а остается в тканях нервной системы, проявляясь у людей старше 40 лет в виде опоясывающего герпеса. Если у малыша будет контакт с такой сыпью, он заболеет ветрянкой.
Симптомы болезни
По первым признакам заболевания определить, что это именно ветряная оспа, очень сложно.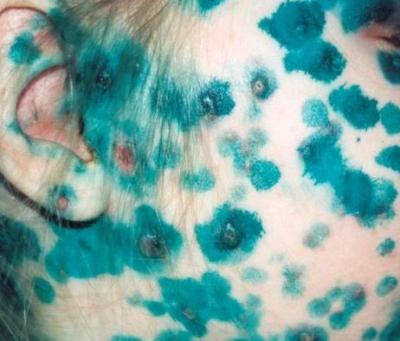 Ребенок жалуется на головную боль, першение в горле, слабость, отказывается от еды, плохо спит, теряет интерес к играм. Так начинаются и любые другие детские инфекции. Но как только в тот же или на следующий день повышается температура тела и появляется характерная пузырьковая сыпь, диагноз становится ясен и без дополнительных обследований.
Ребенок жалуется на головную боль, першение в горле, слабость, отказывается от еды, плохо спит, теряет интерес к играм. Так начинаются и любые другие детские инфекции. Но как только в тот же или на следующий день повышается температура тела и появляется характерная пузырьковая сыпь, диагноз становится ясен и без дополнительных обследований.
Сначала на коже туловища заболевшего ребенка появляются мелкие пятнышки розово-красного цвета. Они довольно быстро превращающиеся в папулы (такие прыщи похожи на комариные укусы), а затем становятся однокамерными пузырьками с прозрачной жидкостью внутри. Далее содержимое везикул мутнеет, пузырьки лопаются, а сверху образуются корочки. Если их не повредить, сыпь проходит без следов.
Отметим, что ветряночная сыпь очень чешется, принося болеющему ребенку значительный дискомфорт. Кроме того, пока первые высыпания заживают, рядом с покрытыми корочками пузырьками и на других участках кожи (в области головы, на конечностях) вылезают новые высыпания.
Одновременно с каждой последующей «волной» сыпи опять повышается температура тела.
Почему детей с ветрянкой изолируют?
У большинства деток младше 10 лет ветряная оспа протекает довольно легко, поэтому многим родителям эта инфекция кажется безобидной и они не понимают необходимости карантина.
Они упускают из виду, что для некоторых категорий людей такая детская инфекционная болезнь представляет серьезную опасность:
- Для детей с иммунодефицитами.
- Для малышей, у которых есть хронические патологии.
- Для подростков и взрослых, которые не болели ветрянкой в детстве.
- Для беременных в первом триместре вынашивания, если они не привиты и не болели раньше.
Для исключения контактов с такими людьми болеющим детям нельзя ходить в садик и выходить на улицу.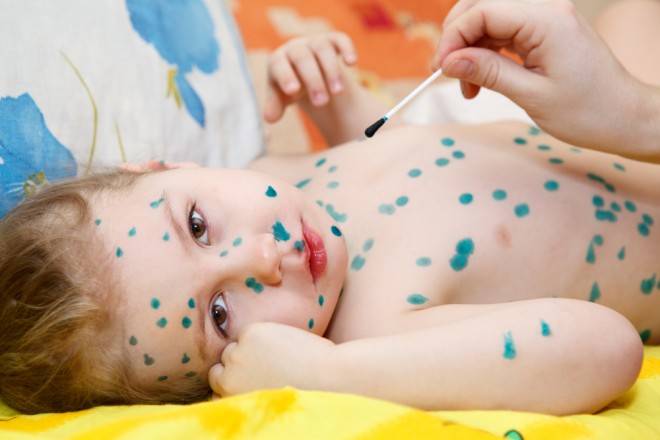
Сколько длится ветрянка?
Сказать точно, сколько дней болеют при ветряной оспе, невозможно. Длительность заболевания у того или иного ребенка зависит от многих факторов, например, от состояния его здоровья, возраста, наличия хронических патологий, активности вируса и многих других.
В целом в течении ветряной оспы можно выделить такие периоды:
- Инкубационный. Он начинается с момента заражения и завершается первыми клиническими симптомами болезни. Во время такого периода, средняя длительность которого у детей составляет 2 недели (минимальный срок составляет 7 дней, а максимальный – 21 день), у ребенка отсутствуют симптомы инфекции и определить, что он уже начал болеть ветрянкой, невозможно.
- Продромальный. Так называют недлительный (1-2 дня) период, во время которого ребенок ощущает недомогание, но сыпь еще отсутствует, поэтому диагностировать ветрянку пока нельзя.

- Высыпаний. В этом периоде болезнь проявляется себя особенно активно, а ребенок очень заразен для окружающих. Высыпания могут появиться на коже лишь один раз, но чаще они возникают «волнами» и продолжаются в течение 2-9 дней.
- Выздоровления. Такой период болезни начинается с момента появления на коже последних «свежих» пузырьков. Спустя 5 дней ребенка перестают считать заразным. Покрытая корочками сыпь держится на теле 1-2 недели, после чего корки отпадают и кожа полностью заживает.
Как видите, длительность каждого из периодов может быть разной. При легкой форме у ребенка после короткого продромального периода в тот же день появляется несколько пузырьков и за 1-2 дня они покрываются корочками, то есть всего болезнь длится около 7-8 дней. При тяжелом течении и появлении осложнений болезнь может затягиваться на несколько недель.
Перенесшие ветряную оспу дети защищены от такой инфекции до конца жизни.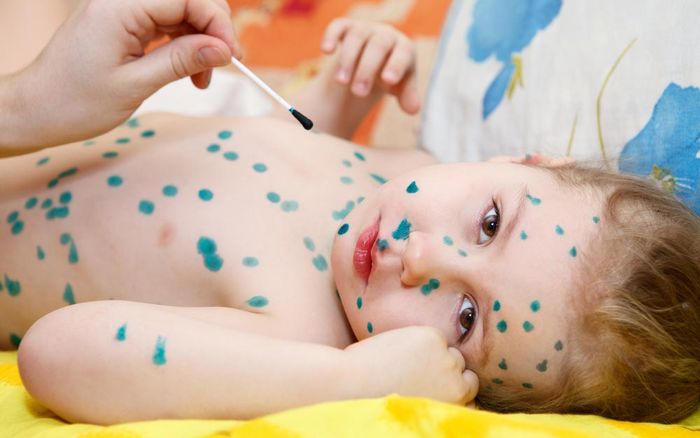 Повторное заражение возможно в крайне редких случаях и обычно связано с проблемами с иммунитетом. Так что переживать, на сколько лет иммунитет от ветрянки получит ваш ребенок, не стоит. Даже при легкой форме защита от вируса будет стойкой и останется на всю жизнь.
Повторное заражение возможно в крайне редких случаях и обычно связано с проблемами с иммунитетом. Так что переживать, на сколько лет иммунитет от ветрянки получит ваш ребенок, не стоит. Даже при легкой форме защита от вируса будет стойкой и останется на всю жизнь.
Сколько дней нужно быть дома заболевшему ребенку?
Длительность домашнего карантина в каждом конкретном случае ветрянки определяют индивидуально. Обычно врачи ориентируются на время появления последних пузырьков и разрешают прогулки через 5 дней после этого.
Однако посещающих детский сад и школу детей советуют подержать дома немного дольше, ведь иммунитет после ветряной оспы понижается. Обычно ребенка выписывают после исчезновения всех корочек с кожи, когда пройдут пятна от высыпаний. Чаще всего это происходит через 2 недели с начала заболевания.
Лечение
Большинство случаев ветрянки в детском возрасте лечится дома с применением симптоматических препаратов. Лишь тяжелые формы ветряной оспы требуется лечить в больнице с использованием противовирусных лекарств.
Ребенку рекомендуют постельный режим, обильное питье, щадящую для пищеварительного тракта пищу. Сыпь для предотвращения инфицирования и снятия зуда мажут зеленкой, фукорцином, ПоксКлином, Циндолом, раствором соды и другими местными средствами. Если зуд очень выражен, вместе с педиатром подбирают антигистаминные и успокаивающие лекарства.
Осложнения после ветрянки | Блог Medical Note о здоровье и цифровой медицине
Ветрянка — это вирусная инфекция, которая встречается у лиц любого возраста, но чаще в детстве. Вызывается заболевание вирусом герпеса 3 типа. Заразиться можно от больного ветрянкой человека.
Заразиться можно от больного ветрянкой человека.
Вирусы распространяются капельным путем по воздуху. Этому способствует скученность людей, разговоры, кашель, чихание. Также вирус ветряной оспы может перейти от матери к плоду внутриутробно.
Основными симптомами болезни являются интоксикация (повышение температуры тела, озноб, слабость) и появление на теле характерной сыпи в виде пузырьков.
Сыпь меняет свой характер в течение болезни: сначала появляются пятна и папулы, похожие на укусы комаров, затем высыпания приобретают вид пузырьков. Пузырьки имеют прозрачное содержимое, вокруг них имеется небольшая краснота, в центре пузырька отмечается небольшое вдавление.
Через пару дней пузырьки подсыхают и покрываются корочкой. Корочка отпадает сама. Сыпь при ветрянке сильно чешется, причиняя дискомфорт заболевшему.
У большинства больных ветрянка протекает в легкой или средне-тяжелой формах. Госпитализация при ветрянке требуется редко. В лечении основной упор падает на гигиену, обработку элементов сыпи растворами антисептиков. При повышении температуры используют жаропонижающие средства.
При повышении температуры используют жаропонижающие средства.
Если болезнь сопровождается насморком, кашлем, болью в горле, то могут потребоваться дополнительно симптоматические средства (антисептики для горла, отхаркивающие препараты и др.).
Наиболее тяжело ветрянка протекает у новорожденных малышей, детей грудного возраста, беременных женщин, пожилых людей и у лиц, страдающих иммунодефицитными состояниями. Им нередко требуется госпитализация и противовирусное лечение. Кроме того, встречается атипичное течение ветрянки. После перенесенной инфекции формируется стойкий иммунитет.
Хоть большинство людей и выздоравливают от ветрянки без особого труда, все-таки встречаются осложнения этой болезни. Одни из них специфические, то есть, обусловлены поражением организма именно вирусом ветряной оспы.
А другие осложнения называются неспецифическими, то есть, встречаются и при других инфекционных болезнях, формируются на фоне сниженного иммунитета или при присоединении бактериальной инфекции.
Ветряночный энцефалит, менингоэнцефалит и другие неврологические осложнения
Этих специфических осложнений ветрянки очень боятся все доктора. При ветряночном энцефалите поражается вирусами ткань головного мозга, а при менингоэнцефалите еще и мозговые оболочки. Разграничить данные осложнения может только врач.
Поражение нервной системы может случиться и в разгаре болезни (на высоте высыпаний), и уже ближе к выздоровлению, когда кажется, что больной почти поправился.
Когда энцефалит и менингоэнцефалит развиваются в разгаре инфекции, то стоит обратить внимание на то, что состояние заболевшего резко ухудшается. Он высоко температурит, лежит, появляется рвота, быстро нарастают симптомы со стороны головного мозга.
Нередко отмечаются судороги и потеря сознания вплоть до комы. Появляются очаговые неврологические симптомы, чаще в виде двигательных нарушений. Радует, что обычно больной полностью выздоравливает при надлежащем лечении.
Несколько иначе выглядит энцефалит и менингоэнцефалит при развитии этих осложнений в периоде выздоровления. Кажется, что начинается новая волна инфекции, или пациент заболел повторно, вот только симптомы болезни очень уж пугающие.
Кажется, что начинается новая волна инфекции, или пациент заболел повторно, вот только симптомы болезни очень уж пугающие.
Появляются головная боль, рвота, вновь повышается температура, быстро появляются неврологические симптомы: тремор (дрожание конечностей), нистагм (подергивание глазных яблок), атаксия (потеря координации движений). Отмечается быстрое нарастание двигательных нарушений: заболевший плохо ходит и сидит, падает при ходьбе, с трудом удерживает голову, у него нарушается речь.
Обычно пациенты выздоравливают после ветряночного энцефалита и менингоэнцефалита, но неврологические нарушения могут сохраняться несколько месяцев. У некоторых больных остаются стойкие проблемы.
Среди других осложнений ветрянки встречаются:
- Паралич лицевого нерва − слабость мышц лица из-за нарушения иннервации;
- Паралич зрительного нерва − нарушения зрения из-за повреждения нерва, который иннервирует глаз;
- Поперечный миелит − воспалительный процесс в спинном мозге;
- Гипоталамический синдром − комплекс вегетативных, эндокринных и обменных нарушений;
- Инсульт − острое нарушение кровоснабжения головного мозга из-за воспаления сосудов или нарушения свертывающей системы крови.

При развитии неврологических осложнений ветрянки обязательно нужна госпитализация и стационарное лечение, независимо от пола и возраста заболевшего. Нередко требуется лечение в отделении реанимации и интенсивной терапии.
Другие осложнения ветрянки
Одни из осложнений связаны со снижением иммунитета, другие — с поражением свертывающей системы крови, третьи — с приемом лекарств. Есть осложнения, которые формируются на фоне присоединения различной микробной флоры. Ниже перечислим некоторые:
- Молниеносная пурпура — поражение сосудов кожи и подкожной клетчатки, которое может привести к потере больших участков кожи вследствие их некроза. В развитии осложнения играет роль нарушение свертывания крови.
- Синдром Рея — острая печеночная недостаточность с развитием поражения головного мозга, которое возникает на фоне лечения аспирином (пациенты нередко принимают его при повышенной температуре). Пациент может погибнуть от этого осложнения.
- Нефрит — поражение почечной ткани, которое обычно встречается на второй неделе болезни.

- Миокардит — воспалительный процесс в сердечной мышце, который протекает нередко в очень тяжелых формах.
- Гепатит — воспалительное поражение печеночной ткани.
- Флегмона — разлитое гнойное воспаление подкожной клетчатки. Это тяжелое осложнение, которое требует серьезного хирургического лечения.
- Абсцесс — ограниченный воспалительный процесс в мягких тканях (гнойник). Требует хирургического лечения.
- Импетиго — инфекционное повреждение кожи, вызывается стрептококками и стафилококками. В лечении нужны антибиотики.
- Буллезная стрептодермия — стафилококковое повреждение кожи, при котором образуются болезненные волдыри. Обычно этим осложнением ветрянки страдают дети.
- Рожистое воспаление — инфекционно-аллергическое поражение кожи, которое вызывает бета-гемолитический стрептококк группы А. Требуется комплексное лечение, включая антибиотики.
- Лимфаденит — воспаление разных групп лимфатических узлов, может потребоваться антибактериальная терапия.

- Стоматит — воспаление слизистой оболочки рта, отчего больной испытывает сильные боли во рту и не может нормально есть.
- Гнойный конъюнктивит и кератит — воспалительные поражения глаза, которые требуют консультации офтальмолога и назначения местного лечения.
- Синдром крупа — воспалительное поражение гортани, что приводит к острому нарушению дыхания. Требуется неотложная помощь пострадавшему, чтобы спасти ему жизнь.
- Пневмония — воспалительное поражение легочной ткани. Обычно требуется госпитализация заболевшего.
Как избежать осложнений ветрянки?
Заранее нельзя предугадать, будет ли болезнь протекать легко и без особенностей, или же разовьются одно или несколько осложнений. Однако снизить риск возможно. Для этого при заболевании необходимо:
- Вызвать врача на дом и в дальнейшем наблюдаться у него по мере течения болезни и выздоровления;
- Принимать все лекарства, которые он выписал. Список назначений может отличаться у разных больных.

- Поддерживать гигиену кожи: обрабатывать высыпания антисептиками, мыться под теплым душем, носить легкую одежду.
- Принимать антигистаминные препараты, которые помогают снять кожный зуд. Это особенно актуально у детей, которые чешут элементы сыпи, способствуя присоединению инфекции.
- Соблюдать режим: постельный — при высокой температуре, спокойные игры для детей — на протяжении всего периода болезни;
- Отправиться в стационар, если врач считает это необходимым.
Можно ли гарантированно избежать осложнений ветрянки? Можно, если не
Сколько дней длится и заразна ветрянка у детей и взрослых
Есть такое мнение, что ветрянка – несерьезное заболевание, которое быстро проходит и совсем не опасно. И что болеют ветряной оспой только дети.
Так ли это? Чего мы не знаем об этой инфекции? Сколько длится болезнь и как долго заболевший остается заразным для окружающих?
Сколько дней болеют ветрянкой дети и взрослые
Заразная инфекция, вызываемая вирусом герпеса 3-го типа, поражает не только детей.
Да, дошкольники болеют чаще и переносят болезнь легче. Но, если не переболеть ветряной оспой в младшем возрасте и не получить иммунитет, то заразиться можно когда угодно. О том, как именно можно заразиться ветрянкой читайте тут.
Стоит знать, что болезнь у подростков и взрослых протекает сложнее и чревата неприятными последствиями.
Продолжительность болезни бывает разной – влияет возраст заболевшего, форма болезни, состояние иммунитета.
Отличается по срокам длительность периодов:
- инкубационного;
- продромального;
- активного, проявляющегося высыпаниями;
- выздоровления;
- заразности для окружающих.
Инкубационный (скрытый) период ветряной оспы может составлять от 7 до 21 дня. Это время, начиная с того момента, когда вирус атаковал организм и до проявления первых признаков болезни. Подробнее о сроках и этапах инкубационного периода читайте тут.
Вначале инфекция ничем себя не выдает. Зараженный ветрянкой человек первое время не знает о проникновении вируса в организм.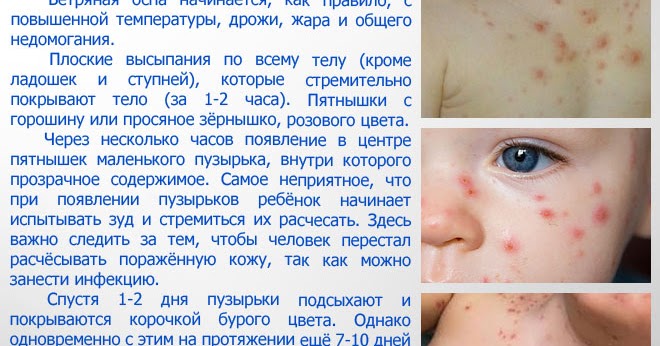 А возбудитель болезни пока как бы «обживает» территорию, усиленно размножаясь. Но все это происходит бессимптомно.
А возбудитель болезни пока как бы «обживает» территорию, усиленно размножаясь. Но все это происходит бессимптомно.
У детей высыпает в среднем через 8-9 дней с начала заболевания. У заболевших взрослых сыпь может возникать спустя 3 недели с момента инфицирования.
А перед окончанием инкубационного периода (за 1-3 дня), еще до появления сыпи, ветрянка начинает проявляться такими симптомами:
- слабостью, быстрой утомляемостью;
- потерей аппетита;
- повышением температуры тела;
- головными болями;
- нарушениями сна.
Этот период называют продромальным. Указанные симптомы свойственны и детям, и взрослым, малыши к тому же становятся капризными и плаксивыми.
После первых сигналов о неблагополучии в организме, через день-два, заболевание дает о себе знать самым характерным признаком – сыпью.
Начинается активная фаза недуга. Сначала это высыпания в виде плоских розоватого цвета пятнышек. Затем они превращаются в зудящие волдыри с прозрачной жидкостью.![]()
От чего зависят сроки болезни
Точно обозначить сроки болезни нельзя, так как на его продолжительность влияют многие факторы. Период болезни будет разным в каждом конкретном случае:
- во взрослом возрасте ветрянка держится дольше и переносится больными тяжелее;
- атипичная форма ветряной оспы и у детей, и у взрослых длительнее обычной, она часто сопровождается осложнениями;
- более затяжной будет болезнь у пациентов с ослабленным иммунитетом. Впоследствии у них возможны рецидивы инфекции (но на этот счет существуют разные мнения: можно ли заболеть ветрянкой повторно узнаете в этом материале).
Кто подвержен заболеванию тяжелой, более продолжительной формой ветряной оспы:
- Беременные женщины, которые не болели раньше и не прививались от этой инфекции. Опасность в том, что болезнь может повлиять на развитие плода и вызвать патологии. Об особенностях развития ветрянки и ее последствиях при беременности читайте тут.
- Новорожденные, появившиеся на свет от не болевших ветрянкой и не вакцинированных матерей – у них нет иммунитета от инфекции.
 О симптомах и лечении ветрянки у грудничков у нас имеется отдельный материал.
О симптомах и лечении ветрянки у грудничков у нас имеется отдельный материал. - Взрослая категория населения, в детстве не перенесшая ветрянку, и не сделавшая прививку от заразного заболевания.
Причины развития, симптомы и признаки, методы лечения и профилактики, а также фото атопического дерматита у грудничков найдете в этом материале.
Инструкция по применению, цена, отзывы на Зостерин-ультра 30 и 60 представлены в нашей статье.
Продолжительность заразного периода ветряной оспы
Ветряная оспа – одно из самых заразных, так называемых высоко контагиозных заболеваний. Хотя во внешней среде вызывающий его вирус быстро погибает, но при комнатной температуре он сохраняет свою патогенность несколько часов.
Кроме того, вирус обладает летучестью и распространяется из комнаты в комнату, по этажам, через вентиляционные ходы.
Поэтому в коллективе, где присутствует тесный контакт друг с другом, инфекция поражает всех, кто не болел ею раньше и не имеет иммунитета.
В связи с таким распространением ветрянки, важно знать, сколько длится заразный период.
Стоит обратить внимание на один важный момент – ветрянка заразна еще до проявления ее признаков.
Родители пока даже не подозревают, что ребенок заболел, так как признаки инфекции появляются только в конце инкубационного периода. Но уже за пару дней до его окончания больной является заразным и опасным для окружающих.
Диагноз еще не установлен, поэтому ребенок посещает ДОУ (детское образовательное учреждение) и становится источником инфекции. Особенно больной опасен для окружающих в первые дни после появления высыпаний на коже.
Пока на теле инфицированного ребенка или взрослого появляется сыпь, он заразен для всех, кто с ним контактирует.
Заболевший ветрянкой будет являться ее распространителем, пока не пройдет несколько дней с момента последних высыпаний и волдыри не начнут покрываться корочками. В среднем такой период длится от 10 до 15 дней.
Ветряная оспа перестает быть заразной не меньше, чем через неделю после последних высыпаний. К этому времени организм успевает выработать специфические антитела к герпесвирусу, побеждая заболевание.
К этому времени организм успевает выработать специфические антитела к герпесвирусу, побеждая заболевание.
Сколько длятся высыпания:
- Длительность высыпаний у детей обычно составляет от 4 до 10 дней. У взрослых этот период может продолжаться дольше.
- В среднем через 5 суток после появления, пузырьки начинают лопаться, их содержимое вытекает, и эти места подсыхают, покрываясь корочками. Спустя неделю сыпь проходит, если эти участки не трогать, не сдирать, иначе можно занести инфекцию. Тогда есть риск образования рубцов на коже.
- В этот период каждые 2 дня возникают новые высыпания. Пока длится активная фаза заболевания, кожа может быть покрыта разными видами сыпи – пятнышками, пузырьками, корочками, в зависимости от стадии развития.
- Выздоровление начинается после того, как перестанут образовываться новые пузырьки. В детском возрасте этот процесс проходит быстрее, он длится в среднем 5-7 дней. Пациентам постарше приходится сражаться с болезнью дольше.

Карантин по ветрянке в детских садах и школах
Рекомендации по предупреждению распространения инфекции в коллективах (и детских, и взрослых) содержатся в документе под названием СанПин – санитарные правила и нормы.
Правила предусмотрены для всех регионов Российской Федерации. Они касаются и государственных организаций и учреждений, и частных предприятий.
Когда его вводят и на какой период
Если в группе дошкольного учреждения или в школьном классе ребенок заболел ветрянкой, информацию об этом передают в медицинское учреждение.
Когда участковый педиатр подтверждает диагноз, сведения сообщаются в санитарно-эпидемиологическую службу. СЭС принимает решение о необходимости введения карантина.
Садик при карантине не прекращает работу. Но при этом вводятся особые противоэпидемические мероприятия.
Карантин в детских садах или других учреждениях может длиться 21 день – такая его продолжительность соответствует максимальному сроку инкубационного периода ветрянки.
Длительность карантина может быть увеличена, если по его окончании будет выявлен новый очаг ветряной оспы.
Можно ли водить ребенка в детский сад – вопрос, актуальный для большинства семей.
На время карантина родителям могут посоветовать оставить ребенка дома, особенно, если он не посещал садик в то время, когда была обнаружена инфекция.
В детском учреждении могут предложить на время карантинных мероприятий посещать другую группу, где нет заболевших детей.
Карантинные мероприятия
Санитарные правила предписывают определенные действия, которые будут препятствовать дальнейшему распространению заразного заболевания.
Если в детском учреж
Ветряная оспа (ветрянка) у ребенка. Причины, симптомы и лечение ветряной оспы
Ветряная оспа (ветрянка) — инфекционное заболевание, отличительной особенностью которого является образование на коже специфической сыпи в виде мелких пузырьков. Переболевшие ветрянкой приобретают стойкий иммунитет к болезни.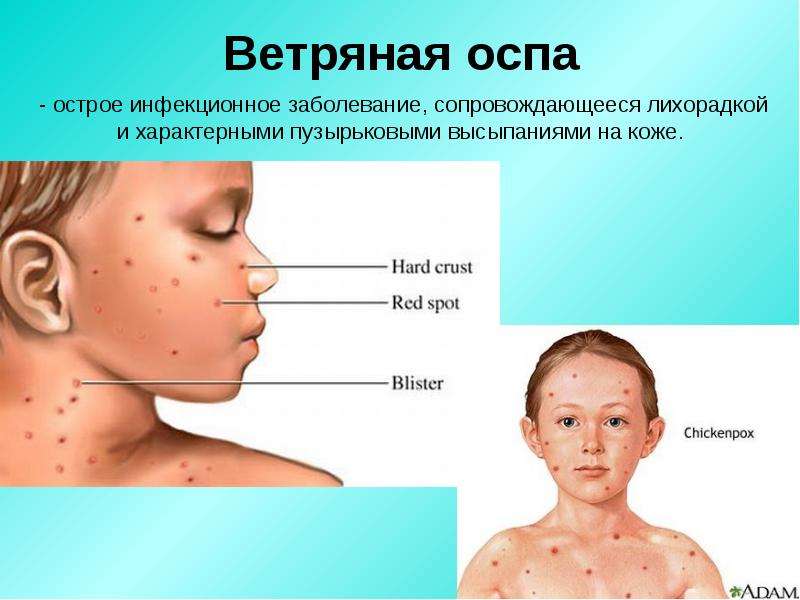
Природа инфекции при ветряной оспе
Ветрянка — инфекционное заболевание вирусной природы. Вирус простого герпеса, вызывающий ветряную оспу, обладает способностью поражать только клетки кожи и слизистых оболочек.
Причины ветряной оспы
Ветрянка вызывается вирусом герпеса, который обладает очень высокой способностью передаваться воздушно-капельным путем от больных к здоровым не болевшим детям. Поэтому, если в течение последних трех недель (инкубационный период — от 10 до 21 дня) ребенок мог контактировать с больным (в детском саду, школе, в транспорте и других общественных местах), то вероятность заболеть ветрянкой значительно повышается. К сожалению, ветряная оспа становится заразной еще до того, как появляется сыпь, поэтому не всегда можно точно определить, был ли такой контакт. Больной начинает быть заразным для окружающих за 2 дня до появления сыпи и заразен еще в течение недели после ее появления.
Восприимчивость к ветрянке особенно высока у детей в возрасте до 5 лет. Однако грудные младенцы (до 6 месяцев на грудном вскармливании) практически не страдают ветряной оспой, так как мать передает им собственный иммунитет через плаценту во внутриутробном периоде и с грудным молоком (если, конечно, мама в детстве болела ветряной оспой). Дети после 10 лет также редко болеют ветрянкой, но если заболевают, то инфекция может протекать у них более тяжело и в осложненной форме и лечение более длительное, поскольку заражаются только старшие дети со сниженным иммунитетом.
Однако грудные младенцы (до 6 месяцев на грудном вскармливании) практически не страдают ветряной оспой, так как мать передает им собственный иммунитет через плаценту во внутриутробном периоде и с грудным молоком (если, конечно, мама в детстве болела ветряной оспой). Дети после 10 лет также редко болеют ветрянкой, но если заболевают, то инфекция может протекать у них более тяжело и в осложненной форме и лечение более длительное, поскольку заражаются только старшие дети со сниженным иммунитетом.
Ветрянка — преимущественно детское заболевание, но не болевшие в детстве взрослые также могут заразиться ветряной оспой.
Признаки ветряной оспы у детей
Однажды вы заметили, что на теле вашего ребенка появился прыщик, но не придали его появлению особого значения — может комар укусил, а может просто так вскочил. Прыщик быстро начал расти, увеличиваться в размерах, стал плотным на ощупь и превратился в волдырек с водянистым содержимым. Мало того, такая сыпь появилась по всему телу, прыщи выскочили и на руках и ногах, на животе и спине.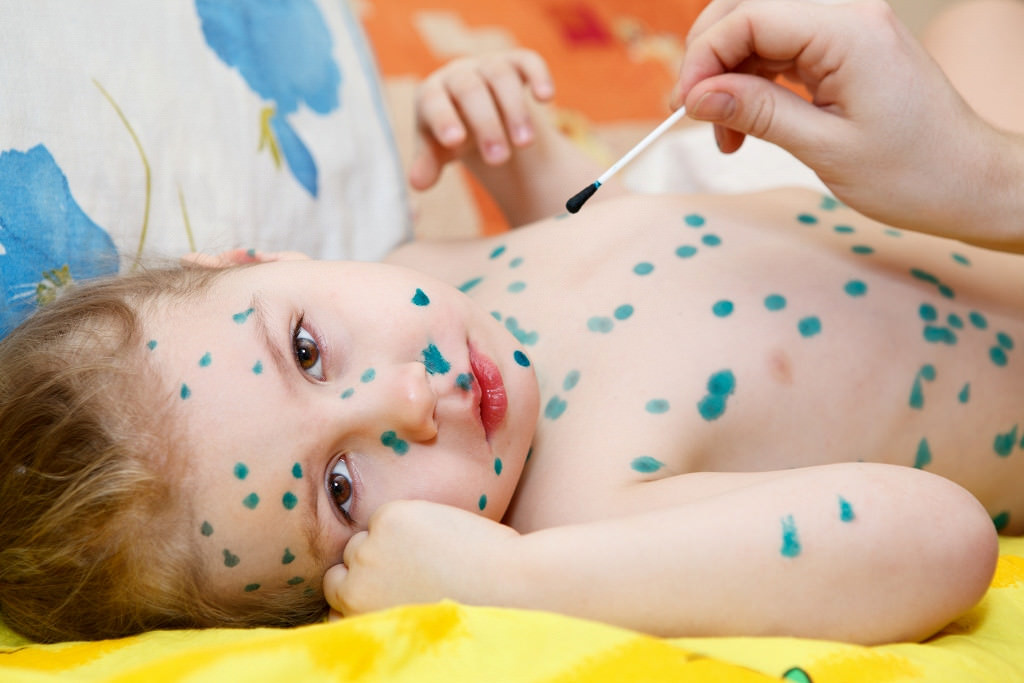 При этом ребенок какой-то горячий, вялый ( впрочем, температуры может и не быть), стал хуже кушать, его даже может тошнить — и все это началось за пару дней до появления первого прыща. Чтож, родители, у вашего ребенка возможно ветрянка, или по-научному — ветряная оспа.
При этом ребенок какой-то горячий, вялый ( впрочем, температуры может и не быть), стал хуже кушать, его даже может тошнить — и все это началось за пару дней до появления первого прыща. Чтож, родители, у вашего ребенка возможно ветрянка, или по-научному — ветряная оспа.
Количество прыщиков — элементов сыпи — может увеличиваться молниеносно, а может и медленно в течение нескольких дней. Как правило, новая сыпь появляется волнами через 1 — 2 дня на протяжении недели или меньше — все зависит от иммунитета ребенка в данный момент. Каждый элемент сыпи из маленькой розовой точки превращается в округлой или неправильной формы темно-розовое пятно, возвышающееся над кожей, с уплотнением внутри и пузырьком с жидкостью снаружи. Со временем пузырек лопается и засыхает корочкой, которая отваливается, не оставляя рубцов на коже ребенка. Розовое твердое пятно на коже при этом остается и будет сходить еще долго — около 2 недель. Вновь появившиеся прыщики сыпи не такие страшные, они меньше по размеру, поскольку ребенок уже начал вырабатывать антитела к вирусу простого герпеса, вызывающего ветрянку, и они противостоят разрастанию сыпи.
При ветрянке у ребенка могут быть увеличены лимфоузлы, особенно за ушами и на шее, это значит, что организм ребенка борется с вирусом ветряной оспы. Лимфоузлы могут остаться увеличенными и некоторое время после излечения ветрянки.
Симптомы ветряной оспы у ребенка
Ветрянка обычно начинается с легкого жара (обычно лихорадка умеренная 38—39 °С) и недомогания. Через сутки появляется сыпь. Сначала это маленькие красные пятнышки на теле, руках, ногах и лице. Вскоре пятнышки уплотняются, набухают и наполняются жидкостью, образуя пузырьки. При этом ребенок ощущает интенсивный зуд, вследствие чего постоянно стремится расчесывать пораженную кожу. Дело родителей — следить за ним и предотвращать расчесы, поскольку таким образом можно внести и дополнительную инфекцию. Жидкость в пузырьках при ветряной оспе очень заразна, так как содержит живые вирусы ветрянки. Может быть несколько волн высыпания на протяжении недели в 2—3 этапа с интервалом 1—2 дня. Каждый такой этап сопровождается повторным подъемом температуры, которая затем вновь снижается.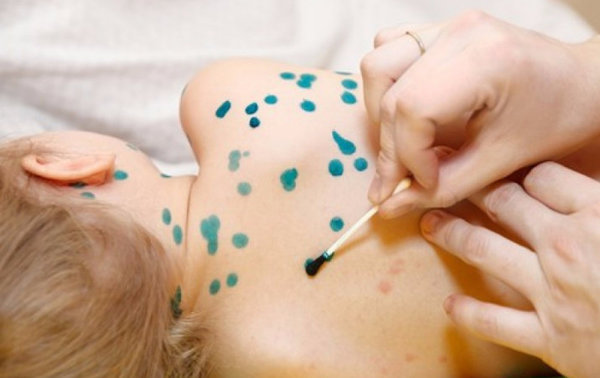 В это время ребенок ощущает слабость, раздражительность, у него нарушаются сон и аппетит. Пузырьки подсыхают и покрываются корочкой. На 7-10-й день все пузырьки покрываются коркой, температура падает и больной перестает быть заразным.
В это время ребенок ощущает слабость, раздражительность, у него нарушаются сон и аппетит. Пузырьки подсыхают и покрываются корочкой. На 7-10-й день все пузырьки покрываются коркой, температура падает и больной перестает быть заразным.
При ветряной оспе характерно появление новых элементов сыпи на фоне уже существующих старых, поэтому сыпь имеет разный вид на одном и том же участке кожи (и пятна, и пузырьки, и коросты).
Аналогичная сыпь может быть на слизистых и конъюнктиве, что причиняет ребенку довольно сильную боль. Сыпи на ладошках и ступнях при ветрянке, как правило, НЕТ. Это более характерно для энтеровирусной инфекции и даже врачи порой путают эти заболевания. А мама потом удивляется, почему мой ребенок болеет «ветряной оспой» второй раз. Благо, лечение при этих заболеваниях практически одинаково, это врачей и спасает.
Течение ветряной оспы у детей
Скрытый инкубационный период заболевания у детей длится в среднем 2 недели, реже 10—21 день. Начало ветрянки острое, с лихорадкой — 1-2 суток. Период сыпи — 1 неделя или чуть более. По окончании периода высыпаний корочки на коже остаются еще 1 —2 недели, после чего сходят, оставляя незначительную пигментацию. Рубцы при неосложненном течении ветряной оспы не образуются. Если при расчесывании все же была занесена гноеродная инфекция, пузырьки перерождаются в гнойнички, и тогда после их исчезновения возможны остаточные явления в виде пожизненных мелких рубчиков, внешне сходных с оспенными.
Период сыпи — 1 неделя или чуть более. По окончании периода высыпаний корочки на коже остаются еще 1 —2 недели, после чего сходят, оставляя незначительную пигментацию. Рубцы при неосложненном течении ветряной оспы не образуются. Если при расчесывании все же была занесена гноеродная инфекция, пузырьки перерождаются в гнойнички, и тогда после их исчезновения возможны остаточные явления в виде пожизненных мелких рубчиков, внешне сходных с оспенными.
Выздоровление ребенка наступает не ранее 10-го дня с момента первых высыпаний. Выделение вируса прекращается после подсыхания последних элементов сыпи.
Особенности сыпи при ветряной оспе
Иногда неопытные врачи неоправданно ставят диагноз ветряная оспа, путая сыпь при ветрянке с аллергическим (атопическим) дерматитом. Как отличить ветрянку от аллергии? Для начала, исключить из меню и окружения ребенка все возможные аллергены, при этом интенсивный рост количества высыпаний при аллергии должен замедлиться, на ветрянку же эта мера не повлияет. При ветряной оспе размер новых высыпаний меньше, чем предыдущих, при аллергическом дерматите новые высыпания интенсивнее и больше по размеру, а старые после отпадения корочки не проходят, увеличиваются, могут мокнуть или трескаться. На ладонях и подошвах сыпи при ветрянке, как уже говорилось ранее, нет.
При ветряной оспе размер новых высыпаний меньше, чем предыдущих, при аллергическом дерматите новые высыпания интенсивнее и больше по размеру, а старые после отпадения корочки не проходят, увеличиваются, могут мокнуть или трескаться. На ладонях и подошвах сыпи при ветрянке, как уже говорилось ранее, нет.
Лечение ветряной оспы у детей
Что советует врач или как неправильно лечить ветрянку
Практически каждый взрослый, переболев в детстве ветряной оспой, может найти на себе следы ее грязных дел — небольшие рубцы на коже. Как же это объяснить, когда везде написано, что сыпь ветрянки не оставляет рубцов на коже? Это просто: нашим мамам врачи советовали вскрывать волдыри и усиленно замазывать их зеленкой по несколько раз в день, при этом купаться строго запрещали, да — и 3 недели не гулять. Ну это же издевательство над ребенком и противоречит всей логике в лечение ветряной оспы у ребенка! Большинство участковых педиатров не на много продвинулись в логике лечения ветрянки и дают те же советы, что и .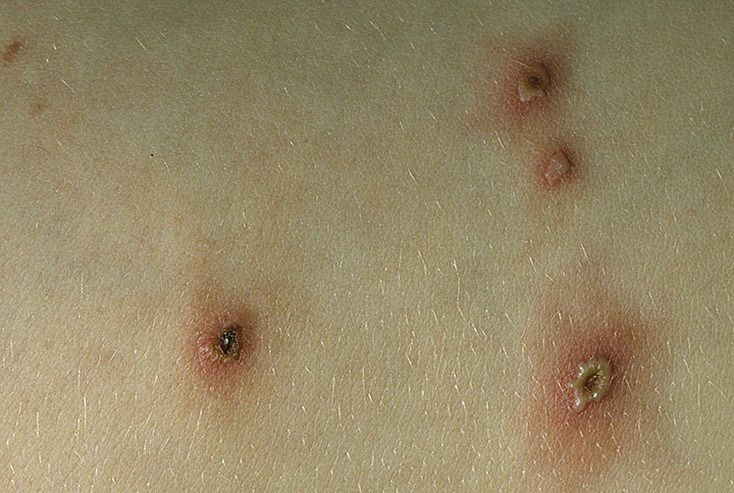 .дцать лет назад.
.дцать лет назад.
Для предупреждения наслоения гнойной инфекции элементы сыпи при ветряной оспе в стародавние времена рекомендовалось обрабатывать 2 раза вдень спиртовым раствором бриллиантовой зелени (зеленкой) или темным водным раствором марганцовки. Многие из вас твердо уверены, что зеленка убивает возбудителя ветрянки, но это далеко не так. Зеленка подсушивает высыпания на коже и дезинфицирует ранку, оставшуюся после лопнувшего волдыря до появления коросты. Если зеленкой мазать по несколько раз в день, можно добиться дисбалланса полезных и вредных микроорганизмов на коже ребенка и пересушивания ранки, что ведет к рубцеванию. Еще один немаловажный отрицательный фактор смазывания зеленкой — ватным тампоном вы переносите вирусы герпеса со свежей сыпи на здоровую кожу, тем самым повторно инфицируя ребенка его же вирусами и распространяя сыпь по телу. Если же кожу ничем не обрабатывать вообще, прыщики будут воспаляться от попадания условно-патогенных микробов с кожи, увеличиваться в размерах, больше чесаться и, как следствие — опять рубцы на коже.
При высокой температуре, которая поднимается снова и снова после очередной таблетки парацетамола, прибывший вам «на помощь» врач не думая может назначить дозу аспирин+парацетамол. При инфекциях у детей до 15 лет делать это нельзя ни в коем случае! Прием аспирина при ветрянке грозит синдромом Рейе (или Рея) — острой печеночной энцефалопатией вследствие отека головного мозга и печени. Никакое лечение не может остановить этот синдром, лечение направлено лишь на поддержание жизненных функций.
Как правильно лечить ветряную оспу
В типичных случаях лечение ветрянки проводят дома. При обычном течении лечат только симптомы ветряной оспы. Чтобы облегчить состояние больного ребенка, обычно ему дают жаропонижающие лекарства, пузырьки смазывают антисептиками, зуд снимают антигистаминными препаратами. Раствор бриллиантовой зелени (зеленка) в России используется при ветрянке как стандартный антисептик для обеззараживания. Достаточно смазать каждое новое пятнышко ветрянки единоразово, чистой ватной палочкой, или мазать лишь расчесы.
При температуре ребенку давать парацетамол или ибупрофен в возрастной дозировке, для малышей эти препараты есть в форме ректальных свечей, которые можно использовать даже тогда, когда ребенок спит. Но учтите, что температуру ниже 38,5 градусов С сбивать не стоит, если ребенок ее переносит без жалоб. Температура помогает убивать вирусы ветряной оспы в организме.
В домашних условиях во время лечения ребенок должен соблюдать постельный режим в течение 6—7 дней, при этом желательно почаще менять постельное белье. Необходимо, чтобы больной пил как можно больше жидкости, диета преимущественно молочно-растительного характера (молочные каши, пюре из протертых овощей, протертые фрукты и фруктовые соки).
Важным фактором, влияющим на тяжесть симптомов ветрянки, является гигиена. Почаще меняйте нательное и постельное белье ребенка, причем даже домашняя одежда должна быть хлопчатобумажная, с длинными рукавами и штанинами. Это предотвращает расчесывание и инфицирование здоровых участков тела.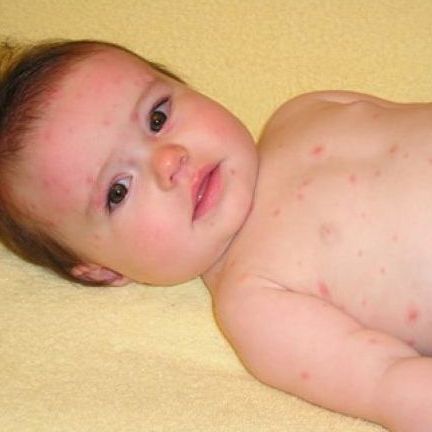 Но одевайте ребенка так, чтобы он не потел.
Но одевайте ребенка так, чтобы он не потел.
Во время ветряной оспы нужно чаще давать ребенку пить, особенно при температуре. При температуре выше 38 давать ребенку жаропонижающее. Температура при ветрянке может повышаться волнообразно: перед первыми высыпаниями, во время волны новых высыпаний температура может подняться снова, может быть высокая температура на весь период высыпаний.
Мыть ребенка в ванне во время ветрянки не стоит, это лишь увеличит количество и размеры сыпи. Максимум — быстрый душ. Но оставлять ребенка грязным ни в коем случае нельзя, не допускайте размачивания корочек, после — промокните полотенцем (не тереть). Мытья рук бояться не надо, мойте руки и лицо ребенка аккуратно, промок
Как удалить шрамы от ветряной оспы у взрослых и детей
Иссечение и перфорация
Иссечение шрамов возможно, когда все другие методы удаления шрамов не дали результата. Пока вы находитесь под анестезией, ваш врач с помощью скальпеля или перфоратора хирургическим путем удаляет рубцовую ткань.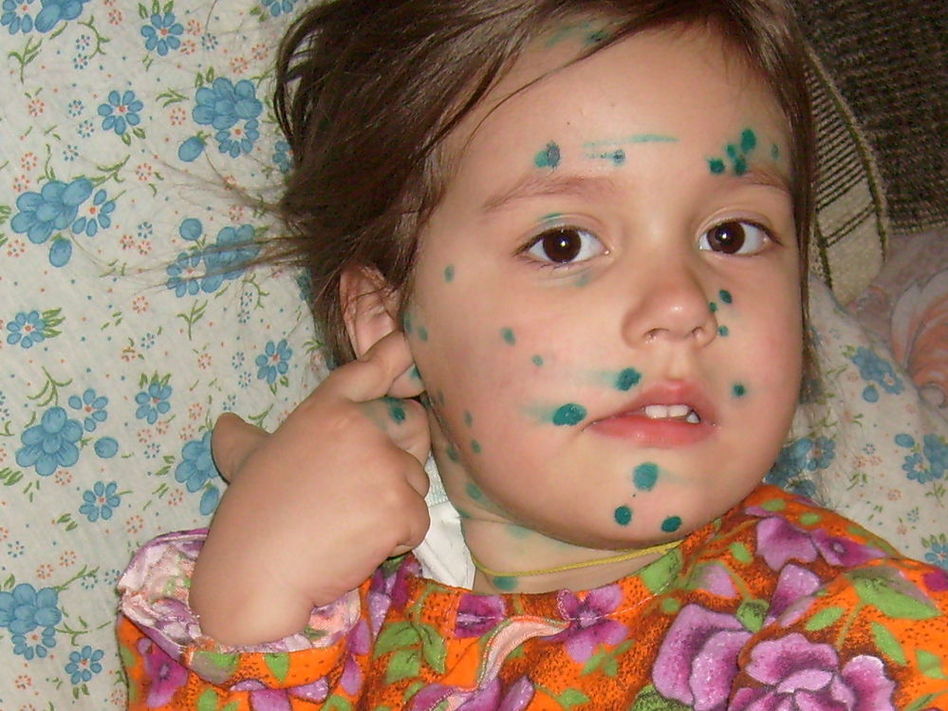 Затем они зашивают область. Эта процедура лучше всего подходит для глубоких, ямчатых, впалых шрамов. Вы также обменяете кратероподобную оспину на новый, возможно, косметически улучшенный линейный рубец.Однако этот шрам также останется постоянным.
Затем они зашивают область. Эта процедура лучше всего подходит для глубоких, ямчатых, впалых шрамов. Вы также обменяете кратероподобную оспину на новый, возможно, косметически улучшенный линейный рубец.Однако этот шрам также останется постоянным.
Наполнители
Наполнители мягких тканей можно использовать для придания формы углубленным или вдавленным рубцам. Наполнители мягких тканей, такие как гиалуроновая кислота, а также жир можно вводить непосредственно в рубец, чтобы уменьшить его внешний вид. Это временное лечение, которое длится около шести месяцев.
Microneedling
Microneedling — это относительно новая процедура, в которой используется инструмент типа скалки с очень маленькими иглами. После наложения анестетика на лицо врач катит инструмент вперед и назад со значительным давлением.Кровотечение будет минимальным.
Микронидлинг стимулирует выработку коллагена и делает кожу более гладкой. Возможно, процедуру придется повторить несколько раз. Пройдет несколько месяцев, прежде чем начнут появляться результаты.
Пройдет несколько месяцев, прежде чем начнут появляться результаты.
Микродермабразия
Микродермабразия — это процесс, при котором используется быстро вращающаяся щетка для удаления верхнего слоя кожи. Она более поверхностная, чем дермабразия, которая проникает глубже в ткани, что позволяет реструктурировать кожу.Оба метода лечения очень эффективны против шрамов. Дермабразия позволяет полностью удалить поверхностные рубцы и значительно улучшить внешний вид глубоких рубцов.
Химический пилинг
Химический пилинг — это еще один метод восстановления внешнего слоя кожи. Кислота высокой эффективности распространяется по коже, удаляя внешний слой и улучшая вид глубоких шрамов.
Легкий пилинг можно сделать быстро в кабинете врача без простоев. Средний пилинг также можно сделать в кабинете врача, но для заживления может потребоваться несколько недель.Глубокий химический пилинг — более серьезная процедура, часто требующая анестезии и нескольких месяцев простоя.
Чтобы увидеть улучшения в ваших шрамах, вам может потребоваться одна легкая пилинг в неделю в течение нескольких недель подряд. Средние пилинги следует раздвинуть дальше друг от друга.
Вы также можете сделать химический пилинг дома, хотя он не даст таких же результатов, как профессиональный пилинг. Ознакомьтесь с нашим руководством по химическому пилингу в домашних условиях.
Кожный трансплантат
Кожный трансплантат — это процедура, обычно применяемая при тяжелых и обширных рубцах, например, от ожогов, операций или других травм.Но кожные трансплантаты также можно использовать для улучшения внешнего вида обширных рубцов на лице. Кожный трансплантат включает удаление донорской кожи с другой части тела и пересадку ее на место шрама.
Лазерная шлифовка
Лазерная терапия — одно из наиболее часто используемых профессиональных методов лечения рубцов. Он может уменьшить появление старых шрамов, улучшить затонувшие шрамы от ветряной оспы и уменьшить цвет шрамов. Существует несколько типов лазерной шлифовки, включая абляционную и неаблативную, причем первая из них немного более инвазивна, чем вторая.
Существует несколько типов лазерной шлифовки, включая абляционную и неаблативную, причем первая из них немного более инвазивна, чем вторая.
Лазерное лечение можно проводить в амбулаторных условиях и обычно не требует седации. Ваш врач применит местный анестетик перед проведением световой терапии. Процедура может длиться от 15 минут до 2 часов.
Ветряная оспа
«Ветряная оспа» перенаправляется сюда. Для использования в других целях, см ветряная оспа (значения).
Ветряная оспа или ветряная оспа — очень заразное заболевание, вызываемое первичным инфицированием вирусом ветряной оспы (VZV). [1] Обычно начинается с везикулярной сыпи на коже, в основном на теле и голове, а не на периферии, и становится зудящими, сыпучими оспинами, которые обычно заживают без рубцов. При осмотре наблюдатель обычно находит поражения на разных стадиях заживления.
Ветряная оспа — это заболевание, передающееся воздушно-капельным путем, которое легко распространяется при кашле или чихании больных людей или при прямом контакте с выделениями из сыпи. Человек, болеющий ветряной оспой, заразен за 1-2 дня до появления сыпи. [2] Период заражения продолжается от 4 до 5 дней после появления сыпи или до тех пор, пока все поражения не покроются коркой. Пациенты с ослабленным иммунитетом, вероятно, заразны в течение всего периода появления новых очагов поражения. Покрытые коркой поражения не заразны. [3]
Человек, болеющий ветряной оспой, заразен за 1-2 дня до появления сыпи. [2] Период заражения продолжается от 4 до 5 дней после появления сыпи или до тех пор, пока все поражения не покроются коркой. Пациенты с ослабленным иммунитетом, вероятно, заразны в течение всего периода появления новых очагов поражения. Покрытые коркой поражения не заразны. [3]
Ветряная оспа может развиться от 10 до 21 дня после контакта с инфицированным человеком.
Начало болезни, вызванной ветряной оспой, часто характеризуется симптомами, включая миалгию, зуд, тошноту, лихорадку, головную боль, боль в горле, боль в обоих ушах, жалобы на давление в голове или опухшее лицо, а также недомогание у подростков и взрослых.У детей первым симптомом обычно является папулезная сыпь, за которой следует недомогание, лихорадка (температура тела 38 ° C (100 ° F), но может достигать 42 ° C (108 ° F). в редких случаях), иногда — сильные боли в пояснице и анорексия (потеря аппетита, не путать с нервной анорексией). Обычно болезнь протекает тяжелее у взрослых. [4] Ветряная оспа редко бывает смертельной, хотя обычно она протекает тяжелее у взрослых мужчин, чем у взрослых женщин или детей.Неиммунные беременные женщины и женщины с подавленной иммунной системой подвергаются наибольшему риску серьезных осложнений. Ветряная оспа считается причиной одной трети случаев инсульта у детей. [5] Наиболее частым поздним осложнением ветряной оспы является опоясывающий лишай, вызванный реактивацией вируса ветряной оспы и через несколько десятилетий после первоначального эпизода ветряной оспы.
Обычно болезнь протекает тяжелее у взрослых. [4] Ветряная оспа редко бывает смертельной, хотя обычно она протекает тяжелее у взрослых мужчин, чем у взрослых женщин или детей.Неиммунные беременные женщины и женщины с подавленной иммунной системой подвергаются наибольшему риску серьезных осложнений. Ветряная оспа считается причиной одной трети случаев инсульта у детей. [5] Наиболее частым поздним осложнением ветряной оспы является опоясывающий лишай, вызванный реактивацией вируса ветряной оспы и через несколько десятилетий после первоначального эпизода ветряной оспы.
Ветряная оспа наблюдалась у других приматов, включая шимпанзе [6] и горилл. [7]
Диагностика
Диагноз ветряной оспы преимущественно клинический, с типичными ранними «продромальными» симптомами, а затем характерной сыпью. Подтверждение диагноза можно получить либо путем исследования жидкости в пузырьках сыпи, либо путем анализа крови на наличие острого иммунологического ответа.
Везикулярная жидкость может быть исследована с помощью мазка Цанка или, лучше, с помощью исследования на наличие прямых флуоресцентных антител. Жидкость также можно «культивировать», при этом предпринимаются попытки вырастить вирус из образца жидкости.Анализы крови можно использовать для определения ответа на острую инфекцию (IgM) или предыдущую инфекцию и последующий иммунитет (IgG). [8]
Пренатальная диагностика инфекции ветряной оспы у плода может быть выполнена с помощью ультразвука, хотя рекомендуется отсрочка в 5 недель после первичного инфицирования матери. Также можно провести ПЦР (ДНК) околоплодных вод матери, хотя риск самопроизвольного аборта из-за процедуры амниоцентеза выше, чем риск развития у ребенка синдрома ветряной оспы у плода. [9]
Эпидемиология
Первичная ветряная оспа — заболевание, эндемичное для всех стран мира. Распространенность ветряной оспы стабильна от поколения к поколению. [10]
В странах с умеренным климатом ветряная оспа — это, прежде всего, детская болезнь, причем большинство случаев происходит зимой и весной, скорее всего, из-за контакта со школой.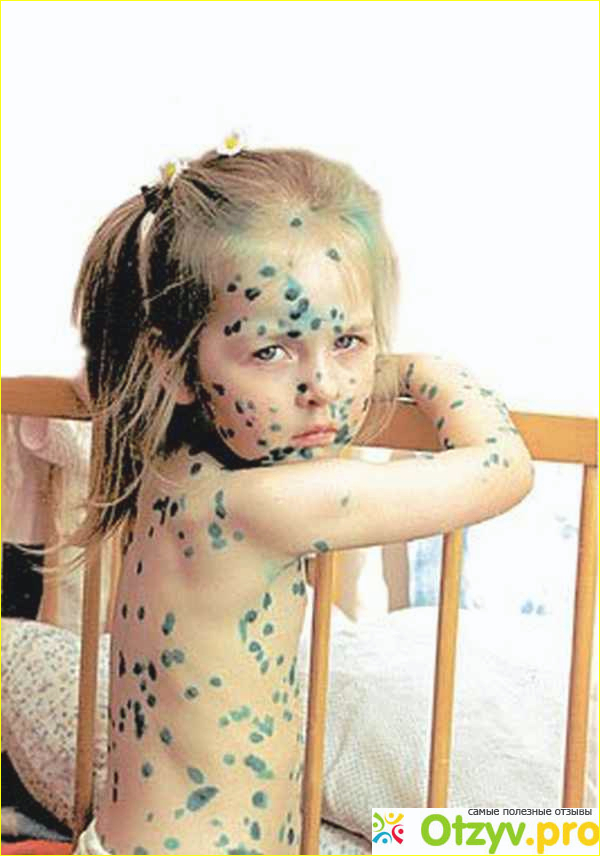 Это одна из классических болезней детского возраста, наиболее распространенная в возрастной группе 4–10 лет.Как и краснуха, у детей дошкольного возраста встречается редко. Ветряная оспа очень заразна, при близком контакте с ней уровень инфицирования составляет 90%. В странах с умеренным климатом большинство людей заражаются до зрелого возраста, но 10% молодых людей остаются восприимчивыми.
Это одна из классических болезней детского возраста, наиболее распространенная в возрастной группе 4–10 лет.Как и краснуха, у детей дошкольного возраста встречается редко. Ветряная оспа очень заразна, при близком контакте с ней уровень инфицирования составляет 90%. В странах с умеренным климатом большинство людей заражаются до зрелого возраста, но 10% молодых людей остаются восприимчивыми.
В тропиках ветряная оспа часто встречается у пожилых людей и может вызывать более серьезные заболевания. [11] У взрослых оспы более темные, а шрамы более заметные, чем у детей. [12]
Патофизиология
Единичный волдырь, характерный для ранних стадий сыпи. Спина 30-летнего мужчины, снятая на 5-й день высыпания. Воздействие VZV у здорового ребенка инициирует выработку иммуноглобулина G (IgG), иммуноглобулина M (IgM) и иммуноглобулина A (IgA); Антитела IgG сохраняются на всю жизнь и придают иммунитет.Клеточно-опосредованные иммунные ответы также важны для ограничения масштабов и продолжительности первичной инфекции ветряной оспы.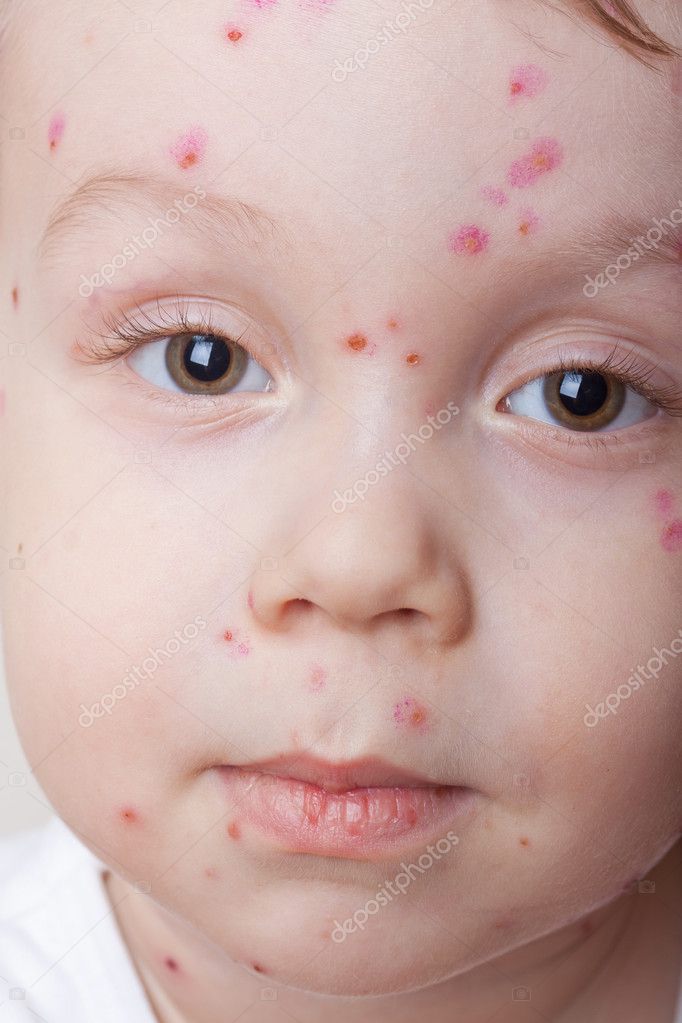 Предполагается, что после первичной инфекции VZV распространяется от поражений слизистой оболочки и эпидермиса к местным чувствительным нервам. Затем VZV остается латентным в клетках дорсальных ганглиев сенсорных нервов. Реактивация VZV приводит к клинически отчетливому синдрому опоясывающего герпеса (например, опоясывающий лишай , ), а иногда и к синдрому Рамзи Ханта типа II. [ требуется ссылка ]
Предполагается, что после первичной инфекции VZV распространяется от поражений слизистой оболочки и эпидермиса к местным чувствительным нервам. Затем VZV остается латентным в клетках дорсальных ганглиев сенсорных нервов. Реактивация VZV приводит к клинически отчетливому синдрому опоясывающего герпеса (например, опоясывающий лишай , ), а иногда и к синдрому Рамзи Ханта типа II. [ требуется ссылка ]
Инфекция у беременных и новорожденных
У беременных женщин антитела, вырабатываемые в результате иммунизации или предшествующей инфекции, передаются плоду через плаценту. [13] Женщины, невосприимчивые к ветряной оспе, не могут заразиться, и им не нужно беспокоиться об этом за себя или своего ребенка во время беременности. [14]
Инфекция ветряной оспы у беременных может привести к передаче вируса через плаценту и инфицированию плода. Если инфицирование происходит в течение первых 28 недель беременности, это может привести к развитию синдрома ветряной оспы у плода (также известного как синдром врожденной ветряной оспы , ). [15] Воздействие на плод может варьироваться по степени тяжести от недоразвития пальцев рук и ног до тяжелых пороков развития анального канала и мочевого пузыря.Возможные проблемы включают:
[15] Воздействие на плод может варьироваться по степени тяжести от недоразвития пальцев рук и ног до тяжелых пороков развития анального канала и мочевого пузыря.Возможные проблемы включают:
- Повреждение головного мозга: энцефалит, [16] микроцефалия, гидроцефалия, аплазия головного мозга
- Поражение глаза: оптический стебель, глазной бокал и везикулы хрусталика, микрофтальм, катаракта, хориоретинит, атрофия зрительного нерва
- Другое неврологическое заболевание: поражение шейного и пояснично-крестцового отделов спинного мозга, двигательный / сенсорный дефицит, отсутствие глубоких сухожильных рефлексов, анизокория / синдром Горнера
- Повреждение тела: гипоплазия верхних / нижних конечностей, дисфункция анального канала и сфинктера мочевого пузыря
- Кожные заболевания: (рубцовые) поражения кожи, гипопигментация
Инфекция на поздних сроках беременности или сразу после родов обозначается как « неонатальная ветряная оспа ». [17] Материнская инфекция связана с преждевременными родами. Риск развития заболевания у ребенка является наибольшим после контакта с инфекцией в период за 7 дней до родов и в течение 7 дней после родов. Ребенок также может подвергнуться воздействию вируса через инфекционных братьев и сестер или других контактов, но это не вызывает беспокойства, если у матери есть иммунитет. Новорожденные, у которых развиваются симптомы, подвергаются высокому риску пневмонии и других серьезных осложнений заболевания. [9]
[17] Материнская инфекция связана с преждевременными родами. Риск развития заболевания у ребенка является наибольшим после контакта с инфекцией в период за 7 дней до родов и в течение 7 дней после родов. Ребенок также может подвергнуться воздействию вируса через инфекционных братьев и сестер или других контактов, но это не вызывает беспокойства, если у матери есть иммунитет. Новорожденные, у которых развиваются симптомы, подвергаются высокому риску пневмонии и других серьезных осложнений заболевания. [9]
Битумная черепица
Основная статья: опоясывающий лишайПосле заражения ветряной оспой вирус остается бездействующим в нервных тканях организма.Иммунная система сдерживает вирус, но в более позднем возрасте, обычно во взрослом возрасте, он может реактивироваться и вызывать другую форму вирусной инфекции, называемую опоясывающим лишаем (в науке известна как опоясывающий лишай ). [18]
Профилактика
Меры гигиены
Распространение ветряной оспы можно предотвратить путем изоляции больных. Заражение происходит в результате контакта с респираторными каплями или прямым контактом с поражениями в течение периода от трех дней до появления сыпи до четырех дней после появления сыпи. [19] Вирус ветряной оспы (VZV) чувствителен к воздействию дезинфицирующих средств, особенно хлорного отбеливателя (например, гипохлорита натрия). Кроме того, как и все вирусы в оболочке, VZV чувствителен к высыханию, нагреванию и моющим средствам. Следовательно, эти вирусы относительно легко убить. [ требуется ссылка ]
Заражение происходит в результате контакта с респираторными каплями или прямым контактом с поражениями в течение периода от трех дней до появления сыпи до четырех дней после появления сыпи. [19] Вирус ветряной оспы (VZV) чувствителен к воздействию дезинфицирующих средств, особенно хлорного отбеливателя (например, гипохлорита натрия). Кроме того, как и все вирусы в оболочке, VZV чувствителен к высыханию, нагреванию и моющим средствам. Следовательно, эти вирусы относительно легко убить. [ требуется ссылка ]
Вакцина
Основная статья: вакцина против ветряной оспы Вакцина против ветряной оспы была впервые разработана Мичиаки Такахаши в 1974 году на основе штамма Ока. Он был доступен в США.С. с 1995 г. для прививки от болезни. Некоторые страны требуют вакцинации против ветряной оспы или освобождения от вакцинации перед поступлением в начальную школу. Защита от одной дозы не является пожизненной, а вторая доза необходима через пять лет после первоначальной иммунизации, [20] , которая в настоящее время является частью плановой иммунизации в США. [21] Вакцина против ветряной оспы не является частью плановой вакцинации детей в Великобритании. В Великобритании вакцина в настоящее время предлагается только людям, которые особенно уязвимы к ветряной оспе.Человек, который уже прошел вакцинацию, с большей вероятностью переболел ветряной оспой. [22]
[21] Вакцина против ветряной оспы не является частью плановой вакцинации детей в Великобритании. В Великобритании вакцина в настоящее время предлагается только людям, которые особенно уязвимы к ветряной оспе.Человек, который уже прошел вакцинацию, с большей вероятностью переболел ветряной оспой. [22]
Лечение
Лечение ветряной оспы в основном заключается в ослаблении симптомов, поскольку фактического излечения от болезни не существует. Однако доступны некоторые методы лечения для облегчения симптомов, пока иммунная система очищает организм от вируса. В качестве защитной меры пациенты обычно должны оставаться дома, пока они заразны, чтобы избежать распространения болезни на других.Кроме того, больных часто просят коротко остричь ногти или надевать перчатки, чтобы не поцарапать и свести к минимуму риск вторичных инфекций.
Состояние проходит само по себе в течение пары недель, но тем временем пациенты должны уделять внимание своей личной гигиене.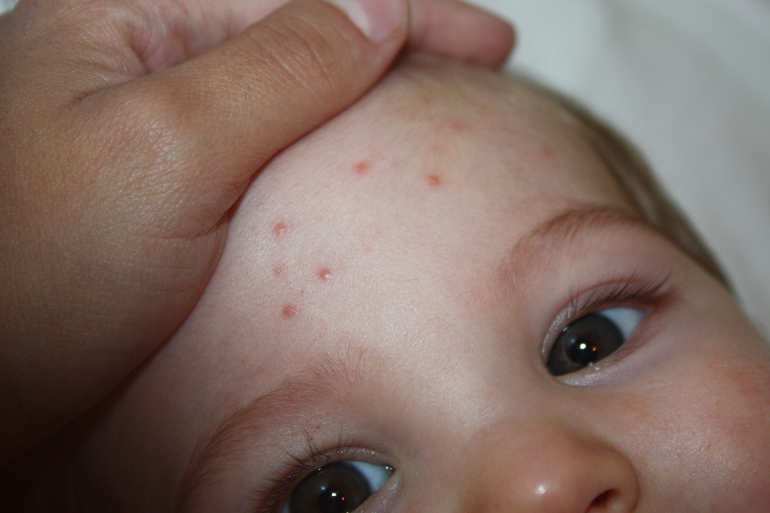 [23] Сыпь, вызванная вирусом ветряной оспы, может длиться до одного месяца, хотя инфекционная стадия длится не более недели или двух. [24] Кроме того, нахождение в холодном месте может помочь уменьшить зуд, так как жар и пот усугубляют его.
[23] Сыпь, вызванная вирусом ветряной оспы, может длиться до одного месяца, хотя инфекционная стадия длится не более недели или двух. [24] Кроме того, нахождение в холодном месте может помочь уменьшить зуд, так как жар и пот усугубляют его.
Хотя формальных клинических исследований, оценивающих эффективность местного применения лосьона каламина, барьерного препарата для местного применения, содержащего оксид цинка, и одного из наиболее часто используемых вмешательств, не проводилось, он имеет отличный профиль безопасности. [25] Во избежание вторичной бактериальной инфекции важно соблюдать правила гигиены и ежедневно очищать кожу теплой водой. [26] Расчесывание также может увеличить риск вторичной инфекции. [27]
Чтобы облегчить симптомы ветряной оспы, люди обычно используют кремы и лосьоны против зуда.Эти лосьоны нельзя наносить на лицо или рядом с глазами. Из листьев нима можно делать пасту, которую можно наносить на сыпь. Может быть полезна теплая водяная баня с листьями нима. Водяную баню можно делать как минимум через семь дней после появления сосудов. Это должно быть сделано, потому что сосуды содержат вирус и могут разбрызгиваться во время купания, и это может вызвать появление сосудов на последующих участках. Овсяная ванна также может уменьшить дискомфорт. [28]
Может быть полезна теплая водяная баня с листьями нима. Водяную баню можно делать как минимум через семь дней после появления сосудов. Это должно быть сделано, потому что сосуды содержат вирус и могут разбрызгиваться во время купания, и это может вызвать появление сосудов на последующих участках. Овсяная ванна также может уменьшить дискомфорт. [28]
Дети
Если пероральный прием ацикловира начался в течение 24 часов с момента появления сыпи, он уменьшает симптомы на один день, но не влияет на частоту осложнений.Поэтому использование ацикловира в настоящее время не рекомендуется для иммунокомпетентных людей (т.е. здоровых людей без известного иммунодефицита или принимающих иммунодепрессанты). Дети младше 12 лет и старше одного месяца не должны получать противовирусные препараты, если они не страдают другим заболеванием, которое может подвергнуть их риску развития осложнений. [29]
Лечение ветряной оспы у детей направлено на устранение симптомов, пока иммунная система борется с вирусом. У детей младше 12 лет стрижка и поддержание их в чистоте является важной частью лечения, поскольку они с большей вероятностью поцарапают волдыри. [30]
У детей младше 12 лет стрижка и поддержание их в чистоте является важной частью лечения, поскольку они с большей вероятностью поцарапают волдыри. [30]
Аспирин категорически противопоказан детям младше 16 лет, поскольку он связан с потенциально смертельным заболеванием, известным как синдром Рейе. [31]
Взрослые
Инфекция у здоровых взрослых людей имеет тенденцию быть более серьезной и может быть смертельной. Лечение противовирусными препаратами (например,грамм. ацикловир или валацикловир) обычно рекомендуется, если его начать в течение 24–48 часов с момента появления сыпи. [29] Средства, облегчающие симптомы ветряной оспы у взрослых, в основном те же, что и у детей. Взрослым чаще назначают противовирусные препараты, поскольку они эффективны для уменьшения тяжести состояния и вероятности развития осложнений. Противовирусные препараты не убивают вирус, но останавливают его размножение. Взрослым также рекомендуется увеличить потребление воды, чтобы уменьшить обезвоживание и облегчить головные боли. Также рекомендуются обезболивающие, такие как парацетамол и ибупрофен, поскольку они эффективны при снятии зуда и других симптомов, таких как жар или боли. Антигистаминные препараты снимают зуд и могут использоваться в тех случаях, когда зуд мешает уснуть, поскольку они также обладают успокаивающим действием. Как и в случае с детьми, противовирусные препараты считаются более полезными для тех взрослых, которые более склонны к развитию осложнений. К ним относятся беременные женщины или люди с ослабленной иммунной системой. [32]
Также рекомендуются обезболивающие, такие как парацетамол и ибупрофен, поскольку они эффективны при снятии зуда и других симптомов, таких как жар или боли. Антигистаминные препараты снимают зуд и могут использоваться в тех случаях, когда зуд мешает уснуть, поскольку они также обладают успокаивающим действием. Как и в случае с детьми, противовирусные препараты считаются более полезными для тех взрослых, которые более склонны к развитию осложнений. К ним относятся беременные женщины или люди с ослабленной иммунной системой. [32]
Соривудин, аналог нуклеозидов, эффективен при лечении первичной ветряной оспы у здоровых взрослых (только сообщения о случаях), но все еще необходимы крупномасштабные клинические испытания, чтобы продемонстрировать его эффективность. [33]
Прогноз
Продолжительность видимых пузырей, вызванных вирусом ветряной оспы, у детей обычно составляет от 4 до 7 дней, а появление новых пузырей начинает исчезать после 5-го дня. Инфекция ветряной оспы протекает легче у маленьких детей, и симптоматическое лечение с помощью ванн с бикарбонатом натрия или антигистаминных препаратов может облегчить зуд. [34] Парацетамол (ацетаминофен) широко используется для снижения температуры. Аспирин или продукты, содержащие аспирин, не следует давать детям с ветряной оспой, так как это может вызвать синдром Рея. [35]
Инфекция ветряной оспы протекает легче у маленьких детей, и симптоматическое лечение с помощью ванн с бикарбонатом натрия или антигистаминных препаратов может облегчить зуд. [34] Парацетамол (ацетаминофен) широко используется для снижения температуры. Аспирин или продукты, содержащие аспирин, не следует давать детям с ветряной оспой, так как это может вызвать синдром Рея. [35]
У взрослых заболевание протекает тяжелее, [36] , хотя заболеваемость гораздо реже. Инфекция у взрослых связана с большей заболеваемостью и смертностью из-за пневмонии, [37] гепатита и энцефалита. [ необходима цитата ] В частности, до 10% беременных женщин с ветряной оспой заболевают пневмонией, тяжесть которой увеличивается с наступлением поздних сроков беременности. В Англии и Уэльсе 75% смертей от ветряной оспы приходится на взрослых. [9] Воспаление головного мозга или энцефалит может возникнуть у лиц с ослабленным иммунитетом, хотя риск выше при опоясывающем герпесе. [38] Некротический фасциит также является редким осложнением. [39]
[38] Некротический фасциит также является редким осложнением. [39]
Ветряная оспа может быть смертельной для взрослых с ослабленным иммунитетом. Число людей в этой группе высокого риска увеличилось из-за эпидемии ВИЧ и более широкого использования иммуносупрессивной терапии. [40] Ветряная оспа представляет собой особую проблему в больницах, особенно когда есть пациенты с иммунной системой, ослабленной лекарствами (например,g., высокие дозы стероидов) или ВИЧ. [41]
Вторичная бактериальная инфекция кожных поражений, проявляющаяся в виде импетиго, целлюлита и рожи, является наиболее частым осложнением у здоровых детей. Распространенная первичная инфекция ветряной оспы, обычно наблюдаемая у лиц с ослабленным иммунитетом, может иметь высокую заболеваемость. Девяносто процентов случаев пневмонии при ветряной оспе приходится на взрослое население. К более редким осложнениям диссеминированной ветряной оспы также относятся миокардит, гепатит и гломерулонефрит. [42]
[42]
Геморрагические осложнения чаще встречаются в группах населения с ослабленным или ослабленным иммунитетом, хотя им страдают здоровые дети и взрослые. Описано пять основных клинических синдромов: фебрильная пурпура, злокачественная ветряная оспа с пурпурой, постинфекционная пурпура, молниеносная пурпура и анафилактоидная пурпура. Эти синдромы имеют различное течение, при этом фебрильная пурпура является наиболее доброкачественным из синдромов и имеет неосложненный исход. Напротив, злокачественная ветряная оспа с пурпурой является серьезным клиническим заболеванием, смертность от которого превышает 70%.Этиология этих геморрагических синдромов ветряной оспы неизвестна. [42]
История
Ранняя сыпь при оспе по сравнению с ветряной оспой: сыпь в основном на туловище характерна для ветряной оспы Ветряная оспа была впервые идентифицирована персидским ученым Мухаммадом ибн Закария ар-Рази (865–925), известным на Западе как «Разес», который четко отличил ее от оспы и кори. [43] Джованни Филиппо (1510–1580) из Палермо позже предоставил более подробное описание ветряной оспы. Джилл М. Барен, доктор медицины, Филип Л. Хеннеман, доктор медицины Роджер Дж. Льюис, доктор философии (август 1996 г.). «Первичная ветряная оспа у взрослых: пневмония, беременность и госпитализация». Annals of Emergency Medicine 28 (2): 165–169. DOI: 10.1016 / S0196-0644 (96) 70057-4. PMID 8759580. http://www.sciencedirect.com/science?_ob=ArticleURL&_udi=B6WB0-4HG68T8-7&_user=10&_rdoc=1&_fmt=&_orig=search&_sort=d&_docanchor=&view=c&_search_sort=d&_docanchor=&view=c&_search_source_source_global_subscribe.com Отри А.М., Сингх А.Д., Дуа Х.С. (октябрь 2008 г.). «Абу Бакр Рази». Британский журнал офтальмологии 92 (10): 1324. PMID 18815419. http://bjo.bmj.com/cgi/pmidlookup?view=long&pmid=18815419. Проверено 20 июня 2009.
[43] Джованни Филиппо (1510–1580) из Палермо позже предоставил более подробное описание ветряной оспы. Джилл М. Барен, доктор медицины, Филип Л. Хеннеман, доктор медицины Роджер Дж. Льюис, доктор философии (август 1996 г.). «Первичная ветряная оспа у взрослых: пневмония, беременность и госпитализация». Annals of Emergency Medicine 28 (2): 165–169. DOI: 10.1016 / S0196-0644 (96) 70057-4. PMID 8759580. http://www.sciencedirect.com/science?_ob=ArticleURL&_udi=B6WB0-4HG68T8-7&_user=10&_rdoc=1&_fmt=&_orig=search&_sort=d&_docanchor=&view=c&_search_sort=d&_docanchor=&view=c&_search_source_source_global_subscribe.com Отри А.М., Сингх А.Д., Дуа Х.С. (октябрь 2008 г.). «Абу Бакр Рази». Британский журнал офтальмологии 92 (10): 1324. PMID 18815419. http://bjo.bmj.com/cgi/pmidlookup?view=long&pmid=18815419. Проверено 20 июня 2009.
Внешние ссылки
| |||||||||||||
Определение ветряной оспы в Медицинском словаре
Ветряная оспа
Определение
Ветряная оспа (также называемая ветряной оспой) — распространенное и чрезвычайно заразное детское заболевание, которое иногда поражает и взрослых. Он вызывает зудящую волдырейную сыпь, которая обычно держится около недели и иногда сопровождается лихорадкой или другими симптомами. Единичный приступ ветрянки практически всегда приносит пожизненный иммунитет против болезни. Поскольку симптомы ветряной оспы легко распознать и в большинстве случаев скорее неприятные, чем опасные, лечение почти всегда можно проводить дома. Однако могут развиться серьезные осложнения, и в некоторых случаях необходима профессиональная медицинская помощь.
Он вызывает зудящую волдырейную сыпь, которая обычно держится около недели и иногда сопровождается лихорадкой или другими симптомами. Единичный приступ ветрянки практически всегда приносит пожизненный иммунитет против болезни. Поскольку симптомы ветряной оспы легко распознать и в большинстве случаев скорее неприятные, чем опасные, лечение почти всегда можно проводить дома. Однако могут развиться серьезные осложнения, и в некоторых случаях необходима профессиональная медицинская помощь.Описание
До того, как вакцина против ветряной оспы (Варивакс) была выпущена для использования в 1995 году, почти все четыре миллиона детей, рожденных каждый год в Соединенных Штатах, заболели ветряной оспой, что привело к госпитализации в пяти случаях из 1000 случаев и 100 смертельных исходах. Ветряная оспа вызывается вирусом ветряной оспы (член семейства вирусов герпеса), который распространяется по воздуху или при прямом контакте с инфицированным человеком. После того, как кто-то был инфицирован вирусом, до появления симптомов проходит инкубационный период продолжительностью около 10-21 дней. Считается, что период, в течение которого инфицированные люди могут распространять болезнь, начинается за один-два дня до высыпания и продолжается до тех пор, пока все волдыри не образуют корки, что обычно происходит через четыре-семь дней после высыпания, но может быть дольше у подростков и взрослых. По этой причине врачи рекомендуют не пускать в школу детей, больных ветрянкой, примерно на неделю. Однако нет необходимости ждать, пока все струпья отпадут.
Считается, что период, в течение которого инфицированные люди могут распространять болезнь, начинается за один-два дня до высыпания и продолжается до тех пор, пока все волдыри не образуют корки, что обычно происходит через четыре-семь дней после высыпания, но может быть дольше у подростков и взрослых. По этой причине врачи рекомендуют не пускать в школу детей, больных ветрянкой, примерно на неделю. Однако нет необходимости ждать, пока все струпья отпадут.
Ветряная оспа была типичной частью взросления для большинства детей в промышленно развитых странах (хотя это может измениться, если новая вакцина против ветряной оспы получит более широкое распространение).Заболевание может поразить в любом возрасте, но к девяти или десяти годам около 80-90% американских детей уже инфицированы. У американских детей, живущих в сельской местности, и у многих детей, рожденных за границей, меньше шансов получить иммунитет. Поскольку почти каждый случай ветряной оспы, даже в легкой форме, обеспечивает пожизненную защиту от дальнейших приступов, на взрослых приходится менее 5% всех случаев в Соединенных Штатах. Результаты исследования, опубликованные Центрами по контролю и профилактике заболеваний (CDC), показывают, что более 90% взрослых американцев имеют иммунитет к вирусу ветряной оспы.Однако взрослые гораздо чаще, чем дети, страдают от опасных осложнений. Более половины всех случаев смерти от ветряной оспы приходится на взрослых.
Результаты исследования, опубликованные Центрами по контролю и профилактике заболеваний (CDC), показывают, что более 90% взрослых американцев имеют иммунитет к вирусу ветряной оспы.Однако взрослые гораздо чаще, чем дети, страдают от опасных осложнений. Более половины всех случаев смерти от ветряной оспы приходится на взрослых.
Причины и симптомы
Заболевание ветряной оспой обычно начинается без предупреждения или с легкого повышения температуры и легкого плохого самочувствия. В течение нескольких часов или дней на коже головы, шее или верхней половине туловища начинают появляться маленькие красные пятна. По прошествии 12-24 часов пятна обычно становятся зудящими, заполненными жидкостью бугорками, называемыми пузырьками, которые продолжают появляться на посевах в течение следующих двух-пяти дней.На любом участке кожи можно увидеть поражения самых разных стадий. Эти волдыри могут распространяться и покрывать большую часть кожи, а в некоторых случаях также могут обнаруживаться во рту, носу, ушах, влагалище или прямой кишке. У некоторых людей образуется всего несколько волдырей, но в большинстве случаев их количество достигает 250-500. Волдыри вскоре начинают образовывать корки и отпадать. Рубцов обычно не происходит, если волдыри не поцарапаны и не инфицированы. Иногда вокруг некоторых волдырей отмечается незначительное и временное потемнение кожи (так называемая гиперпигментация).Степень зуда может варьироваться от едва заметного до очень сильного. У некоторых больных ветряной оспой также есть головные боли, боли в животе или жар. Полное выздоровление обычно занимает от пяти до 10 дней после появления первых симптомов. Опять же, наиболее тяжелые случаи заболевания, как правило, встречаются у детей старшего возраста и взрослых. Хотя для большинства людей ветряная оспа вызывает не более чем несколько дней дискомфорта, некоторые группы подвержены риску развития осложнений, наиболее распространенных из них. которые являются бактериальными инфекциями волдырей, пневмонией, обезвоживанием, энцефалитом и гепатитом:
У некоторых людей образуется всего несколько волдырей, но в большинстве случаев их количество достигает 250-500. Волдыри вскоре начинают образовывать корки и отпадать. Рубцов обычно не происходит, если волдыри не поцарапаны и не инфицированы. Иногда вокруг некоторых волдырей отмечается незначительное и временное потемнение кожи (так называемая гиперпигментация).Степень зуда может варьироваться от едва заметного до очень сильного. У некоторых больных ветряной оспой также есть головные боли, боли в животе или жар. Полное выздоровление обычно занимает от пяти до 10 дней после появления первых симптомов. Опять же, наиболее тяжелые случаи заболевания, как правило, встречаются у детей старшего возраста и взрослых. Хотя для большинства людей ветряная оспа вызывает не более чем несколько дней дискомфорта, некоторые группы подвержены риску развития осложнений, наиболее распространенных из них. которые являются бактериальными инфекциями волдырей, пневмонией, обезвоживанием, энцефалитом и гепатитом:- Младенцы.
 Осложнения гораздо чаще возникают у детей младше года, чем у детей старшего возраста. Наибольшая угроза для новорожденных, которые подвергаются большему риску смерти от ветряной оспы, чем любая другая группа. При определенных обстоятельствах дети, рожденные от матерей, заболевших ветряной оспой незадолго до родов, сталкиваются с повышенной вероятностью опасных последствий, включая повреждение мозга и смерть. Если заражение происходит на ранних сроках беременности, существует небольшой (менее 5%) риск врожденных аномалий.
Осложнения гораздо чаще возникают у детей младше года, чем у детей старшего возраста. Наибольшая угроза для новорожденных, которые подвергаются большему риску смерти от ветряной оспы, чем любая другая группа. При определенных обстоятельствах дети, рожденные от матерей, заболевших ветряной оспой незадолго до родов, сталкиваются с повышенной вероятностью опасных последствий, включая повреждение мозга и смерть. Если заражение происходит на ранних сроках беременности, существует небольшой (менее 5%) риск врожденных аномалий. - Дети с ослабленным иммунитетом. Дети, чья иммунная система была ослаблена генетическим расстройством, болезнью или лечением, обычно испытывают самые серьезные симптомы из любой группы. У них второй по величине показатель смертности от ветрянки.
- Взрослые и дети от 15 лет и старше. Среди этой группы типичные симптомы ветрянки, как правило, проявляются с большей силой, и риск осложнений намного выше, чем у маленьких детей.
Всегда следует обращаться за немедленной медицинской помощью, если кто-либо из этих групп высокого риска заразился этим заболеванием.
Диагноз
Что касается детей, особенно тех, кто недавно переболел болезнью, то диагноз обычно может быть установлен дома, школьной медсестрой или врачом по телефону, если родитель или опекун ребенка не уверены в том, что болезнь ветряная оспа.
Следует немедленно вызвать врача, если:
- Температура у ребенка поднимается выше 102 ° F (38,9 ° C) или для ее исчезновения требуется более четырех дней.
- Волдыри ребенка инфицированы.Признаки инфекции включают вытекание гноя из волдырей или чрезмерное покраснение, тепло, болезненность или припухлость вокруг волдырей.
- Ребенок кажется нервным, растерянным, безразличным или необычно сонным; жалуется на ригидность шеи или сильную головную боль; проявляет признаки нарушения равновесия или проблемы с ходьбой; трудно смотреть на яркий свет; проблемы с дыханием или сильный кашель; жалуется на боль в груди; многократно рвота; или у него судороги. Это могут быть признаки синдрома Рея или энцефалита, двух редких, но потенциально опасных состояний.
Лечение
Лечение детей обычно проводится на дому и направлено на уменьшение дискомфорта и лихорадки. Поскольку ветряная оспа — вирусное заболевание, антибиотики против нее неэффективны.Применение влажных компрессов или купание ребенка в прохладной или теплой воде один раз в день может уменьшить зуд. Хорошая идея — добавить в ванну от четырех до восьми унций пищевой соды или одного-двух стаканов овсянки (в аптеках продаются овсяные пакеты). В ванне следует использовать только мягкое мыло.Чтобы вытереть ребенка, рекомендуется погладить его, а не растирать, чтобы не вызвать раздражение волдырей. Лосьон с каламином (и некоторые другие виды лосьонов) также помогают уменьшить зуд. Поскольку расчесывание может привести к инфицированию волдырей и образованию рубцов, ногти ребенка следует подстригать. Конечно, детей постарше нужно предупредить, чтобы они не царапались. Младенцам легкие варежки или носки на руках могут защитить от царапин.
Если волдыри во рту вызывают неприятные ощущения от еды или питья, холодные напитки и мягкая безвкусная еда могут облегчить дискомфорт ребенка.Болезненные волдыри на гениталиях можно лечить обезболивающим кремом, рекомендованным врачом или фармацевтом. При инфицировании волдырей часто назначают антибиотики.
Лихорадку и дискомфорт можно уменьшить с помощью ацетаминофена или другого лекарства, не содержащего аспирин. Аспирин и любые лекарства, содержащие аспирин или другие салицилаты, не должны использоваться при ветряной оспе, поскольку они, по-видимому, увеличивают шансы развития синдрома Рея. Лучше всего проконсультироваться с врачом или фармацевтом, если вы не уверены, какие лекарства безопасны.Больным ветряной оспой с ослабленным иммунитетом иногда назначают противовирусный препарат ацикловир (Зовиракс). Исследования показали, что Зовиракс также уменьшает симптомы у здоровых в остальном детей и взрослых, заболевших ветряной оспой, но предположение о том, что его следует использовать для лечения болезни среди населения в целом, особенно среди детей, является спорным.
Альтернативное лечение
Альтернативные врачи стремятся уменьшить дискомфорт и жар, вызванные ветряной оспой. Как и другие практикующие, они предлагают прохладные или теплые ванны.Овсяные хлопья ( Avena sativa ) в воде для ванны помогают уменьшить зуд. (Овес следует положить в носок, который погружают в воду для ванны, чтобы высвободить молочные противозудные свойства.) Другие рекомендуемые средства от зуда включают применение алоэ вера, гамамелиса или травяных препаратов розмарина ( Rosmarinus officinalis ) и календулы. ( Calendual officinalis ) на волдыри. Гомеопатические препараты подбираются индивидуально. Некоторые распространенные лекарства — это рвотный камень (antimonium tartaricum), ветряной цветок (pulsatilla), ядовитый плющ ( Rhusxicodendron ) и сера.Прогноз
В большинстве случаев ветряная оспа протекает в течение недели, не причиняя длительного вреда. Однако есть одно долгосрочное последствие ветряной оспы, которым страдают около 20% населения, особенно люди 50 лет и старше. Как и все вирусы герпеса, вирус варицеллазостера никогда не покидает организм после эпизода ветряной оспы, а находится в спящем состоянии в нервных клетках, где он может быть реактивирован спустя годы из-за болезни или возрастного ослабления иммунной системы. Результатом является опоясывающий лишай (также называемый опоясывающим герпесом), болезненное воспаление нервов, сопровождающееся сыпью, которое обычно поражает туловище или лицо в течение 10 дней или более.Боль, называемая постгерпетической невралгией, особенно у пожилых людей, может сохраняться на месте опоясывающего лишая в течение месяцев или лет. Доступны два относительно новых препарата для лечения опоясывающего лишая. И валаци-кловир (Валтрекс), и фамцикловир (Фамвир) останавливают репликацию опоясывающего герпеса при введении в течение 72 часов после появления сыпи. Эффективность этих двух препаратов у пациентов с ослабленным иммунитетом не установлена, и Фамвир не рекомендуется пациентам младше 18 лет.Профилактика
Вещество, известное как иммуноглобулин против ветряной оспы (VZIG), которое снижает тяжесть симптомов ветряной оспы, доступно для лечения детей с ослабленным иммунитетом и других лиц с высоким риском развития осложнений. Его вводят путем инъекции в течение 96 часов после известного или предполагаемого контакта с заболеванием, и после этого он бесполезен. ВЗИГ производится в виде гамма-глобулина из крови недавно инфицированных людей.
Ключевые термины
Ацетаминофен — Препарат для снятия боли и лихорадки.Тайленол — самый распространенный пример. Ацикловир — противовирусный препарат, используемый для борьбы с ветряной оспой и другими вирусами герпеса. Продается под названием Зовиракс. Гепатит — заболевание, вызывающее воспаление печени. Иммунная система — биохимический комплекс, защищающий организм от патогенных организмов и других инородных тел. Пневмония — заболевание, при котором воспаляются легкие. Гной — Густая жидкость желтоватого или зеленоватого цвета, содержащая воспалительные клетки. Обычно вызывается бактериальной инфекцией. Синдром Рея — Редкое, но часто смертельное заболевание, поражающее мозг, печень и почки. Салицилаты — Вещества, содержащие салициловую кислоту, которые используются для снятия боли и лихорадки. Аспирин — самый распространенный пример. Опоясывающий лишай — заболевание (также называемое опоясывающим герпесом), вызывающее сыпь и очень болезненное воспаление нервов. Приступ ветрянки в конечном итоге вызывает опоясывающий лишай примерно у 20% населения. Ствол — Та часть тела, которая не включает голову, руки и ноги. Varivax — вакцина для профилактики ветрянки. Вирус — крошечная частица, которая может вызывать инфекции, копируя себя внутри клетки с использованием собственного программного обеспечения клетки. Антибиотики неэффективны против вирусов, хотя противовирусные препараты существуют для некоторых вирусов, включая ветряную оспу. Вакцина против ветряной оспы стала доступна в Соединенных Штатах в 1995 году под названием Varivax. Варивакс — это живая аттенуированная (ослабленная) вирусная вакцина. Доказано, что он на 85% эффективен для предотвращения всех случаев ветряной оспы и почти на 100% эффективен для предотвращения тяжелых случаев.Побочные эффекты обычно ограничиваются периодической болезненностью или покраснением в месте инъекции. В руководствах CDC говорится, что вакцину следует вводить всем детям (за исключением определенных групп высокого риска) в возрасте 12–18 месяцев, предпочтительно, когда они получают вакцину от кори, паротита и краснухи. Для детей старшего возраста в возрасте до 12 лет CDC рекомендует вакцинацию, когда невозможно достоверно определить, что данный ребенок уже болел ветряной оспой. Вакцинация также рекомендуется всем детям старшего возраста или взрослым, считающимся восприимчивыми к заболеванию, особенно тем, кто, например, работникам здравоохранения и женщинам детородного возраста, которые сталкиваются с большей вероятностью тяжелого заболевания или передачи инфекции.Когда-то считалось, что однократной дозы вакцины достаточно для детей до 12 лет; Дети старшего возраста и взрослые получили вторую дозу через четыре-восемь недель. Однако вспышка в детском саду в 2000 г. вызвала обеспокоенность в медицинском сообществе по поводу второй вакцинации детей младшего возраста, поскольку многие из пострадавших детей были вакцинированы. Исследователи начали рекомендовать вторую вакцинацию в 2002 году. В 1997 году стоимость двух доз вакцины для взрослых в США составляла около 80 долларов.Хотя эти расходы не всегда покрывались планами медицинского страхования, дети до 18 лет, не имеющие доступа к соответствующему страхованию, могли быть вакцинированы бесплатно в рамках федеральной программы «Вакцины для детей». Варивакс не назначают пациентам, у которых уже есть явные признаки заболевания. Когда-то это считалось небезопасным для детей с хроническим заболеванием почек, но в отчете за 2003 год говорилось, что вакцинация безопасна для этих детей. Открытие важно, поскольку даже ветряная оспа может стать серьезным осложнением у детей, которым необходимо перенести пересадку почки.Вакцина также не рекомендуется беременным женщинам, и женщинам следует отложить беременность на три месяца после полной вакцинации. Вакцина полезна, если ее вводят рано после заражения ветряной оспой, а если ее вводить в разгар инкубационного периода, она может быть профилактической. В 2000 году Американское общество инфекционных болезней заявило, что иммунизация рекомендуется всем взрослым, никогда не болевшим ветряной оспой.
В то время как первоначально возникла обеспокоенность относительно безопасности и эффективности вакцины при ее первом выпуске, вакцинация получает признание, поскольку многие штаты требуют ее для поступления в детский сад или государственную школу.В 2000 г. 59% детей ясельного возраста в США были иммунизированы; по сравнению с 43,2% в 1998 году. Исследование, опубликованное в 2001 году, показывает, что вакцина против ветряной оспы очень эффективна при использовании в клинической практике. Хотя данные не исключают повторной вакцинации в более позднем возрасте, все исследования, посвященные эффективности вакцины на протяжении ее шестилетнего использования, указывают на то, что ветряная оспа может быть первым вирусом герпеса человека, который будет уничтожен. Хотя первоначальные опасения были поставлены под сомнение, может ли вакцинация повысить вероятность опоясывающего лишая, исследования начинают показывать эффективность вакцины в сокращении случаев этого заболевания.
Ресурсы
Периодические издания
Арвин, Энн М. «Вакцина против ветряной оспы — первые шесть лет». Медицинский журнал Новой Англии, , март 2001 г.
«Вакцина против ветряной оспы ОК для педиатрических пациентов». Vaccine Weekly 22 января 2003 г .: 25.
Хендерсон К. В. «Подтверждена эффективность иммунизации против ветряной оспы у взрослых». Vaccine Weekly September 2000: 22.
«Исследование: две вакцины работают лучше всего». Vaccine Weekly 8 января 2003 г .: 14.
Организации
Центры по контролю и профилактике заболеваний. Национальная горячая линия по иммунизации. 1600 Clifton Rd. NE, Atlanta, GA 30333. (800) 232-2522 (английский). (800) 232-0233 (испанский). http://www.cdc.gov .
Другое
ABCNEWS.com. «Вакцина против ветряной оспы: государства требуют иммунизации против ветряной оспы». 1 августа 2000 г. [цитировано 3 мая 2001 г.]. 〈Http://abcnews.go.com/sections/living/DailyNews/chickenpox_vaccine0802.html〉.
Центры по контролю и профилактике заболеваний.«Профилактика ветряной оспы: рекомендации Консультативного комитета по практике иммунизации (ACIP)». 12 июля 1996 г. [цитировано 12 декабря 1997 г.]. http://aepo-xdv-www.epo.cdc.gov/wonder/prevguid/m0042990/entire.htm .
Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
Ветряная оспа
Ветряная оспа, также называемая ветряной оспой, — это инфекция, вызываемая вирусом ветряной оспы. Это обычно считается детской болезнью, поскольку на детей приходится около 90 процентов случаев ветряной оспы.Однако ветряная оспа также может возникать у подростков, подростков и взрослых и характеризуется появлением сыпи, состоящей из зудящих волдырей, которые распространяются по всему телу в процессе инфекции.
История
Считается, что ветряная оспа, возможно, возникла в Африке, прежде чем распространилась на другие регионы мира. Названный так, потому что он делает кожу похожей на кожу ощипанной курицы, вирус часто путали с оспой до 1900-х годов. В 1600-х годах английский врач Ричард Мортон предположил, что это одно и то же заболевание, а ветряная оспа — просто более легкая форма.Только в 1767 году другой английский врач, Уильям Хеберден, обнаружил, что каждая из них представляет собой отдельную болезнь с отдельной патологией.
Хотя первое официальное описание ветряной оспы появилось в 1500-х годах и приписывается Джованни Филиппо, только в 1875 году было обнаружено, что заболевание было вызвано инфекционным агентом. В 1972 году, почти 100 лет спустя, Такахаши выделил вирус и разработал первую вакцину против ветряной оспы. Сыворотка была одобрена для использования в Японии и Корее в 1988 году, а затем была принята в США в 1995 году.
Эпидемиология
Люди во всем мире болеют ветряной оспой, хотя климат влияет на распространение вируса среди возрастных групп. В регионах с умеренным климатом дети дошкольного и школьного возраста чаще всего заражаются этой болезнью в конце зимнего и раннего весеннего сезонов. Дети старшего возраста и подростки более подвержены риску заражения ветряной оспой, если они живут в тропической зоне. Взрослые в этих регионах также более подвержены заболеванию.
Многие страны вакцинируют здоровых детей от ветряной оспы, и было доказано, что такая вакцинация помогает значительно сократить число случаев заболевания.До того, как в США в 1995 году началась программа вакцинации, ветряной оспой ежегодно заражалось более четырех миллионов человек. По данным Центров по контролю и профилактике заболеваний (CDC), 10 600 из этих четырех миллионов были госпитализированы и от 100 до 150 умерли от болезни. Благодаря вакцинации большинство людей в США больше не болеют ветряной оспой или заболевают только легкой формой вируса.
Лица, которые путешествуют в страны, где не вводят вакцину против ветряной оспы, могут подвергаться риску развития инфекции.Риск выше для путешественников, которые никогда не болели ветряной оспой или никогда не получали вакцины при жизни.
Факторы риска и развитие
Вне зависимости от того, заражены ли они дома или за границей, к группам наибольшего риска заболевания ветряной оспой относятся:
- Люди, никогда не болевшие вирусом
- Невакцинированные лица любого возраста
- Все, кто работает с детьми, например, школьные и детские сады
- Члены семьи в домохозяйствах с маленькими детьми
После первоначального заражения вирус ветряной оспы проходит инкубационный период от десяти до 21 дня.Это означает, что появление явных ударов может занять от двух до трех недель. Вирус обычно попадает в организм через дыхательные пути или глаза и начинает размножаться в верхней части горла, известной как носоглотка, а также в лимфатических узлах. Затем он распространяется на другие органы, прежде чем проявиться в виде характерной кожной сыпи.
Симптомы
Наиболее частый симптом ветряной оспы — это высыпание из красных шишек, которые переходят в зудящие волдыри, но ему часто предшествуют другие симптомы, особенно у пожилых людей.У детей сыпь может появиться первым. Однако дети также могут предъявить:
- Головная боль
- Лихорадка
- насморк
- Кашель
- Боль в животе или общая тошнота
Взрослые могут иметь схожие симптомы или у них может развиться температура выше, чем у детей. Также могут присутствовать мышечные боли. Независимо от того, появляются ли эти специфические симптомы или нет, большинство людей, заболевших ветряной оспой, сообщают об общем недомогании в течение нескольких дней до появления сыпи.
Когда появляется сыпь, она часто начинается где-то на туловище. Оттуда он обычно распространяется на лицо и конечности, хотя волдыри могут образовываться где угодно, в том числе за ушами, под мышками и даже во рту. У большинства людей в течение инфекции образуется от 250 до 500 волдырей.
Волдыри от ветряной оспы образуются скоплениями, которые начинаются как маленькие красные шишки, но быстро переходят в пузыри, заполненные желтоватой жидкостью. Через день или два жидкость мутнеет и со временем вытекает из волдыря.Затем на поверхности шишек образуется корка или корка, которые начинают заживать. Этот процесс может происходить несколькими волнами и приводить к появлению пятен на разных стадиях развития и заживления. Волдыри с корками должны исчезнуть сами по себе, когда инфекция начнет исчезать.
Когда первоначальная сыпь переходит из пятен в волдыри, она становится очень зудящей. Это может вызвать сильный дискомфорт как у детей, так и у взрослых, и может потребоваться лечение дома или без рецепта для облегчения боли. Хотя инфекционная стадия заболевания длится всего пару недель, сыпь может сохраняться до месяца до полного заживления.
Диагностика
Врачи часто могут диагностировать ветряную оспу, просто посмотрев на пациента и задав несколько простых вопросов. Сыпь и волдыри легко распознать, но иногда их можно принять за другой тип кожного заболевания на ранних стадиях. Если есть какие-либо вопросы или сомнения, для подтверждения диагноза ветряной оспы можно использовать анализ крови или посев жидкости из волдырей.
Пациентам следует ожидать, что их врачи зададут вопросы о симптомах, ведущих к появлению сыпи, а также о том, знают ли они о контакте с инфицированным человеком.Врачи также спросят о недавних и текущих лекарствах, чтобы определить, может ли иммунная система пациента быть под угрозой. Родители, приводящие своих детей для диагностики, должны иметь под рукой список лекарств, аллергии, симптомов и другую важную информацию, чтобы поделиться с врачом.
Если вирус присутствует, анализы крови покажут повышенный уровень антител IgM, что указывает на острую инфекцию. Антитела IgG показывают иммунитет к заболеванию. Однако предпочтительным методом диагностики является тест полимеразной цепной реакции (ПЦР), при котором врачи ищут ДНК вируса в образцах, взятых у инфицированного человека.
Беременные женщины, которые заболели ветряной оспой и обеспокоены распространением инфекции на ребенка, могут пройти ультразвуковое исследование примерно через пять недель после появления симптомов у матери. Также возможно провести ДНК-анализ околоплодных вод, но этот метод сопряжен с высокими рисками для будущего ребенка и может быть более опасным, чем сам вирус.
Это хорошая идея — проверить других членов семьи на ветряную оспу, если один из членов семьи заразится вирусом. В некоторых случаях у людей, живущих с инфицированным человеком, после контакта с ним может развиться более тяжелая форма заболевания.
Лечение
Из-за высокой контагиозности ветряной оспы дети и взрослые, инфицированные вирусом, должны избегать контактов с другими людьми, пока инфекция не исчезнет. Это означает, что вы должны оставаться дома, пока все волдыри не покроются коркой или пока врач не очистит их. Слишком раннее возвращение в школу или работу подвергает риску заражения других, особенно тех, кто не был вакцинирован.
Лечение ветряной оспы похоже на лечение гриппа. Во время выздоровления инфицированные люди нуждаются в достаточном отдыхе и питательных жидкостях, особенно в воде.Здоровая пища также необходима, чтобы дать организму все необходимое для борьбы с инфекцией и полного выздоровления.
Лекарства, отпускаемые без рецепта, такие как ацетаминофен и ибупрофен, могут использоваться для снятия боли и лихорадки, связанных с ветряной оспой. Однако родители не должны давать детям обезболивающие без предварительной консультации с врачом, а детям нельзя давать аспирин. Введение аспирина в молодом возрасте может вызвать потенциально серьезное осложнение, известное как синдром Рея.Беременным женщинам также следует проконсультироваться со своим врачом, прежде чем принимать какие-либо обезболивающие.
Врачи могут назначить противовирусное лекарство, которое облегчает симптомы ветряной оспы, если инфекция диагностируется в течение одного дня после появления сыпи. Лекарства обычно не назначают здоровым детям, но могут помочь тем, кто подвержен риску осложнений, например детям старшего возраста и взрослым. Люди с уже существующими кожными заболеваниями, проблемами с легкими или которые недавно принимали лекарства, такие как стероиды, подавляющие иммунитет, также могут быть кандидатами на противовирусное лечение.
Для многих людей зуд, связанный с ветряной оспой, является наихудшей частью инфекции. Поскольку расчесывание волдырей увеличивает риск передачи болезни и может привести к другим инфекциям, важно бороться с этим симптомом всеми возможными способами. Ногти следует подстригать, чтобы свести к минимуму повреждения от царапин, а перед сном может потребоваться надевать варежки или носки на руки детей, чтобы они случайно не зудели во сне.
Лосьон или охлаждающие гели Calamine можно использовать, чтобы успокоить воспаленную кожу и уменьшить желание почесаться.Также было показано, что прохладная ванна с такими добавками, как пищевая сода, овсянка или кукурузный крахмал, оказывает успокаивающее действие. Если зуд станет сильным, можно назначить антигистаминные препараты, но родителям следует проконсультироваться с врачом, прежде чем лечить детей этими препаратами.
Чтобы свести к минимуму раздражение кожи, больные ветряной оспой должны носить легкую одежду из неабразивных тканей, таких как хлопок. Постельное белье также должно быть легким и мягким, особенно детским. Если в качестве лечебного средства используются ванны, важно промокнуть кожу максимально мягким полотенцем, а не растирать ее.Жара и влажность могут усилить зуд, поэтому инфицированные люди должны стараться оставаться в комфортных сухих условиях во время заражения.
Холодная пища успокаивает при появлении волдырей во рту. Горячие и острые блюда нельзя есть до тех пор, пока инфекция не пройдет. С мягкой пищей легче обращаться, она не поцарапает и не раздражает волдыри, прежде чем они покроются корочкой. Хороший выбор включает такие продукты, как фруктовое мороженое, яблочное пюре и бананы, а также охлажденные злаки, такие как овсянка или фарина.
Как правило, ветряная оспа заражается только один раз в течение жизни человека и приводит к постоянному иммунитету от будущих инфекций. При лечении симптомов и надлежащем отдыхе вирус должен исчезнуть сам по себе и больше не появляться.
Осложнения
В большинстве случаев вирус ветряной оспы проходит без проблем. Однако в некоторых случаях могут развиться серьезные побочные эффекты или осложнения. Риск осложнений ветряной оспы выше у:
- Подростки и подростки старше 15 лет
- Взрослые
- Младенцы до 1 года
- Дети матерей, которые никогда не заразились вирусом или не были вакцинированы
- Невакцинированные беременные
- Лица с ослабленным иммунитетом
- Люди, принимающие или недавно принимавшие иммунодепрессанты
Показатели смертности от осложнений ветряной оспы низкие: примерно один из 40 000 человек умирает в результате заболевания или связанных с ним состояний.
У взрослых
Общепризнано, что ветряная оспа более опасна для взрослых, чем для детей. Взрослые, заразившиеся вирусом ветряной оспы, чаще испытывают трудности при естественном течении болезни. Одна из частых проблем — инфицирование кожи вокруг волдырей. Поверхность кожи может стать болезненной и красной, и могут образоваться зеленые выделения. Любой из этих симптомов должен быть осмотрен врачом, чтобы определить, нужен ли антибиотик для устранения инфекции.
Пневмония при ветряной оспе, редкое осложнение, которое возникает при распространении вируса ветряной оспы в легкие, может развиться через 2-10 дней после первого появления сыпи при ветряной оспе. Первоначальные симптомы включают жар и кашель, а инфекция может сохраняться от нескольких недель до нескольких месяцев. Курильщики и люди с хроническими заболеваниями легких подвержены более высокому риску заболевания ветряной оспой пневмонии.
Некоторые симптомы, такие как ригидность шеи, сонливость и летаргия, не следует игнорировать, поскольку они могут быть признаками серьезного заболевания, такого как менингит или энцефалит.Эти инфекции, которые включают воспаление спинного и головного мозга, могут вызвать серьезные проблемы или смерть, если их не лечить. У некоторых взрослых больных ветряной оспой развивается миокардит — заболевание, сопровождающееся воспалением сердечной мышцы. Это происходит, если первоначальный вирус попадает в сердце и вызывает вторичную инфекцию. В серьезных случаях миокардит может привести к сердечной недостаточности.
Инфекция ветряной оспы также может подвергать взрослых риску:
- Синдром токсического шока
- Инфекции костей или суставов
- Нарушения свертывания крови
- Бактериальные инфекции мягких тканей
Одно распространенное осложнение ветряной оспы может проявиться только через несколько лет после заражения.Опоясывающий лишай, вызываемый тем же вирусом, появляется у каждого 10 взрослого человека и вызывает болезненную сыпь. Название «опоясывающий лишай» происходит от греческого слова «пояс» и относится к тому факту, что, в отличие от ветряной оспы, волдыри от опоясывающего лишая обычно появляются только вокруг правой или левой стороны туловища. Эта реактивация вируса ветряной оспы может быть вызвана стрессом, ослабленным иммунитетом или приемом некоторых лекарств.
Помимо сыпи, опоясывающий лишай может проявляться головными болями или симптомами гриппа, не сопровождаемыми лихорадкой.Более серьезные симптомы включают головокружение, слабость, лицевую боль или изменения зрения, и все это следует проверить у врача. Опоясывающий лишай, который распространяется на другие части тела, также может вызывать беспокойство. В большинстве случаев опоясывающий лишай проходит через две-четыре недели. Хотя опоясывающий лишай не может передаваться от человека к человеку, человек с опоясывающим лишаем может передать инфекцию ветряной оспы тому, кто никогда не болел ветряной оспой.
В 2006 году в США была одобрена вакцина для защиты от опоясывающего лишая у лиц в возрасте 60 лет и старше.Поскольку опоясывающий лишай может вызвать серьезные осложнения, такие как нервные или неврологические повреждения, пожилым людям, перенесшим ветряную оспу в прошлом, следует подумать о вакцинации.
У детей
Большинство детских случаев ветряной оспы протекают легко и легко излечиваются. Однако у детей могут развиться осложнения, аналогичные тем, с которыми сталкиваются взрослые, например, кожные инфекции, менингит или энцефалит. Проблемы с кожей являются наиболее распространенными: каждый 20-й ребенок контактирует с бактериальной кожной инфекцией в течение болезни.
У детей также может развиться состояние, известное как мозжечковая атаксия, которое проявляется в неустойчивой ходьбе или других затруднениях при движении. Это заболевание обычно наблюдается у детей младше трех лет и обычно не вызывает беспокойства, если оно возникает в результате вирусной инфекции и должно исчезнуть само по себе.
Более серьезные осложнения инфекций ветряной оспы у детей могут включать синдром Рея — состояние, которое приводит к отеку как мозга, так и печени. Симптомы этого потенциально серьезного состояния включают рвоту, судороги и сонливость и могут появиться у детей или подростков, выздоравливающих от вируса ветряной оспы.Состояние также было связано с приемом аспирина, поэтому медицинское сообщество не рекомендует давать болеутоляющее молодым людям.
Риск артериального ишемического инсульта (AIS), по-видимому, выше у детей, переболевших ветряной оспой, чем у тех, кто этого не сделал. Некоторые исследования показывают значительную корреляцию между перенесенной инфекцией и инсультом. 31% детей могут заболеть ОИС в течение года после заражения ветряной оспой. Это может быть связано с повреждением сосудов головного мозга, вызванным вирусом ветряной оспы.
У беременных и младенцев
Женщины без иммунитета от вакцинации или перенесшей ранее инфекцию ветряной оспы подвергаются более высокому риску осложнений, если они заразятся вирусом во время беременности. Ветряная оспа представляет опасность как для матери, так и для ребенка. Самый высокий риск для будущего ребенка возникает, если инфекция передается в течение первых шести месяцев беременности. Инфекция в последние три месяца представляет большую опасность для матери.
Хотя беременные женщины не подходят для вакцинации против ветряной оспы, они могут получить прививку иммуноглобулина против ветряной оспы, чтобы снизить тяжесть инфекции, если они заразятся.Это может помочь снизить риск таких осложнений, как пневмония при ветряной оспе, которая чаще встречается у беременных женщин, чем у других взрослых.
Заражение ветряной оспой на ранних сроках беременности может привести к развитию синдрома ветряной оспы у будущего ребенка, если инфекция распространяется через плаценту в течение первых 28 недель развития. Это серьезное заболевание, также называемое синдромом врожденной ветряной оспы, может вызвать множество проблем с ростом, в том числе:
- Повреждение стебля и чашки зрительного нерва, а также хрусталика глаза
- Катаракта
- Атрофия зрительного нерва
- Энцефалит или другое поражение головного мозга
- Повреждение спинного мозга
- Проблемы с движением и чувствами
- Недостаточные или отсутствующие глубокие сухожильные рефлексы
- Плохое развитие конечностей и / или конечностей
- Порок развития сфинктера заднего прохода и / или мочевого пузыря
У инфицированных матерей также выше вероятность преждевременных родов.В некоторых редких случаях беременные женщины, заболевшие ветряной оспой незадолго до родов, могут передать инфекцию младенцу — заболевание, известное как неонатальная ветряная оспа. Если инфекция появляется в период от пяти дней до рождения до двух дней после рождения, младенцы не получают антител от своих матерей, и вероятность смерти от осложнений ветряной оспы может быть на 30 процентов выше, чем у детей, унаследовавших иммунитет.
Симптомы неонатальной ветряной оспы обычно появляются в возрасте от 10 до 12 дней и связаны с повышенным риском развития пневмонии.Чтобы предотвратить эти эффекты, младенцы могут быть вакцинированы иммуноглобулином против ветряной оспы вскоре после рождения или лечиться в изоляторе в больнице до исчезновения инфекции.
Профилактика
Хотя большинство людей заболевают ветряной оспой один раз в жизни, можно избежать заражения, приняв меры предосторожности.
Минимизация контакта
Ветряная оспа может передаваться по воздуху, а также при прямом контакте с инфицированным человеком.Вирус может легко распространяться в течение первой недели заражения и заразен примерно за два дня до появления сыпи до появления корки волдырей через четыре-пять дней. Передача до появления сыпи обычно происходит через жидкости от чихания, кашля или насморка.
Около 90 процентов людей, не болевших ветряной оспой, заболеют ею в случае заражения, поэтому важно держаться подальше от других, у кого она есть в этот период. Любой человек с ослабленной или ослабленной иммунной системой должен проявлять особую осторожность.
Как и другие вирусы, ветряная оспа передается через жидкости организма. Чихание, кашель и расчесывание пузырей, наполненных жидкостью, — все это распространенные пути распространения ветряной оспы. Также возможно заразиться ветряной оспой от человека, у которого есть опоясывающий лишай, поскольку обе инфекции вызваны одним и тем же вирусом. Тем не менее, опоясывающий лишай нельзя заразить от человека, заболевшего ветряной оспой, и невозможно заболеть ветряной оспой в результате непрямого контакта.
Как только волдыри от ветряной оспы покрываются коркой, инфекция перестает быть заразной.Поскольку волдыри могут появляться циклически, важно контролировать сыпь на предмет любых новых вспышек, прежде чем вернуться к нормальной деятельности.
Сохранение чистоты
Поскольку контакт с биологическими жидкостями инфицированного человека является основным путем распространения ветряной оспы, чистота чрезвычайно важна. Постельное белье, одежду и полотенца, используемые детьми или взрослыми с этим заболеванием, следует часто менять и стирать, чтобы удалить эти жидкости.
Получение вакцины
Люди любого возраста могут получить вакцину от ветряной оспы в США, хотя вакцину обычно вводят детям в раннем возрасте, чтобы предотвратить заражение в будущем.Первая доза вводится в возрасте от 12 до 15 месяцев, вторая доза — в возрасте от 4 до 6 лет. Дети в возрасте от 7 до 12 могут получать две дозы с интервалом в три месяца, в то время как детям старше 13 лет требуется промежуток не менее четырех недель. между. Невакцинированные взрослые должны вводить интервальные дозы в течение четырех-восьми недель. Для женщин, которые хотят забеременеть и никогда не болели ветряной оспой, особенно важно рассмотреть вопрос о вакцинации, чтобы избежать возможных осложнений.
Лица могут не соответствовать критериям вакцинации, если они:
- С ослабленным иммунитетом
- Беременная
- Аллергия на желатин
- Аллергия на неомицин
Вакцина считается безопасной для младенцев, детей, подростков и взрослых.Некоторые люди могут испытывать незначительные побочные эффекты, такие как покраснение, болезненность, отек или шишки возле места инъекции. В редких случаях появляется сыпь, похожая на ветряную оспу, с образованием небольших волдырей. Считается, что вакцинация эффективна на 70–90 процентов для предотвращения инфекции и на 90–100 процентов для предотвращения умеренных и тяжелых случаев заболевания. Вспышки инфекции все еще могут возникать у небольшого числа людей, получивших вакцину.
Дети и взрослые, получившие вакцину от ветряной оспы, могут заразиться легкой формой болезни, которая проявляется всего в нескольких десятках волдырей и проходит в течение нескольких дней.Эти случаи обычно не сопровождаются лихорадкой и несут небольшой риск осложнений у здоровых людей.
Дети, чьи матери болели ветряной оспой, не всегда заражаются вирусом, потому что антитела могут передаваться от родителей к ребенку. Однако из-за возможности осложнений во взрослом возрасте лучше сделать выбор в пользу вакцины.
Иммунитет
Некоторые люди уже обладают врожденным иммунитетом к ветряной оспе, и им не нужно беспокоиться о вакцинации или заражении инфекцией.Согласно Консультативному комитету CDC по практике иммунизации (ACIP), человек считается невосприимчивым к ветряной оспе, если:
- Они могут предоставить документацию о вакцинации на любом этапе жизни
- Была диагностирована и задокументирована предыдущая инфекция ветряной оспы или опоясывающего лишая
- Лабораторные тесты показывают антитела, указывающие на иммунитет
- Они родились в США до 1980 года и в настоящее время не являются медицинскими работниками, беременны или имеют ослабленный иммунитет.
Каждый штат в США требует, чтобы дети были вакцинированы от ветряной оспы перед поступлением в школу.Сюда входят дети старшего возраста и подростки, поступающие в колледж, которые не получали вакцину в младенчестве. Люди любого возраста могут пройти тестирование на наличие врожденного иммунитета, чтобы определить, нужно ли вводить вакцину до посещения школы.
Избегайте «вечеринок с ветряной оспой»
До того, как вакцина от ветряной оспы стала доступной, родители часто устраивали «вечеринки с ветряной оспой». Эти вечеринки, организованные как обычная вечеринка или игровое свидание с игрушками, играми и едой, всегда включают хотя бы одного ребенка с активной инфекцией ветряной оспы, исходя из предположения, что, поскольку дети все равно заболеют ветряной оспой, лучше всего пройти через испытание скорее рано, чем поздно.В некоторых случаях родители даже поощряют своих детей перекусывать или пить стаканы, чтобы способствовать распространению вируса.
Врачи предостерегают от такого преднамеренного воздействия из-за потенциальных рисков, связанных с ветряной оспой. Пока вакцинация не стала обычным явлением, от 100 до 150 детей ежегодно умирали от вируса или связанных с ним проблем. Представители медицинского сообщества отмечают, что эти риски существуют даже для здоровых в остальном детей детей, и позволение им заразиться ветряной оспой может привести к непреднамеренному заражению других людей, чья иммунная система недостаточно подготовлена для борьбы с вирусом.
Родители, выступающие против вакцинации, по-прежнему устраивают эти вечеринки, веря, что «естественная» инфекция безопаснее, чем искусственная прививка. Некоторые даже пытаются получить по почте зараженный материал, например, недоеденные леденцы, и передать их своим детям. Эта практика не только опасна, но и незаконна в США. Невакцинированные дети могут передавать ветряную оспу младенцам, другим детям и взрослым, которым также не была сделана вакцина или которые никогда не заразились вирусом в младшем возрасте.
Какой бы ни была причина проведения вечеринки по поводу ветряной оспы, врачи по-прежнему не одобряют эту практику и убеждают родителей сделать выбор в пользу вакцинации своих детей.
Хотя ветряная оспа является распространенным заболеванием и все еще встречается во всем мире, разумно принять меры против заражения вирусом. Соблюдение правил гигиены, избегание инфицированных людей, вакцинация и другие меры способствуют хорошему самочувствию и могут помочь людям любого возраста избежать зудящей ситуации.
Осведомленность о ветряной оспе
Насколько заразна ветряная оспа?
Ветряная оспа очень заразна.Вы можете заразиться ветрянкой, находясь в одной комнате с больным, или прикоснувшись к одежде или постельному белью, на которых есть жидкость из волдырей. 1
Заболеют ли братья и сестры ветряной оспой одновременно?
Ветряная оспа очень заразна, а это значит, что ее легко заразить тот, кто ею уже болен. 1 Это подвергает братьев и сестер риску заражения, если они еще не болели ветрянкой.
Сколько времени нужно для развития ветряной оспы после заражения?
Сыпь обычно появляется через 1–3 недели после заражения ветряной оспой. 1
Можно ли заразиться опоясывающим лишаем от ветряной оспы?
Вы не можете заразиться опоясывающим лишаем от ветряной оспы. Когда люди заболевают ветряной оспой, вирус остается в организме. Позже он может повторно активироваться и вызвать опоясывающий лишай, если у кого-то ослаблена иммунная система. Это может быть из-за стресса, определенных состояний или лечения, например химиотерапии. 1
Может ли мой ребенок ходить в школу / детский сад с ветряной оспой?
Ветряная оспа заразна от одного до двух дней до появления сыпи и до тех пор, пока все волдыри не покроются корками.Это займет около пяти дней и означает, что в это время не будет школы и детского сада. 1,2
Можно ли заразиться ветрянкой от опоясывающего лишая?
Вы можете заразиться ветряной оспой от больного опоясывающим лишаем, если ранее не болели ветрянкой. 1
Могу ли я пойти на работу, если у моего ребенка ветрянка?
Ветряная оспа заразна от одного до двух дней до появления сыпи и до тех пор, пока все волдыри не покроются корками. Это займет около пяти дней и означает, что в это время не будет школы и детского сада.Родителям может потребоваться отгул на работе, чтобы присматривать за детьми дома. 1,2
Можно ли предотвратить ветрянку?
Вакцинация против ветряной оспы не является частью стандартного календаря вакцинации детей, но проводится Национальной службой здравоохранения США для определенных лиц, чтобы помочь защитить группы высокого риска от ветряной оспы. Вакцина может не подходить для людей с определенными заболеваниями. 5,6
Можно ли путешествовать, если у моего ребенка ветрянка?
Ветряная оспа заразна от одного до двух дней до появления сыпи и до тех пор, пока все волдыри не покроются корками.Если вы собираетесь вылететь, вам может быть отказано в полете до тех пор, пока последний волдырь не покрыт коркой, поэтому проконсультируйтесь с авиакомпанией. 1,2 Если вы не заразны, но сыпь все еще присутствует, вам может потребоваться справка от врача. Также стоит проверить, покроет ли ваша туристическая страховая компания какие-либо расходы, если вы или член вашей семьи заразитесь ветрянкой за границей и не сможете вылететь домой в ожидаемое время.
Вакцина против ветряной оспы: Канадское руководство по иммунизации
Для медицинских работников
Последняя полная редакция главы: сентябрь 2016 г.
На этой странице
Основная информация (подробности см. В тексте)
Что
- Первичная инфекция, вызванная вирусом ветряной оспы, вызывает ветряную оспу (ветряную оспу), а реактивированная инфекция вызывает опоясывающий лишай (опоясывающий лишай).
- Осложнения чаще встречаются у подростков, взрослых и людей с ослабленным иммунитетом. Люди с ослабленным иммунитетом подвергаются риску тяжелой формы ветряной оспы и смерти.
- Вакцина, содержащая ветряную оспу, доступна в виде одновалентной вакцины против ветряной оспы или комбинированной поливалентной вакцины против кори, паротита, краснухи и ветряной оспы (MMRV).
- Эффективность вакцины против ветряной оспы у детей оценивается в 94,4% после однократной дозы и 98,3% после второй дозы.
- Реакции на одновалентные вакцины против ветряной оспы включают: боль, отек и покраснение в месте инъекции у 10–20% реципиентов вакцины; субфебрильная температура от 10% до 15%; и сыпь, напоминающая ветряную оспу, у 3–5% реципиентов вакцины после первой дозы и у 1% после второй дозы.
- Реакции на вакцину MMRV включают: боль и покраснение в месте инъекции и лихорадку менее 39 ° C у 10% или более реципиентов вакцины; сыпь, похожая на корь, краснуху или ветряную оспу, припухлость в месте инъекции и лихорадка выше 39 ° C менее чем у 10% реципиентов вакцины.
- Когда первая доза вводится детям в возрасте от 12 до 23 месяцев в качестве вакцины MMRV, существует более высокий риск лихорадки и фебрильных судорог в течение 7-10 дней после вакцинации по сравнению с раздельным введением вакцины против кори, паротита и краснухи (MMR ) и одновалентной вакциной против ветряной оспы за одно посещение.
- Лихорадочные судороги после вакцинации вакциной, содержащей ветряную оспу, следует регистрировать как побочные эффекты после иммунизации.
Кто
- Одивалентная вакцина против ветряной оспы или MMRV рекомендуется для плановой иммунизации здоровых детей в возрасте от 12 месяцев до 13 лет.
- Одивалентная вакцина против ветряной оспы рекомендуется для восприимчивых подростков (от 13 до 18 лет) и восприимчивых взрослых (от 18 до менее 50 лет).
- Одивалентная вакцина против ветряной оспы может быть рассмотрена для людей с некоторыми иммунодефицитными расстройствами.
- Иммунизация против ветряной оспы должна быть приоритетной для следующих восприимчивых людей:
- Небеременные женщины детородного возраста
- Бытовые контакты лиц с ослабленным иммунитетом
- Члены семьи ждут новорожденного
- Медицинские работники
- Взрослые, которые могут подвергаться профессиональному воздействию ветряной оспы (например, люди, работающие с маленькими детьми)
- Иммигранты и беженцы из тропических регионов
- Люди, постоянно получающие салицилатную терапию (например, ацетилсалициловую кислоту [ASA])
- Люди с муковисцидозом
- Восприимчивые взрослые, инфицированные ветряной оспой
Как
- Плановая иммунизация детей : 2 дозы любой вакцины, содержащей ветряную оспу (одновалентной ветряной оспы или MMRV).Первую дозу вакцины, содержащей ветряную оспу, следует вводить в возрасте от 12 до 15 месяцев, а вторую дозу — в возрасте 18 месяцев или в любое время после этого, но не позднее, чем до поступления в школу
- Дети в возрасте от 12 месяцев до 13 лет, не вакцинированные по обычному графику : 2 дозы любой вакцины, содержащей ветряную оспу
- Подростки (от 13 до 18 лет) и взрослые (от 18 до 50 лет), чувствительные к ветряной оспе : 2 дозы одновалентной вакцины против ветряной оспы
- Салицилаты (например, ASA) следует избегать в течение 6 недель после вакцинации против ветряной оспы
- Вакцину, содержащую ветряную оспу, можно вводить одновременно с другими обычными вакцинами для детей в разных местах инъекции с использованием отдельных игл и шприцев
Почему
- Ветряная оспа встречается во всем мире
- В период до вакцинации в Канаде ежегодно происходило около 350 000 случаев ветряной оспы и от 1500 до 2000 случаев госпитализации по поводу ветряной оспы, в основном среди здоровых детей в возрасте до 12 лет
- Взрослые, особенно беременные, подвержены повышенному риску тяжелого заболевания
Эпидемиология
Описание болезни
Инфекционный агент
Ветряная оспа (ветряная оспа) — это генерализованное вирусное заболевание, вызываемое вирусом ветряной оспы (VZV), дезоксирибонуклеиновой кислотой (ДНК-вирусом) семейства герпесвирусов.Для получения дополнительной информации о VZV см. Паспорт безопасности патогенов.
Резервуар
Люди
Трансмиссия
VZV распространяется воздушно-капельным путем, а также при прямом контакте с вирусом, выделяющимся из кожных повреждений. Уровень атаки среди уязвимых контактов в домашних условиях оценивается от 65% до 87%. Инкубационный период составляет от 10 до 21 дня после заражения, обычно от 14 до 16 дней. Инфекция начинается за 1-2 дня до появления сыпи и продолжается до тех пор, пока последнее поражение не покроется коркой.
Факторы риска
Риск серьезности инфекции ветряной оспы увеличивается с возрастом. Хотя у здоровых детей ветряная оспа считается относительно доброкачественным заболеванием, могут возникнуть серьезные осложнения.
Лица с повышенным риском тяжелой ветряной оспы
Следующие группы лиц считаются подверженными повышенному риску тяжелой ветряной оспы:
- Новорожденные от матерей, у которых развилась ветряная оспа от 5 дней до родов до 48 часов после родов
- Новорожденные в отделениях интенсивной терапии , родившиеся на сроке менее 28 недель или с массой тела 1000 г или менее при рождении, независимо от наличия у их матерей иммунитета
- Восприимчивые беременные .Обратитесь к восприимчивости и иммунитету для определения восприимчивости. Дополнительную информацию см. В разделе «Беременность и кормление грудью»
- Восприимчивые люди с ослабленным иммунитетом, включая ВИЧ-инфицированных с числом клеток CD4 <200 × 10 6 / л или процентным содержанием CD4 <15%. Определение восприимчивости см. В разделе «Восприимчивость и невосприимчивость»
- Получатели трансплантации гемопоэтических стволовых клеток (HSCT) независимо от иммунного статуса против ветряной оспы до трансплантации или истории иммунизации после трансплантации, включая болезнь ветряной оспы, вакцинацию или положительные результаты серологических тестов
Сезонные и временные закономерности
Число заболевших ветряной оспой увеличивается в течение учебного года и резко снижается во время летних каникул.
Спектр клинических проявлений
Симптомы ветряной оспы включают субфебрильную лихорадку, легкие конституциональные симптомы и генерализованную зудящую сыпь с поражениями на разных стадиях, которые быстро прогрессируют от пятен до папул и везикулярных поражений до образования корок. Основные осложнения ветряной оспы включают вторичные бактериальные инфекции кожи и мягких тканей, бактериемию, пневмонию, остеомиелит, септический артрит, некротический фасциит, синдром токсического шока, мозжечковую атаксию, инсульт и энцефалит.Ветряная оспа увеличивает риск тяжелой инвазивной стрептококковой инфекции группы А у ранее здоровых детей в 40-60 раз. Осложнения чаще встречаются у подростков, взрослых и людей с заболеваниями, которые ставят под угрозу их иммунную систему, у которых выше уровень пневмонии, энцефалита и смерти.
Синдром врожденной ветряной оспы возникает редко, если инфицирование происходит до 13 или после 20 недель беременности. Риск составляет примерно 2%, если инфицирование происходит между 13 и 19 неделями беременности.Врожденная инфекция приводит к широкому клиническому спектру, который может включать низкий вес при рождении, офтальмологические аномалии, рубцы на коже, атрофию конечностей, церебральную атрофию и множество других аномалий. Ветряная оспа у матери, возникшая в период от 5 до 2 дней после рождения, связана с тяжелой формой ветряной оспы новорожденных у 17–30% младенцев, с высокой летальностью новорожденных.
Распространение болезней
В странах, где отсутствуют программы вакцинации, ветряная оспа является в основном детской болезнью, которая развивается у 50% детей в возрасте 5 лет и у 90% детей в возрасте 12 лет.В период до вакцинации в Канаде ежегодно происходило около 350 000 случаев ветряной оспы и от 1 500 до 2 000 госпитализаций по поводу ветряной оспы. С момента введения в Канаде программ иммунизации бремя ветряной оспы снизилось.
Для получения дополнительной информации о ветряной оспе, включая описание, распространение и эпидемиологию болезни, посетите веб-сайт Varicella (ветряная оспа).
Иммунизирующие агенты, разрешенные для использования в Канаде
Вакцины против ветряной оспы
- VARIVAX ® III (живая аттенуированная вакцина против одновалентного вируса ветряной оспы [Oka / Merck]), Merck Canada Inc.(Вар)
- VARILRIX ® (живая аттенуированная одновалентная вакцина против вируса ветряной оспы [Oka / GSK]), GlaxoSmithKline Inc. (Var)
- PRIORIX-TETRA ® (живая аттенуированная комбинированная вакцина против кори, эпидемического паротита, краснухи и ветряной оспы), GlaxoSmithKline Inc. (MMRV)
- PROQUAD ™ (живая аттенуированная комбинированная вакцина против кори, эпидемического паротита, краснухи и ветряной оспы), Merck Canada Inc. (MMRV)
Иммуноглобулин против ветряной оспы
- VariZIG ™ (иммуноглобулин против ветряной оспы [человека]), Cangene Corporation (VarIg)
Иммунный глобулин против ветряной оспы (VarIg) представляет собой лиофилизированный препарат Ig к ветряной оспе, полученный из объединенной плазмы крови отобранных доноров с высокими титрами антител к вирусу ветряной оспы.
Для получения полной информации о назначении обратитесь к буклету продукта или информации, содержащейся в монографии продукта, доступной в базе данных лекарственных препаратов Министерства здравоохранения Канады.
См. Состав иммунизирующих агентов, доступных для использования в Канаде, в части 1, где перечислены вакцины и пассивные иммунизирующие агенты, доступные для использования в Канаде, и их содержание.
Иммуногенность, эффективность и действенность
Иммуногенность
У здоровых детей в возрасте от 12 месяцев до 12 лет однократная доза одновалентной вакцины против ветряной оспы приводит к уровню сероконверсии 98% через 4-6 недель после вакцинации, при этом антитела сохраняются в 98% через 5 лет и 96% через 7 лет после вакцинации. вакцинация.Вторая доза одновалентной вакцины против ветряной оспы у детей вызывает улучшенный иммунологический ответ, который коррелирует с улучшенной защитой. У взрослых и подростков в возрасте 13 лет и старше 2 дозы вакцины, вводимые с интервалом от 4 до 8 недель, приводят к уровню сероконверсии 99% через 4-6 недель после второй дозы, с сохранением антител через 5 лет у 97% реципиентов вакцины. .
У 12-месячных детей однократная доза вакцины MMRV приводит к таким же показателям сероконверсии и средним геометрическим титрам, что и после одновременного введения вакцины против кори, паротита и краснухи (MMR) и одновалентной вакцины против ветряной оспы.Для получения дополнительной информации об иммуногенности вакцины MMRV см. Противокоревая вакцина.
Эффективность и эффективность
Частота прорывной болезни ветряной оспы у реципиентов вакцины после 1 дозы одновалентной вакцины против ветряной оспы оценивается в 7,2% за 10-летний период наблюдения. Показано, что схема первичного введения 2 доз для детей в возрасте от 12 месяцев до 12 лет снижает кумулятивный риск прорывной болезни в 3,3 раза по сравнению с детьми, получившими только 1 дозу.Расчетная эффективность вакцины через 10 лет после получения 2 доз одновалентной вакцины против ветряной оспы оценивается более чем в 98% против любой болезни ветряной оспы и 100% против ветряной оспы тяжелой степени.
Нет данных относительно долгосрочной эффективности вакцины MMRV.
Рекомендации по применению
Здоровые дети (от 12 месяцев до 18 лет)
График
Рабочий график
- Здоровые дети (от 12 месяцев до 13 лет)
Для плановой иммунизации детей в возрасте от 12 месяцев до 13 лет следует вводить 2 дозы вакцины, содержащей ветряную оспу, с использованием одновалентной вакцины против ветряной оспы или вакцины MMRV.Первую дозу вакцины, содержащей ветряную оспу, следует вводить в возрасте 12–15 месяцев, а вторую дозу — в возрасте 18 месяцев или в любое время после этого, но не позднее, чем перед поступлением в школу. Рекомендуемый интервал между 2 дозами — 3 месяца.
Оптимальный интервал между дозами будет зависеть от цели программы иммунизации. Если целью иммунизации является достижение более высоких уровней антител для предотвращения прорыва болезни среди детей дошкольного возраста, вторую дозу вакцины, содержащей ветряную оспу, следует вводить ближе к первой дозе (например, в возрасте 12 и 15 месяцев или в 12 и 18 месяцев).С другой стороны, снижение неэффективности первичной вакцинации среди детей школьного возраста, вероятно, будет лучше достигнуто путем введения второй дозы вакцины, содержащей ветряную оспу, ближе к поступлению в школу (от 4 до 6 лет).
Дети с ветряной оспой в анамнезе до 12 месяцев должны пройти плановую иммунизацию двумя дозами вакцины, содержащей ветряную оспу, после 12 месяцев, потому что ветряная оспа в возрасте до 12 месяцев связана с повышенным риском развития ветряной оспы. второй эпизод ветряной оспы.Детям, получившим 1 дозу вакцины, содержащей ветряную оспу, и впоследствии у которых развилась лабораторно подтвержденная прорывная инфекция, не требуется вторая доза вакцины, содержащей ветряную оспу, для защиты от ветряной оспы.
График наверстывания и ускоренный
- Дети (от 12 месяцев до 13 лет)
Две дозы вакцины, содержащей ветряную оспу, с использованием либо одновалентной вакцины против ветряной оспы, либо вакцины MMRV, следует вводить детям в возрасте до 13 лет, которые не были иммунизированы по обычному графику.Детям дошкольного возраста необходимо ввести 2 дозы вакцины против ветряной оспы до поступления в школу (в возрасте от 4 до 6 лет). Хотя рекомендуемый стандартный интервал между дозами для детей младше 13 лет составляет 3 месяца, когда требуется быстрая защита, можно использовать минимальный интервал в 4 недели.
- Подростки (от 13 до 18 лет)
Подростки без противопоказаний, которые не соответствуют определению иммунитета к ветряной оспе (для определения восприимчивости см. Восприимчивость и иммунитет), должны получить 2 дозы одновалентной вакцины против ветряной оспы, поскольку вакцина MMRV не разрешена для использования в этой возрастной группе.Подросткам, у которых имеется документальное подтверждение того, что они получили только 1 дозу вакцины, содержащей ветряную оспу, следует предложить вторую дозу. Рекомендуемый интервал между двумя вакцинами против ветряной оспы составляет 6 недель для лиц в возрасте 13 лет и старше. Минимальный интервал между приемами — 4 недели.
См. Сроки введения вакцины в Части 1 для получения дополнительной информации об отложенных графиках иммунизации и ускоренных графиках иммунизации.
Здоровые взрослые (18 лет и старше)
Взрослые до 50 лет
Взрослые в возрасте до 50 лет без противопоказаний, которые не соответствуют определению иммунитета против ветряной оспы (см. «Восприимчивость и иммунитет»), должны получить 2 дозы одновалентной вакцины против ветряной оспы, поскольку вакцина MMRV не разрешена для использования в этой возрастной группе. Минимальный интервал между приемами — 4 недели.
Восприимчивые женщины детородного возраста считаются приоритетными для иммунизации против ветряной оспы, поскольку вакцины, содержащие ветряную оспу, не следует вводить во время беременности.Взрослым в возрасте до 50 лет, получившим только 1 дозу вакцины против ветряной оспы, следует предложить вторую дозу.
Взрослые от 50 лет и старше
В редких случаях, когда на основании предыдущих лабораторных исследований известно, что взрослый в возрасте 50 лет и старше серологически чувствителен к ветряной оспе, следует вакцинировать его двумя дозами одновалентной вакцины против ветряной оспы. Минимальный интервал между приемами — 4 недели. Для других взрослых в возрасте 50 лет и старше см. Вакцину против опоясывающего лишая (опоясывающий лишай).
См. Иммунизацию взрослых в Части 3 для получения дополнительной информации о плановой иммунизации взрослых, а также о вакцинах, рекомендуемых для взрослых в ситуациях особого риска. Обратитесь к разделу времени введения вакцины для получения дополнительной информации об отложенных графиках иммунизации и ускоренных графиках иммунизации.
Восприимчивость и невосприимчивость
Иммунными к ветряной оспе считаются лица, которые страдают ЛЮБЫМ из следующего:
- Документальные доказательства иммунизации двумя дозами вакцины, содержащей ветряную оспу
- Лабораторные доказательства иммунитета
Если ветряная оспа возникла до года внедрения программы однократной вакцинации (см. Таблицу 1), анамнез или диагноз поставщика медицинских услуг считается надежным коррелятом иммунитета для здоровых людей, включая беременных женщин без значительного заражения. к VZV (относится к значительному воздействию VZV) и медицинским работникам (HCW), которые в настоящее время или ранее работали в канадских учреждениях здравоохранения.Как правило, считается, что здоровые взрослые люди в возрасте 50 лет и старше обладают иммунитетом к ветряной оспе, даже если человек не помнит, что у него была ветряная оспа или опоясывающий герпес (опоясывающий лишай, HZ).
Если ветряная оспа возникла после года реализации программы однократной иммунизации (см. Таблицу 1), анамнез или диагноз поставщика медицинских услуг нельзя считать надежным коррелятом иммунитета, поскольку программы однократной иммунизации оказали заметное влияние о распространенности ветряной оспы дикого типа.Самостоятельный анамнез или диагноз ветряной оспы или HZ от поставщика медицинских услуг не считается приемлемым доказательством иммунитета для:
- здоровых беременных женщин со значительным воздействием VZV (см. Значительные воздействия VZV)
- лиц с ослабленным иммунитетом
- СР, недавно принятых на работу в канадскую систему здравоохранения
Получатели трансплантата гемопоэтических стволовых клеток (ТГСК) должны считаться восприимчивыми в посттрансплантационный период, независимо от предтрансплантационной вакцинации, положительных серологических результатов, ветряной оспы или болезни HZ.В целях постконтактной профилактики человек с ослабленным иммунитетом и отрицательным результатом теста на антитела должен считаться восприимчивым.
| Провинция или территория | Год реализации программы |
|---|---|
| Остров Принца Эдуарда | 2000 |
| Альберта | 2001 |
| Северо-Западные территории | 2001 |
| Новая Шотландия | 2002 |
| Нунавут | 2002 |
| Онтарио | 2004 |
| Нью-Брансуик | 2004 |
| Манитоба | 2004 |
| Ньюфаундленд и Лабрадор | 2005 |
| Саскачеван | 2005 |
| Британская Колумбия | 2005 |
| Квебек | 2006 |
| Юкон | 2007 |
Бустерные дозы и повторная иммунизация
Бустерные дозы сверх 2 рекомендуемых доз вакцин, содержащих ветряную оспу, не требуются.
Постконтактная иммунизация и борьба со вспышками (см. Таблицу 2)
Заражение VZV может произойти в результате контакта с человеком, больным ветряной оспой или HZ. Постконтактная иммунизация может потребоваться в зависимости от уровня воздействия VZV. Постэкспозиционное ведение здоровых младенцев в возрасте до 12 месяцев не показано, поскольку такие младенцы обычно защищены материнскими антителами. Для получения информации о серологическом тестировании после контакта см. Серологическое тестирование.Для получения информации о постэкспозиционном лечении во время беременности см. Беременность и кормление грудью.
Значительные контакты с вакциной против ветряной оспы
Следующие ситуации считаются значительным воздействием VZV в результате контакта с человеком, больным ветряной оспой:
- Постоянный домашний контакт (то есть проживание в одном жилище) с больным ветряной оспой
- Нахождение в помещении более 1 часа с больным ветряной оспой
- Нахождение в одной больничной палате более 1 часа или более 15 минут личного контакта с больным ветряной оспой
- Прикосновение к поражениям или предметам, недавно загрязненным выделениями из везикул человека, больного активной ветряной оспой
Следующие ситуации считаются значительным воздействием VZV в результате контакта с человеком с HZ:
- Непрерывный домашний контакт (то есть проживание в одном доме) с человеком с ослабленным иммунитетом с HZ или человеком с диссеминированным HZ до или в течение первых 24 часов после начала противовирусного лечения
- Нахождение в помещении более 1 часа с человеком с ослабленным иммунитетом с HZ или человеком с диссеминированным HZ до или в течение первых 24 часов после начала противовирусного лечения
- Нахождение в одной больничной палате более 1 часа или более 15 минут личного контакта с человеком с ослабленным иммунитетом с HZ или человеком с диссеминированным HZ до или в течение первых 24 часов после начала противовирусного лечения
- Прикосновение к поражениям или предметам, недавно загрязненным выделениями из пузырьков человека с активным HZ
Иммунизация после контакта
Одивалентная вакцина против ветряной оспы
Одивалентная вакцина против ветряной оспы — это предпочтительный метод постконтактной вакцинации для чувствительных, здоровых и небеременных людей.Для оптимальной эффективности одновалентную вакцину против ветряной оспы следует вводить как можно скорее, предпочтительно в течение 72 часов после заражения. Было показано, что при введении в течение 5 дней после заражения он примерно на 90% эффективен в предотвращении или уменьшении тяжести ветряной оспы. Людям в возрасте до 50 лет, получившим только 1 дозу вакцины, содержащей ветряную оспу, следует предложить вторую дозу. Нет данных об использовании вакцины MMRV в ситуациях после контакта с ветряной оспой.
Иммуноглобулин против ветряной оспы
Решение о применении VarIg должно быть основано на выполнении всех следующих четырех критериев:
- Человек, подвергшийся воздействию, подвержен ветряной оспе.Обратитесь к восприимчивости и иммунитету.
- Был значительный контакт с человеком с ветряной оспой или HZ. Обратитесь к значительному воздействию VZV.
- Человек, подвергшийся воздействию, подвергается повышенному риску тяжелой формы ветряной оспы. Обратитесь к людям с повышенным риском тяжелой ветряной оспы.
- Постконтактная иммунизация одновалентной вакциной против ветряной оспы противопоказана. См. Противопоказания и меры предосторожности.
Для получения максимального эффекта VarIg следует вводить как можно скорее после воздействия, а в идеале в течение 96 часов после первого воздействия.В случае длительного воздействия точное время передачи может быть неизвестно, и поэтому его можно использовать в течение 96 часов с момента последнего воздействия. Если с момента последнего воздействия прошло более 96 часов, но менее 10 дней, VarIg можно вводить лицам, которым он показан; при введении более чем через 96 часов после воздействия его основной целью может быть ослабление, а не предотвращение заболевания. Польза от введения VarIg через 96 часов неизвестна.
Если рассматривается вариант VarIg, рекомендуется проконсультироваться со специалистом по инфекционным заболеваниям или инфекционному контролю.Для получения дополнительной информации о постконтактной иммунизации беременных женщин см. Беременность и кормление грудью.
Борьба со вспышкой
Лица, инфицированные ветряной оспой, должны быть приоритетом для иммунизации. Постконтактная иммунизация полезна для предотвращения или ограничения вспышек ветряной оспы в больницах, детских учреждениях и приютах для бездомных. Серологический анализ на чувствительность не требуется до иммунизации в случае вспышки. Нет данных об использовании вакцины MMRV во время вспышек.Для получения дополнительной информации см. Постконтактную иммунизацию.
Вакцинация отдельных групп населения
Лица с ненадлежащими записями о прививках
Дети и взрослые, восприимчивые к ветряной оспе, в том числе те, у которых отсутствует соответствующая документация по иммунизации, должны начинаться по графику иммунизации, соответствующему их возрасту и факторам риска. Вакцина, содержащая ветряную оспу, может быть введена независимо от возможного предыдущего получения вакцины, поскольку побочные эффекты, связанные с повторной иммунизацией, не были продемонстрированы.Обратитесь к иммунизации лиц с ненадлежащими записями о прививках в Части 3 для получения дополнительной информации.
Беременность и кормление грудью
Необходимо проверить иммунитет к ветряной оспе у женщин репродуктивного возраста, а восприимчивым небеременным женщинам следует рекомендовать вакцинацию. Женщинам следует отложить беременность как минимум на 4 недели после вакцинации одновалентной вакциной против ветряной оспы.
Вакцина, содержащая ветряную оспу, противопоказана при беременности, поскольку теоретически существует риск для плода.Однако нет никаких доказательств, подтверждающих тератогенный риск от вакцины, и прерывание беременности не следует рекомендовать после непреднамеренной иммунизации вакциной против ветряной оспы из-за рисков для плода после иммунизации матери. Беременным женщинам, не имеющим иммунитета к ветряной оспе, следует предложить вакцинацию после родов.
После контакта с VZV во время беременности беременные женщины должны быть обследованы на предмет наличия в анамнезе вакцинации против ветряной оспы или заболевания. При отсутствии такого анамнеза необходимо как можно скорее оценить иммунитет путем серологического тестирования.Если результаты серологического исследования не могут быть получены в течение 96 часов, VarIg следует назначать беременным женщинам со значительным воздействием VZV (относится к значительному воздействию VZV), которые предположительно чувствительны (см. Восприимчивость и иммунитет). Унивалентную вакцину против ветряной оспы следует вводить после родов, следя за тем, чтобы рекомендуемый интервал времени прошел с момента введения VarIg. Рекомендации по интервалу между введением VarIg и вакцинацией вакциной, содержащей ветряную оспу, см. В разделе «Продукты крови, человеческий иммуноглобулин и сроки иммунизации» в Части 1.
Восприимчивые люди, включая кормящих грудью женщин, живущих в семьях, ожидающих новорожденного, должны быть вакцинированы вакциной, содержащей ветряную оспу, в соответствии с соответствующим возрастом графиком.
Для получения информации о вакцинации против ветряной оспы послеродовых женщин, получивших резус-иммуноглобулин (RhIg), см. Продукты крови, человеческий иммуноглобулин и сроки иммунизации. Обратитесь к иммунизации при беременности и кормлении грудью в Части 3 для получения дополнительной информации.
Пациенты в учреждениях здравоохранения
Большинство жителей учреждений длительного лечения будут невосприимчивы к ветряной оспе. Перед выпиской женщин после родов, восприимчивых к ветряной оспе, следует вакцинировать. См. Иммунизацию пациентов в медицинских учреждениях в Части 3 для получения дополнительной информации о вакцинации пациентов от ветряной оспы в медицинских учреждениях.
Лица с хроническими заболеваниями
Аспления или гипоспния
Восприимчивые люди с гипоспелезной или аспелезной (врожденное отсутствие, хирургическое удаление или функциональная [например, серповидноклеточная анемия]) люди должны получить 2 дозы одновалентной вакцины против ветряной оспы с интервалом не менее 3 месяцев.
Хроническая болезнь почек и пациенты на диализе
Вакцина против ветряной оспы рекомендуется для восприимчивых людей с хроническим заболеванием почек или находящихся на диализе. Могут быть введены две дозы одновалентной вакцины против ветряной оспы с интервалом не менее 3 месяцев.
Неврологические расстройства
Люди с такими состояниями, как расстройства аутистического спектра или демиелинизирующие расстройства, включая рассеянный склероз, должны получить все обычно рекомендуемые иммунизации, включая вакцину, содержащую ветряную оспу.
Хроническая болезнь легких
Иммунизация против ветряной оспы должна быть приоритетом для людей с муковисцидозом, поскольку они подвергаются повышенному риску осложнений от инфекции ветряной оспы, которая может вызвать временное ухудшение функции легких. Могут быть введены две дозы одновалентной вакцины против ветряной оспы с интервалом не менее 3 месяцев.
Хронические воспалительные заболевания
Лица с аутоиммунным заболеванием , не получающие иммуносупрессивные препараты , не считаются значительно ослабленными иммунитетом и должны пройти иммунизацию против ветряной оспы после консультации со своим врачом.Некоторые агенты, модифицирующие ревматическое заболевание, такие как гидроксихлорохин, сульфасалазин или ауранофин, не считаются иммунодепрессивными при введении живой вакцины.
Состояния, требующие хронической салицилатной терапии
Детям и подросткам, получающим хроническую салицилатную терапию (препараты, полученные из салициловой кислоты, такие как ацетилсалициловая кислота [ASA]), следует уделять особое внимание при введении вакцин против ветряной оспы из-за связи между инфекцией дикого типа, салицилатной терапией и синдромом Рея.В идеале, эти люди должны считаться приоритетными для иммунизации против ветряной оспы до начала хронической терапии салицилатом. Дополнительную информацию о терапии салицилатами после вакцинации против ветряной оспы см. В разделе «Лекарственное взаимодействие».
См. Иммунизацию людей с хроническими заболеваниями в части 3 для получения дополнительной общей информации о вакцинации людей с хроническими заболеваниями.
Лица с ослабленным иммунитетом
Люди с ослабленным иммунитетом, вызванные основными заболеваниями или иммунодепрессантами, более восприимчивы к инфекциям, включая ветряную оспу.У них может быть больше шансов столкнуться с более тяжелым заболеванием и осложнениями. Безопасность и эффективность вакцины против ветряной оспы определяется типом иммунодефицита и степенью иммуносупрессии.
В целом люди с ослабленным иммунитетом не должны получать живые вакцины из-за риска заболевания, вызванного штаммами вакцины. При рассмотрении вопроса об иммунизации человека с ослабленным иммунитетом живой вакциной необходимо получить одобрение лечащего врача пациента до вакцинации .В сложных случаях рекомендуется направление к врачу, имеющему опыт иммунизации или иммунодефицита. В случаях, когда, по мнению врача, преимущества иммунизации перевешивают риски, можно использовать любую из одновалентных вакцин против ветряной оспы.
Дополнительные сведения см. В разделе «Иммунизация лиц с ослабленным иммунитетом» в части 3, а также в постконтактной иммунизации и борьбе со вспышками.
Путешественники
Важно, чтобы люди, путешествующие или живущие за границей, были невосприимчивы к ветряной оспе.В тропическом климате ветряная оспа, как правило, возникает в более старшем возрасте (по сравнению с умеренным климатом) и в любое время года. См. Иммунизацию путешественников в Части 3 для получения дополнительной информации о вакцинации путешественников от ветряной оспы.
Лица впервые в Канаде
Поставщики медицинских услуг, которые принимают лиц, недавно прибывших в Канаду, должны проверять статус иммунизации и при необходимости обновлять иммунизацию этих лиц. Люди из тропических регионов с большей вероятностью будут восприимчивы к ветряной оспе, поэтому иммунизация против ветряной оспы должна быть приоритетной.Обратитесь к иммунизации лиц, впервые прибывших в Канаду, в Части 3 для получения дополнительной информации о вакцинации против ветряной оспы лиц, впервые приехавших в Канаду.
Рабочие
Иммунизация против ветряной оспы должна быть приоритетом для восприимчивых работников (см. Восприимчивость и иммунитет для определения восприимчивости), включая работников здравоохранения, работников детских дошкольных учреждений и учителей маленьких детей. Эти группы подвержены профессиональному риску воздействия или могут передавать заболевание восприимчивым людям.Для восприимчивых работников рекомендуются две дозы вакцины против ветряной оспы, как и для всех восприимчивых взрослых. Вторую дозу вакцины против ветряной оспы следует предложить работникам, получившим только 1 дозу вакцины.
После контакта медицинских работников с ветряной оспой в медицинских учреждениях проверка восприимчивости на основе документально подтвержденных данных иммунизации двумя дозами вакцины против ветряной оспы или лабораторных доказательств иммунитета должна быть частью протоколов после контакта.Все медработники должны быть иммунизированы двумя дозами одновалентной вакцины против ветряной оспы, если есть сомнения относительно иммунитета к ветряной оспе.
Медицинские работники с послевакцинальной сыпью в месте инъекции могут продолжать работать, если сыпь скрыта. В качестве меры предосторожности тем, у кого сыпь, похожая на ветряную оспу, не ограничивается местом инъекции, следует отстранить от работы в зонах ухода за пациентами с высоким риском (например, там, где есть недоношенные дети и пациенты с ослабленным иммунитетом), пока на поражениях не появится корка.Реципиенты вакцины с сыпью, похожей на ветряную оспу после вакцинации, редко передают связанный с вакциной вирус.
См. Иммунизацию рабочих в Части 3 для получения дополнительной информации о вакцинации рабочих против ветряной оспы.
Серологические испытания
Хотя коммерчески доступные тесты на антитела к ветряной оспе полезны для установления иммунитета после инфекции дикого типа, такие как иммуноферментный анализ (ELISA) и латексная агглютинация (LA), они могут не обладать достаточной чувствительностью для обнаружения антител после вакцинации.Тест на гликопротеин ELISA (gpELISA) более чувствителен, но обычно недоступен. Ранее вакцинированные лица, которые были случайно протестированы, вероятно, будут иметь иммунитет к ветряной оспе, даже если нет обнаруживаемых антител.
Предварительная иммунизация
Серологическое тестирование не рекомендуется здоровым людям. Всем здоровым людям, которые могут быть подвержены ветряной оспе, следует предложить иммунизацию двумя дозами одновалентной вакцины против ветряной оспы.
Пост-иммунизация
Серологическое тестирование не рекомендуется здоровым людям.Некоторым лицам с ослабленным иммунитетом, которые вакцинированы одновалентной вакциной против ветряной оспы, может быть проведено тестирование на антитела через 6-8 недель после последней дозы.
Ситуации после контакта и вспышки
После значительного воздействия VZV (относится к значительному воздействию VZV), серологическое тестирование показано для восприимчивых лиц с ослабленным иммунитетом и беременных женщин (см. Восприимчивость и иммунитет) и должно быть проведено как можно скорее. Здоровые люди, которые ранее были признаны серопозитивными, не нуждаются в повторном тестировании.Реципиенты ТГСК считаются восприимчивыми в посттрансплантационный период независимо от положительных серологических результатов. Обратитесь к подразделению по борьбе со вспышками для получения дополнительной информации об иммунизации в ситуациях вспышек.
Административная практика
Доза
Каждая доза вакцины против ветряной оспы составляет 0,5 мл.
Способ применения
Одивалентную вакцину против ветряной оспы следует вводить подкожно (п / к). Хотя внутримышечный (IM) путь введения не рекомендуется, есть доказательства того, что нет необходимости повторять дозу одновалентной вакцины против ветряной оспы, если она была введена случайно внутримышечно.Вакцину MMRV следует вводить подкожно или внутримышечно. Обратитесь к методам введения вакцины в Части 1 для получения дополнительной информации.
Взаимозаменяемость вакцин
Для схемы с двумя дозами рекомендуется использовать одновалентную вакцину против ветряной оспы или вакцину MMRV того же производителя для завершения схемы, если нет неизбежных препятствий (например, вакцина, используемая для первой дозы, недоступна). Все вакцины, содержащие ветряную оспу, разрешенные для использования в Канаде, содержат штамм Ока живого аттенуированного вируса ветряной оспы.Обратитесь к Принципам взаимозаменяемости вакцин в Части 1 для получения дополнительной информации о взаимозаменяемости вакцин против ветряной оспы.
Одновременное введение вакцин
Вакцины, содержащие ветряную оспу, можно вводить одновременно с инактивированными вакцинами, живыми оральными вакцинами и живой интраназальной вакциной против гриппа (LAIV), а также в любое время до или после них.
Вакцины, содержащие ветряную оспу, можно вводить одновременно с другими обычно предоставляемыми живыми парентеральными вакцинами.Если не вводить одновременно, рекомендуется минимальный интервал в 4 недели между введением вакцины, содержащей ветряную оспу, и других живых парентеральных вакцин. Эта рекомендация направлена на снижение риска воздействия вакцины, введенной сначала, на вакцину, введенную позже.
Для парентеральных инъекций необходимо использовать разные места инъекции, отдельные иглы и шприцы. См. Время введения вакцины в Части 1 для получения дополнительной информации о одновременном введении вакцины против ветряной оспы с другими вакцинами.
Хранение иммунизирующих агентов и обращение с ними
См. Хранение и обращение с иммунизирующими агентами в Части 1, где приведены рекомендации по хранению и обращению с вакцинами против ветряной оспы.
Безопасность и побочные эффекты
Общие и местные нежелательные явления
Одивалентная вакцина против ветряной оспы
Реакции на одновалентную вакцину против ветряной оспы обычно мягкие и включают боль в месте инъекции, отек и покраснение у 10–20% реципиентов.Незначительная лихорадка зарегистрирована у 10–15% реципиентов вакцины. Сыпь, похожая на ветряную оспу, возникает в месте инъекции или возникает у 3–5% реципиентов вакцины после первой дозы. Сыпь обычно появляется в течение 5–26 дней после иммунизации. Поскольку сыпь, напоминающая ветряную оспу, которая возникает в течение первых 2 недель после иммунизации, может быть вызвана вирусом дикого типа (вирус ветряной оспы, циркулирующий в сообществе), медицинские работники должны получить образцы у реципиента вакцины, чтобы определить, возникла ли сыпь. к естественной инфекции ветряной оспы или к штамму вакцинного происхождения.
Профиль безопасности схемы с двумя дозами сопоставим с профилем безопасности однократной дозы с несколько более высокой частотой реакций в месте инъекции, наблюдаемой в течение 3 дней после вакцинации (до 26%), и несколько меньшей частотой возникновения лихорадки (до 4%) и ветряная оспа (1%) после дозы 2 по сравнению с дозой 1.
Вакцина против кори, паротита, краснухи
Боль и покраснение в месте инъекции или температура ниже 39 ° C наблюдаются у 10% или более реципиентов вакцины.Сыпь, в том числе сыпь, похожая на корь, краснуху и ветряную оспу, а также отек в месте инъекции и лихорадка выше 39 ° C , встречаются у 1–10% реципиентов вакцины. Поскольку сыпь, похожая на ветряную оспу, которая возникает в течение первых 2 недель после иммунизации, может быть вызвана вирусом дикого типа (вирус ветряной оспы, циркулирующий в сообществе), медицинские работники должны получить образцы у реципиента вакцины, чтобы определить, вызвана ли сыпь естественная инфекция ветряной оспы или штамм вакцинного происхождения.
Иммуноглобулин против ветряной оспы
Реакции на VarIg редки. Наиболее частыми побочными эффектами, связанными с лечением, являются боль в месте инъекции (17%), головная боль (7%) и сыпь (5%).
Вакцины против краснухи
Острый преходящий артрит или артралгия может возникнуть через 1–3 недели после иммунизации вакциной, содержащей краснуху, такой как MMRV. Это длится от 1 до 3 недель и редко повторяется. Это чаще встречается у женщин постпубертатного возраста, возрастной группы, для которой не показана вакцина MMRV.Нет данных о повышенном риске новых хронических артропатий.
Менее частые и серьезные или тяжелые побочные эффекты
Серьезные побочные эффекты после иммунизации редки, и в большинстве случаев данных недостаточно для определения причинной связи. Анафилаксия после вакцинации вакциной, содержащей ветряную оспу, может возникнуть, но очень редко.
Одивалентная вакцина против ветряной оспы
Не было доказано, что вакцина вызывает большинство зарегистрированных серьезных нежелательных явлений, за исключением редких случаев, связанных со штаммом вакцины против ветряной оспы, у лиц с ослабленным иммунитетом или лиц с другими серьезными заболеваниями.
Вакцина против кори, паротита, краснухи
Иммунная тромбоцитопеническая пурпура (ИТП)
В редких случаях ИТП возникает в течение 6 недель после иммунизации вакциной MMRV. У большинства детей пост-иммунизационная тромбоцитопения проходит в течение 3 месяцев без серьезных осложнений. У лиц, перенесших ИТП с первой дозой вакцины MMRV, серологический статус может быть оценен, чтобы определить, требуется ли дополнительная доза вакцины для защиты. Прежде чем рассматривать вопрос о вакцинации в таких случаях, необходимо тщательно оценить соотношение потенциального риска и пользы.
Энцефалит
Сообщалось об энцефалите, связанном с введением противокоревой вакцины в дозе приблизительно 1 на миллион, распространяемой в Северной Америке, что намного ниже, чем частота встречаемости естественной болезни кори (1 на 1000 случаев).
Фебрильные изъятия
В возрасте от 12 до 23 месяцев, когда первая доза вакцины против кори и ветряной оспы вводится в виде комбинированной вакцины MMRV, существует более высокий риск лихорадки и фебрильных судорог в течение 7-10 дней после вакцинации по сравнению с отдельными вакцинами. введение вакцины MMR и вакцины против ветряной оспы во время одного визита.Для получения дополнительной информации о фебрильных припадках после введения вакцины MMRV см. «Вакцина против кори».
Иммуноглобулин против ветряной оспы
Существует отдаленный риск анафилактической реакции на VarIg у лиц с гиперчувствительностью к продуктам крови.
Другие зарегистрированные нежелательные явления и состояния
Опоясывающий лишай
Сообщалось оHZ после иммунизации против ветряной оспы. Риск развития ГЗ у вакцинированных в 4–12 раз ниже, чем у невакцинированных детей в возрасте до 10 лет, перенесших ветряную оспу дикого типа.Также было показано, что тяжесть HZ снижается у вакцинированных детей по сравнению с детьми с историей инфекции VZV дикого типа. Риск HZ после вакцинации MMRV неизвестен.
Передача вакцинного вируса
Передача вируса вакцинного штамма от здорового реципиента вакцины происходит очень редко. Было зарегистрировано несколько случаев, связанных с сыпью у реципиента вакцины.
Руководство по сообщению о нежелательных явлениях после иммунизации
Провайдеров вакцин просят сообщать, в частности, через местных органов здравоохранения о следующих ПППИ:
- Лихорадочные припадки в течение 30 дней после вакцинации вакциной, содержащей ветряную оспу.
- Ветряная оспа средней степени (от 50 до 500 поражений) или тяжелой степени (более 500 везикулярных поражений или связанных с ними осложнений или госпитализации), возникающая в течение 7–21 дня после вакцинации вакциной, содержащей ветряную оспу.
- Любое серьезное или неожиданное нежелательное явление, временно связанное с вакцинацией. Неожиданный AEFI — это событие, которое не указано в доступной информации о продукте, но может быть связано с иммунизацией или изменением частоты известного AEFI.
Дополнительную информацию см. В сообщениях о побочных эффектах после иммунизации (AEFI) в Канаде и о безопасности вакцины в Части 1.



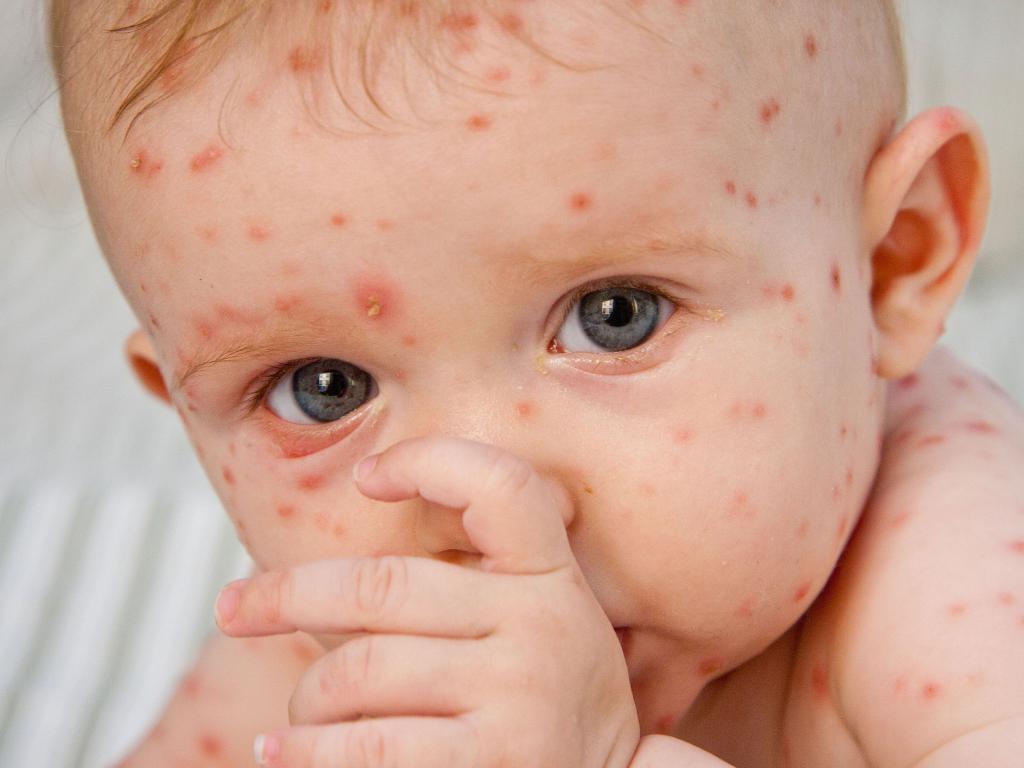
 Инъекцию не делают, если анализ крови показывает, что количество лейкоцитов превышает 1200.
Инъекцию не делают, если анализ крови показывает, что количество лейкоцитов превышает 1200. Протекает очень тяжело, симптомы более выражены, требует лечения только в условиях стационара.
Протекает очень тяжело, симптомы более выражены, требует лечения только в условиях стационара.
 Одновременно с каждой последующей «волной» сыпи опять повышается температура тела.
Одновременно с каждой последующей «волной» сыпи опять повышается температура тела.


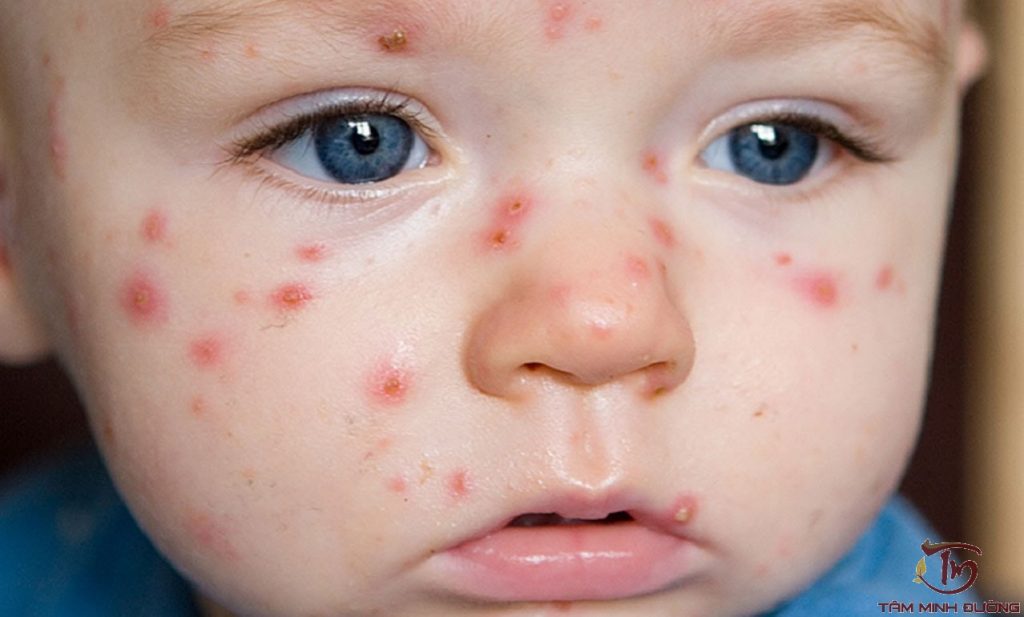

 О симптомах и лечении ветрянки у грудничков у нас имеется отдельный материал.
О симптомах и лечении ветрянки у грудничков у нас имеется отдельный материал.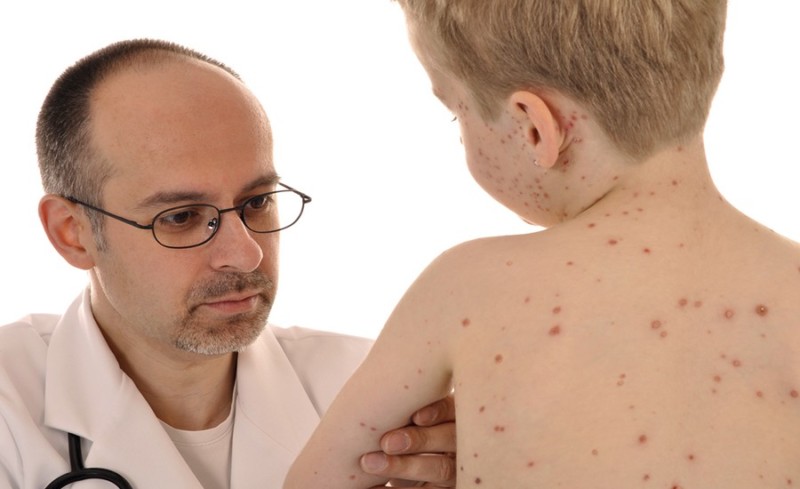
 Осложнения гораздо чаще возникают у детей младше года, чем у детей старшего возраста. Наибольшая угроза для новорожденных, которые подвергаются большему риску смерти от ветряной оспы, чем любая другая группа. При определенных обстоятельствах дети, рожденные от матерей, заболевших ветряной оспой незадолго до родов, сталкиваются с повышенной вероятностью опасных последствий, включая повреждение мозга и смерть. Если заражение происходит на ранних сроках беременности, существует небольшой (менее 5%) риск врожденных аномалий.
Осложнения гораздо чаще возникают у детей младше года, чем у детей старшего возраста. Наибольшая угроза для новорожденных, которые подвергаются большему риску смерти от ветряной оспы, чем любая другая группа. При определенных обстоятельствах дети, рожденные от матерей, заболевших ветряной оспой незадолго до родов, сталкиваются с повышенной вероятностью опасных последствий, включая повреждение мозга и смерть. Если заражение происходит на ранних сроках беременности, существует небольшой (менее 5%) риск врожденных аномалий.