Внутричерепное давление у детей | Passion.ru
К основным признакам повышенного внутричерепного давления относят сильные головные боли, на высоте приступов которых появляется тошнота и в выраженных случаях – рвота, от которой становится легче. У детей это проявляется рвотой фонтаном, постоянным сильным криком, особенно сильны рвота и срыгивания по утрам.
Кроме того, признаками повышения давления внутри полости черепа служат нарушения зрения с формированием косоглазия, чаще двустороннего, застойные диски в области глазного дна, отек зрительного нерва, нарушается сознание – от резкого возбуждения до оглушенности или комы.
Кроме того, у детей в первый год их жизни повышение давления внутри головы приводит к расхождению швов черепа и резким темпам роста головы, что видно даже визуально. Родничок при этом сильно набухает горбиком, становится плотным, напряженным и может пульсировать. При приступах повышения давления провоцируются судороги, а если давление повышено длительно – страдает умственное развитие, возникает слепота и развиваются параличи.
Однако признаками внутричерепной гипертензии могут являться только сочетания почти всех этих признаков, и каждый из них по отдельности может с равной вероятностью относиться к любой другой патологии.
Что нужно помнить родителям детей, страдающих внутричерепной гипертензией
Родителям следует помнить, если у ребенка внутричерепная гипертензия, это неотложное и угрожающее жизни состояние, оно требует только стационарного лечения. Не бывает «легкого» или «слегка повышенного» черепного давления. Оно или повышено и ребенка следует лечить, или не повышено, что бывает в 90% случаев выставления подобных диагнозов.
Что не является ВЧД?
Есть ряд симптомов, которые совершенно не свидетельствуют о повышении черепного давления, но упорно трактуются многими педиатрами и детскими неврологами как признаки ВЧД.
Синдром внутричерепной гипертензии — Центральная клиника Бибирево
Повышение внутричерепного давления /интракраниальная гипертензия/ происходит при увеличении объема самой мозговой ткани, циркулирующий крови или спинномозговой жидкости в относительно замкнутой полости черепа.
В практической деятельности врачи чаще сталкиваются с повышенным давлением цереброспинальной жидкости. Основными причинами внутричерепной гипертензии являются: опухоль, гематома, абсцесс мозга, гидроцефалия, инсульт, тромбоз вен, менингиты, энцефалиты и другие заболевания вызывающие отек вещества мозга.
Увеличение давления в черепной коробке, без выявленной причины, называется доброкачественной /идиопатической/ внутричерепной гипертензией или псевдоопухолью мозга. Кроме повышенного давления выше 200 мм. водного столба, отека диска зрительного нерва и, соответственно, снижения зрения, а так же сходящегося косоглазия, никаких других неврологических симптомов не отмечается.
Необходимо так же различать, такое понятие как гидроцефалия, которое характеризуется накоплением цереброспинальной жидкости в полости черепа. Гидроцефалия сопровождается расширением ликворных пространств мозга, включая желудочки, и внутричерепной гипертензией. Причиной увеличения желудочков может стать процесс атрофии самого вещества мозга, например, при нарушении его питания посредством сосудистого кровотока. Клинически у детей, гидроцефалия и повышение давления в полости черепа сопровождаются: увеличением его размеров, чаще утренними головными болями, усиливающимися при кашле, натуживании, рвотой, нарушением интеллекта и ориентацией в пространстве, нарушением ходьбы со спастичностью в ногах, нейрогенной дисфункцией мочевого пузыря и другими симптомами, оценить степень причастности которых к этим заболеваниям может только невролог.
Клинически у детей, гидроцефалия и повышение давления в полости черепа сопровождаются: увеличением его размеров, чаще утренними головными болями, усиливающимися при кашле, натуживании, рвотой, нарушением интеллекта и ориентацией в пространстве, нарушением ходьбы со спастичностью в ногах, нейрогенной дисфункцией мочевого пузыря и другими симптомами, оценить степень причастности которых к этим заболеваниям может только невролог.
Так же внутричерепное давление увеличивается в результате заболеваний, аномалий развития костных структур черепа, шейного отдела позвоночника, спинного мозга.
Методами диагностики являются: осмотр окулистом глазного дна, нейросонография /при достаточных акустических размерах большого и малого родничков/, эхоэнцефалография, компьютерная или магнитно-резонансная томография головного мозга, транскраниальная допплерография сосудов головного мозга, а при необходимости, и электромиография, спинномозговая пункция.
Лечение зависит от первопричины вызвавшей повышение внутричерепного давления, и может являться как медикаментозным, так и оперативным.
Записаться
| Май 2021 | ||||||
|---|---|---|---|---|---|---|
| Пн | Ср | Чт | Пт | Сб | Вс | |
| 26 | 27 | 28 | 29 | 30 | 1 | 2 |
| 3 | 4 | 5 | 6 | 7 | 8 | 9 |
| 10 | 11 | 12 | 13 | 14 | 15 | 16 |
| 17 | 18 | 19 | 20 | 21 | 22 | 23 |
| 24 | 25 | 26 | 27 | 28 | 29 | 30 |
| 31 | 1 | 2 | 3 | 4 | 5 | 6 |
Повышенное внутричерепное давление у грудничков — симптомы, признаки, лечение
Постоянное беспокойство грудных детей и частый плач многие расценивают как особенности, характерные для младенческого возраста. На самом деле, это не вполне нормально и может свидетельствовать о наличии нарушений у ребёнка, например о внутричерепном давлении, превышающем норму.
На самом деле, это не вполне нормально и может свидетельствовать о наличии нарушений у ребёнка, например о внутричерепном давлении, превышающем норму.
Повышенное внутричерепное давление: что это такое?
Головной мозг человека любого возраста, в том числе и младенца, омывается ликвором — спинномозговой жидкостью.
Движение ликвора происходят по особым полостям, он постоянно образуется и всасывается в кровь обратно.
Но иногда у малышей этот цикл нарушается — возникают проблемы с образованием жидкости или её поглощением, внутричерепное давление повышается из-за избыточного накопления ликвора в полости черепа.
Периодическое повышения давления внутри черепа не опасно для ребёнка — оно может возникать при дефекации, сильном плаче или других состояниях напряжения. Однако, постоянно зашкаливающее внутричерепное давление говорит о серьёзной патологии.
Чаще всего нарушение возникает у детей, переживших тяжёлый процесс появления на свет, сопровождающийся нехваткой кислорода, удушением пуповиной. Факторы риска также — тяжёлая беременность у матери, приём ею запрещенных препаратов, стремительное старение и отслойка плаценты, сильные токсикозы.
Как проявляется внутричерепное давление?
Само по себе внутричерепное давление существует у любого индивидуума и не несет вреда. У грудничков оно тоже есть и в норме составляет: у новорожденных — 1,5-6 мм. вд. ст., у деток после года — 3-7 мм. водного столба. Однако превышение этих показателей у ребенка может свидетельствовать в пользу внутричерепной гипертензии, которая не является отдельным патологическим явлениям, а представляет собой один из симптомов того или иного заболевания.
Послужить причиной повышенного внутричерепного давления могут:- Гипоксические состояния во время вынашивания женщиной ребенка либо в процессе родов;
- Осложнения при родах в виде отслойки плаценты,их длительности, в обвитии пуповиной шейки младенца;
- Врожденные отклонения в структуре головного мозга;
- Перенесенные инфекционные заболевания у матери в период беременности;
- Воспаление мозговых оболочек или опухолевидные образования в головном мозге;
- Гидроцефалия;
- Травмы черепа.

В пользу повышенного внутричерепного давления у малыша будут говорить следующие признаки:
- Чрезмерное возбуждение в поведении или вялость;
- Заметное косоглазие;
- Если зарастание родничка происходит крайне медленно или он сильно выпирает;
- Непропорциональный рост черепа малыша по сравнению с туловищем;
- Тремор конечностей и тела;
- Выраженность вен в височной области и на переносице, последняя — широкая;
- Частный наклон головы ребенка назад и закатывание глаз;
- Капризы при смене погоды.
Симптомы повышенного внутричерепного давления
Заподозрить повышенное ВЧД у ребёнка можно по следующим симптомам:- плохой, прерывистый сон;
- плаксивость и нервозность;
- плохой аппетит, постоянные срыгивания;
- частые набухания родничка;
- дрожь в конечностях.
Эти проявления не являются нормальными у маленького ребёнка и требуют незамедлительного обращения к специалисту.
Стоит заметить, что ВЧД у грудничков — это не отдельная самостоятельная болезнь, а серьёзный симптом других заболеваний, таких как гидроцефалия, менингит, различные мозговые опухоли. Давление в полости черепа также может проявляться после травм, нейрохирургических вмешательств или свидетельствовать о тяжёлых нарушениях в обмене веществ ребёнка.
Проверка ВЧД
Чтобы выяснить наличие повышенного давления у ребенка специалисты используют УЗИ, которое проводят в динамике: можно выявить размеры желудочков головного мозга
Помимо УЗИ, установить повышенное внутричерепное давление можно при помощи спинномозговой пункции.
В ходе нее в спинномозговой канал вводиться специальная игла с присоединенной трубочкой, которая поставляет полученный ликвор в колбу. Она имеет деления и по мере ее заполнения, с помощью них можно судить о давлении.
Процедура неприятна и может быть опасна, поэтому ее применяют строго по медицинской необходимости.
Используются результаты, полученные в ходе компьютерной, а также ядерно-магнитно-резонансной томографии.
Наиболее старым и верным методом изучения внутричерепного давления является эхоэнцефалография.
Дискомфорта она ребенку не несет (процедура проходит, когда ребенок спит): на голову малыша надевается шапочка с прорезями для датчиков. Благодаря им на компьютер поступает необходимая информация о состоянии головного мозга в течение не более 15 минут. Единственный минус этой процедуры – голову малыша смазывают гелем для лучшей работы датчиков.
Дать заключение о внутричерепном давлении может офтальмолог. Изучая глазное дно, специалист может судить о венозной пульсации, оценить поля зрения. По результаты его обследования можно говорить о наличии гипертензии либо о ее отсутствии.
Признаки повышенного внутричерепного давления
Существуют признаки со стопроцентной вероятностью указывающие на наличие повышенного внутричерепного давления и у ребёнка. К ним относят, прежде всего, ненормально быстрое увеличение окружности головы. При плановом осмотре в поликлинике врачи всегда это отмечают.
К ним относят, прежде всего, ненормально быстрое увеличение окружности головы. При плановом осмотре в поликлинике врачи всегда это отмечают.
Если родничок постоянно выпуклый, даже в расслабленном состоянии малыша — это также говорит о скоплении мозговой жидкости внутри черепной коробки.
Сюда же относятся такие признаки, как гипертонус мышц, косоглазие, расхождение черепных швов, просвечивание вен сквозь кожу головы и в целом вытянутая, неестественная форма черепа.
Некоторые дети с ВЧД также остро реагируют на перемены погоды, но не всегда такое поведение говорит о нарушениях внутричерепного давления.
Чем опасно ВЧД?
Помимо явного дискомфорта, который приносит повышенное внутричерепное давление ребеночку, эта патология таит другие опасности.
Во-первых, она может быть сигналом наличия у малыша опухоли головного мозга, менингита. У такого ребенка могут быть отклонения в обмене веществ.
Если оставить данное явление (гипертензию) малыша в грудном возрасте без внимания, то в подростковом возрасте его ждет такой диагноз, как ВСД,а также проблемы со зрением, затруднения с концентрацией внимания, ухудшения памяти.
Ребенка будут беспокоить частные головные боли и быстрая утомляемость, головокружения. Такой малыш может отставать в развитии от сверстников.
Самыми опасными последствия повышенного внутричерепного давления в младенчестве может стать ишемия головного мозга, частичный или абсолютный паралич.
Диагностика ВЧД у младенцев
Окончательный и точный диагноз может быть поставлен только специалистом после прохождения процедуры УЗИ мозга — нейроносографии. Применяют также компьютерную томографию с использованием наркоза, так как во время процедуры ребёнок должен быть в состоянии полного покоя. Метод не вполне безопасный и дорогостоящий, его обычно проводят лишь при серьёзных подозрениях на ВЧД.
Эхоэнцефалограмма головного мозга — способ диагностики хотя и безвредный, но недостаточно точный и морально устаревший, однако широко применяется детскими специалистами в России и странах СНГ.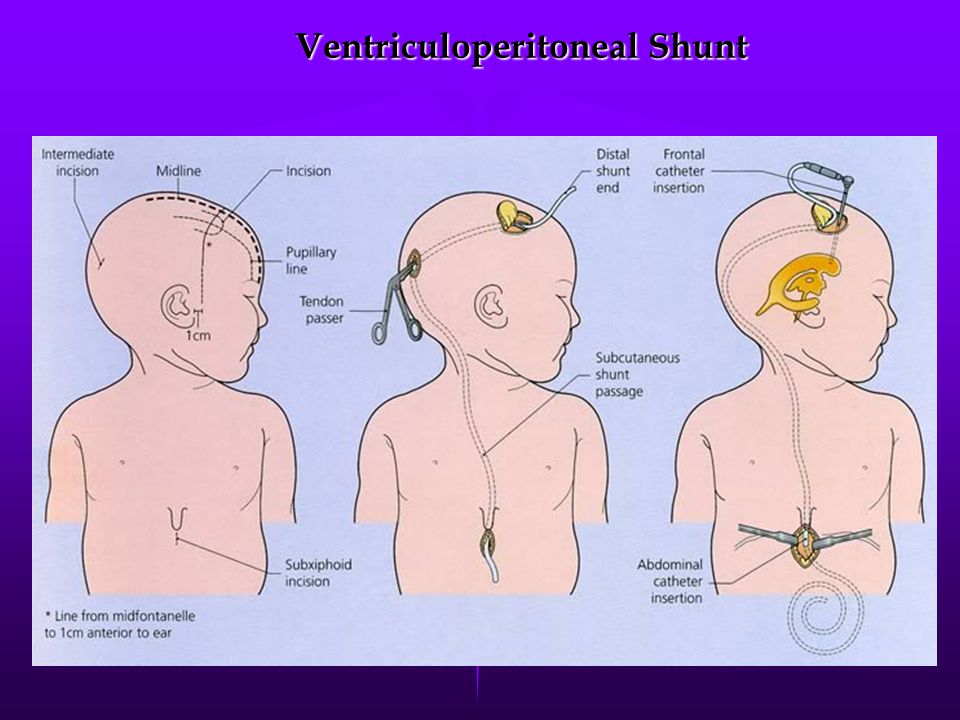
Какое лечение необходимо для грудничков?
Терапия ВЧД у детей направлена прежде всего на устранение первопричины патологии. В зависимости от степени повышения внутричерепного давления назначается безоперационное или оперативное лечение.
При лёгких и средних формах гидроцефалии и других болезнях, способствующих болезненному увеличению головы у ребёнка терапия направлена на уменьшение количества жидкости внутри черепа и нормализацию процесса её выработки и поглощения.
Процедуры и препараты которые может назначить лечащий врач:- Применение мочегонных препаратов, мягко и плавно уменьшающих отёчность мозга.
- Успокоительные средства и препараты, способствующие улучшению кровообращения.
- Сеансы физиотерапии и массажа.
При тяжёлых формах гидроцефалии, сопровождающихся очень сильным ВЧД и заметно увеличенной головой у ребёнка производится хирургическое вмешательство. Его смысл заключается в выведении лишнего ликвора из черепной коробки в другие полости организма. Это происходит методом шунтирования — через установку специальных трубочек и клапанов в череп и другие части организма, чаще в брюшную полость.
Это происходит методом шунтирования — через установку специальных трубочек и клапанов в череп и другие части организма, чаще в брюшную полость.
После перераспределения жидкости и нормализации внутричерепного давления ребёнок быстро идёт на поправку и вскоре будет способен вести обычный образ жизни, присущий его сверстникам. При инфекционных заболеваниях, повлёкших за собой высокое внутричерепное давление, специалисты также назначают курс антибактериальных средств.
Не стоит боятся таких серьёзных методов лечения. Бездействие при ВЧД у малыша гораздо опаснее, потому что нарушение обмена спинномозговой мозговой жидкости чревато серьёзными нарушениями в развитии ребёнка, вплоть до глубокой умственной отсталости.
Доктор Комаровский: советы и рекомендации
Электрофорез при ВЧД
Физиопроцедуры, такие как электрофорез с эуфиллином, помогают решить проблему с внутричерепной гипертензией. Процедуры не длительные: занимают до 15 минут.
Процедуры не длительные: занимают до 15 минут.
Лекарственное вещество при введении в воротниковую область нормализуют питание головного мозга, которому так нужен кислород. Ко всему прочему, действие медикамента направлено на улучшение деятельности кровеносных сосудов, что приводит к нормализации всасывания лимфоидного вещества.
Поделитесь с друзьями
Внутричерепное давление
Внутричерепное давление у ребенка создает воздействие ликвора на внутреннюю поверхность головного и спинного мозга. Ликвор — спинномозговая жидкость, которой заполнена, помимо головного мозга и крови, полость черепа. Внутричерепное давление имеется у всех, точно также как артериальное, а вот его повышение может быть признаком разных нарушений.
Внутричерепное давление у ребенка, а точнее, его повышение, бывает связано с осложнениями беременности и родов: токсикозом у будущей мамы, отслойкой плаценты, затяжными родами, обвитием пуповины. Во всех этих ситуациях снабжение кислородом организма маленького нарушается, и развивается гипоксия. Родившись, он начинает дышать сам, и его организм восстанавливается после проблем, вызванных перебоями. Чаще всего внутричерепное давление у малышей повышается незначительно, и со временем этот показатель приходит в норму.
Во всех этих ситуациях снабжение кислородом организма маленького нарушается, и развивается гипоксия. Родившись, он начинает дышать сам, и его организм восстанавливается после проблем, вызванных перебоями. Чаще всего внутричерепное давление у малышей повышается незначительно, и со временем этот показатель приходит в норму.
В то же время, повышенное внутричерепное давление у ребенка возникает по причине различных тяжелых заболеваний: менингита (воспаления оболочек головного мозга), энцефалита (воспаления головного мозга), опухоли мозга.
Большое скопление жидкости в головном мозге (гидроцефалия) возникает из-за появления механических препятствий для оттока ликвора. Ими могут стать, например, нарушения строения нервной системы.
Определить, не повышены ли у ребенка показатели внутричерепного давления, можно с помощью УЗИ головного мозга (до тех пор, пока у ребенка не закрылся родничок), компьютерной или магнитно-резонансной томографии (МРТ) или эхоэнцефалографии (ЭЭГ). Но эти исследования указывают только на косвенные симптомы, подтверждающие ситуацию повышенного внутричерепного давления. Для точной диагностики используется пункция головного мозга, когда в его желудочки или в спинномозговой канал вводят иглу, чтобы взять образец ткани на анализ.
Но эти исследования указывают только на косвенные симптомы, подтверждающие ситуацию повышенного внутричерепного давления. Для точной диагностики используется пункция головного мозга, когда в его желудочки или в спинномозговой канал вводят иглу, чтобы взять образец ткани на анализ.
В ситуациях, когда внутричерепное давление повышено сильно (к счастью, такие случаи — редкость), у ребенка может быстро расти голова, возникает косоглазие, он начинает отводить глаза вниз (симптом «заходящего солнца»), его родничок выпячивается.
Для коррекции повышенного внутричерепного давления врачи стараются использовать методы естественной реабилитации. Они рекомендуют молодым мамам дольше кормить ребенка грудью, подбирать оптимальный дня него режим сна и прогулок на свежем воздухе. Возможно, доктор посоветует сделать общий массаж, заняться плаванием, провести курс иглотерапии.
Иногда маленьким детям назначают препараты из группы диуретиков (мочегонных), успокоительные и сосудистые средства, которые улучшают кровообращение и питание мозга, витамины.
Гипертензионно-гидроцефальный синдром у детей первого года жизни. Что нужно знать о нем?
Во-первых, необходимо отметить, что истинное повышение внутричерепного давления возникает в результате достаточно серьёзного ряда причин: объёмное образование головного мозга (аневризма сосуда, опухоль и т.д ), воспаление структур головного мозга, повышение продукции ликвора (спиномозговой жидкости), блок оттока ликвора (нарушение строения ликворсодержащих пространств, кровоизлияние в желудочки головного мозга и т.д.).
Во-вторых, любое из этих состояний характеризуется рядом симптомов, сопровождается повышением внутричерепного давления, которое проявляется стойким выраженным беспокойством ребёнка, нарушениями сна, аппетита, рвотой, выбуханием родничков и постепенным расхождением швов между костями черепа, прогрессирующим ростом размеров желудочков головного мозга по данным УЗИ головного мозга (НСГ — нейросонографии).
Если Вы заметили у ребёнка подобные симптомы, необходимо в строгом порядке обратиться к неврологу для исключения серьёзных заболеваний, проявляющихся данной симптоматикой. В то же время, существует ряд симптомов, которые зачастую служат основанием для постановки диагноза: внутричерепная гипертензия. Тем не менее, наличие у ребёнка лишь одного из них ставит диагноз «повышения внутричерепного давления» под сомнение.
В то же время, существует ряд симптомов, которые зачастую служат основанием для постановки диагноза: внутричерепная гипертензия. Тем не менее, наличие у ребёнка лишь одного из них ставит диагноз «повышения внутричерепного давления» под сомнение.
Симптом Греффе (появление полоски белка (склеры) между верхним веком и радужкой глаза) достаточно распространённое явление у детей первых месяцев жизни. Это связано с некоторым несоответствием размеров глазницы и глазного яблока. В процессе роста, объём глазницы увеличивается, глазное яблоко занимает более глубокую позицию, и полоска склеры над радужкой исчезает.
Прирост окружности головы служит для невролога ориентировочным признаком, по которому можно заподозрить внутричерепную гипертензию, при условии наличии других симптомов.
В норме наиболее активно окружность головы (ОГ) увеличивается в первые месяцы жизни: 1 мес. – до 3,5 см; 2 мес. — 2 см и 3 мес. – 2 см. Далее темпы снижаются и прибавка составляет в среднем по 1-1,5 см в месяц до 6 мес. У недоношённых детей эти темпы ещё выше. Представление о том, что прибавка составляет по 1-1,5 см в месяц ошибочно!
У недоношённых детей эти темпы ещё выше. Представление о том, что прибавка составляет по 1-1,5 см в месяц ошибочно!
Не существует и абсолютных норм окружности головы. Правильно отталкиваться от показателей при рождении, ведь если при рождении окружность головы составила 33 или 35 см, а прибавка за 1 месяц – 3 см, то в итоге показатель к 1 мес. будет соответственно – 36 и 38 см, и оба значения являются нормой.
Увеличение размеров ликворсодержащих пространств по данным НСГ — нейросонографии
Превышение размеров на 1-2 мм, без каких-либо иных неврологических симптомов и динамики стоит рассматривать как возможную индивидуальную норму для конкретного ребёнка. Ведь мы не лечим данные УЗИ головного мозга (НСГ – нейросонографии), необходимо смотреть на всю ситуацию в комплексе.
Так же незначительное увеличение размеров вовсе не свидетельствует о повышении внутричерепного давления. Внутричерепное давление достоверно измеряется только при проведении пункции, а расширение ликворсодержащих пространств на нейросонографии (НСГ) говорит лишь об их расширении, а не о повышении внутричерепного давления. Ликвор заполняет расширенные пространства компенсаторно, что обеспечивает постоянство внутричерепного давления и амортизационный эффект.
Ликвор заполняет расширенные пространства компенсаторно, что обеспечивает постоянство внутричерепного давления и амортизационный эффект.
Носко Анастасия Сергеевна, к.м.н., врач-невролог.
Повышенное внутричерепное давление у грудничка: особенности и лечение
Очень часто говорят о том, что груднички постоянно плачут и не спят. Но, так полагают ошибочно, так как без объективной причины ни один малыш не станет нервничать, и капризничать.
Если малыш ведет себя беспокойно, значит его что-то тревожит. Это может быть обусловлено многими причинами, в том числе и повышенным внутричерепным давлением (ВЧД).
Предпосылки возникновения синдрома ВЧД у малышей
Обычно, повышенное внутричерепное давление у грудничков возникает, вследствие гипоксии, которая может возникнуть во время сложных родов, тяжелой беременности или обвития пуповиной. Мозг малыша старается восполнить недостаток кислорода за счет выработки дополнительного ликвара, который начинает оказывать давление на мозг. После рождения малыша все показатели со временем должны прийти в норму, в том числе и внутричерепное давление.
После рождения малыша все показатели со временем должны прийти в норму, в том числе и внутричерепное давление.
Но, у некоторых малышей сохраняется ВЧД, например при гидроцефалии, которая может быть как врожденной, так и приобретенной. Не стоит забывать, что даже врожденную гидроцефалию возможно диагностировать в младенческом возрасте, чтобы как можно раньше начать лечение. В таком случае заболевание не скажется на физическом и психическом развитии младенца.
Основные признаки синдрома ВЧД у грудничков
Как и все заболевания, ВЧД и гидроцефалия у младенцев имеют свои особые признаки. Поскольку у грудничка еще имеется родничок, то при увеличении количества жидкости в черепе, увеличивается и сама голова в размерах, а давление повышается. Детки, старше одного года, родничков уже не имеют, поэтому при повышении внутричерепного давления размеры головы у них остаются прежними.
У грудничков основными симптомами ВЧД будут:
- Быстрый рост головы
- Непропорционально большой лоб
- Набухший большой родничек (в норме он должен выглядеть запавшим)
- Симптом Герфе (белая полоска между верхним веком и радужной оболочкой глаза, когда взгляд устремлен вниз)
- Замедленное физическое развитие
- Вялость, сонливость
- Вес стабилен, не наблюдается прибавки
- Повышенная нервозность
- Плач
Симптомы синдрома ВЧД у детей старше одного года:
- Быстрая утомляемость, слабость
- Головная боль
- Боль за глазницами
- Рвота, тошнота
- Плаксивость, раздражительность, апатия
- Вспышки перед глазами, раздвоение видимой картинки
Причинами приобретенного синдрома ВЧД у детей могут быть как перенесенные инфекционные заболевания такие как энцефалит, так и опухоли головного мозга. Так же, в редких случаях, после хирургических операций в тканях головного мозга могут образовываться спайки, которые тоже влияют на возникновение повышенного внутричерепного давления у детей.
Так же, в редких случаях, после хирургических операций в тканях головного мозга могут образовываться спайки, которые тоже влияют на возникновение повышенного внутричерепного давления у детей.
Постановка диагноза при ВЧД у грудничков
Наиболее достоверный способ постановки диагноза ВЧД у детей – это обследование у врача-невропатолога. Доктор назначит малышу процедуры, которые позволят измерить ребенку внутричерепное давление. Так же грудничку можно провести особую процедуру – нейросонографию, то есть ультразвуковое исследование через родничок. Так же следует не забыть посетить окулиста, который сможет исследовать глазное дно крохи, и на основании этого сказать родителям, есть ли у них серьезный повод для беспокойства. При повышенном внутричерепном давлении диск зрительного нерва приобретает отечный вид, а сетчатка вен расширяется. Еще, доктор может предложить сделать эхоэнцефалограмму головного мозга.
Все эти способы позволят не только измерить внутричерепное давление у ребенка, но и достаточно точно покажут общее состояние головного мозга.
Если же все вышеперечисленные исследования не дали результата, то в этом случае назначают сложнейшие и достаточно опасные процедуры, такие как пункция желудочков головного мозга и пункция спинного мозга, которые помогут выяснить цифровые показатели внутричерепного давления ребенка.
Лечение ВЧД у детей
Первым и самым важным условием лечения повышенного внутричерепного давления у детей будет то, что его может назначить только врач.
Для устранения последствий трудных родов и осложненной беременности необходимо долгое время кормить малыша грудным молоком, строго соблюдать распорядок дня, прогулок, сохранять вокруг ребенка спокойную доброжелательную обстановку и поддерживать тесный психологический контакт.
Для лечения ребенку прописываются медикаментозные препараты для успокоения, улучшения кровообращения, мочегонные средства и витамины. Так же могут быть эффективными физиотерапевтические процедуры, очень полезным будет плаванье.
В случае, когда повышенное внутричерепное давление у малыша является следствием анатомического строения, без хирургического вмешательства не обойтись, для того, чтобы восстановить нормальное функционирование головного мозга.
Прогнозы излечимости повышенного внутричерепного давления
Как правило, большинство малышей к полугоду перестают страдать от повышенного внутричерепного давления. Если же этого не происходит, то такое заболевание называется «минимальная мозговая дисфункция». Это не говорит о критическом состоянии здоровья ребенка, но нужно учитывать, что при неблагоприятных условиях внутричерепное давление у малыша может повыситься, а общее состояние ухудшиться.
Во избежание подобных случаев нужно регулярно проходить курсы лечения с целью профилактики каждую весну и осень, а так же перед поступлением в детский сад и школу. Малыш должен быть огражден от различных нервозных стрессовых ситуаций и обязательно находиться под постоянным наблюдением у врача-невропатолога.
В крайне сложных случаях врач может предложить операцию, как выход из сложившейся ситуации. Как правило, после оттока лишней жидкости из черепной коробки, малыши хорошо восстанавливаются и развиваются наравне со своими здоровыми сверстниками.
Но родителям стоит помнить, что ребенок с повышенным внутричерепным давлением быстрее возбуждается, и так же быстро утомляется. Поэтому нужно относиться к своему ребенку с особым пониманием и заботой. Он не станет умственно отсталым вследствие своего заболевания, а в некоторых случаях заболевание может стать толчком к развитию памяти и музыкальности.
Похожие материалы
Как определить внутричерепное давление у ребенка?
В первые месяцы жизни ребенка у него могут определить как повышенное, так и низкое внутричерепное давление. Однако это не всегда означает наличие болезни. В большинстве случаев такие перепады являются признаком роста, поэтому не должны становиться поводом для паники. Когда повышенное внутричерепное давление — естественное явление, а когда требуется срочное медицинское вмешательство, расскажем сегодня.
Повышенное внутричерепное давление у грудничка: основные причины
Диагноз «ПВЧД» приходилось слышать многим родителям. Врачи ставят его почти каждому десятому ребенку на первом году жизни. А вот зарубежные медики утверждают, что такое состояние случается гораздо реже. Так кто же все таки прав? Давайте разбираться.
Врачи ставят его почти каждому десятому ребенку на первом году жизни. А вот зарубежные медики утверждают, что такое состояние случается гораздо реже. Так кто же все таки прав? Давайте разбираться.
В головном мозге происходит постоянное образование ликвора — жидкости, которая после омывания его отделов (желудочков, полостей, а также сосудов) попадает в отделы спинного мозга. При наличии сбоя в процессе отток ликвора нарушается, и он скапливается в отделах головного мозга, поднимая внутричерепное давление. Характерными признаками его повышения становятся: монотонный плач малыша, регулярные и обильные срыгивания, трудности с засыпанием и пробуждением. Кроме того, в подобном состоянии ребенок чувствует тошноту, а также головную боль. Правда, маме сказать об этом пока не в состоянии.
Повышение внутричерепного давления не всегда является признаком недуга. В большинстве случаев это связано с физиологической незрелостью детского организма, который недостаточно быстро приспосабливается к внешним изменениям. Спровоцировать скачок у грудничка способно все что угодно — повышение давления в атмосфере, нарушение режима, изменения в рационе, кишечные колики. По мере исчезновения провоцирующего фактора внутричерепное давление по большей части случаев возвращается к нормальным показателям без всякого медицинского вмешательства.
Однако в редких случаях повышенное давление внутри черепной коробки все-таки считается признаком болезни или следствием осложнений в процессе протекания беременности и непосредственно рождения ребенка. В таком случае причиной подобного состояния становятся разные факторы, в частности, повышение кровяного давления. Это способно спровоцировать те же последствия, что и физиологическая незрелость детского организма, то есть постепенное скопление ликвора в отделах мозга. А дальше по той же схеме — накопление лишнего ликвора создает тесноту в области черепной коробки, и, соответственно, поднимается внутричерепное давление.
Характерными признаками этого состояния являются:
- регулярные боли в голове;
- приступы тошноты, сопровождающиеся рвотой;
- появление судорог;
- выбухание родничков;
- превышение показателей размеров головы по сравнению с нормальными.
Низкое внутричерепное давление у малыша: характерные симптомы
Уменьшение внутричерепного давления у грудного ребенка наблюдается реже, чем повышение. Основными симптомами подобного состояния становятся, как и при ПВЧД, частые срыгивания, появление судорог, а также монотонный плач малыша. Чрезмерная возбудимость и непродолжительный сон сменяются сонливостью и состоянием вялости. Ребенок может спать около пяти часов, потом проснуться от приступа тошноты, после чего снова долго спать.
В случае появления подобных симптомов следует без промедления обратиться к специалисту. Вполне возможно, что в этой ситуации мозговая жидкость не скапливается, а напротив, в недопустимых пределах вытекает из отделов головного мозга. Обычно такое состояние само по себе не развивается, а становится следствием серьезных повреждений головы.
Как не пропустить опасные проявления болезни у ребенка?
Ставя в карте диагноз «повышенное внутричерепное давление», врач-педиатр дает знать другим специалистам — неврологу, окулисту, эндокринологу, что развитию этого ребенка нужно уделять особенное внимание. К счастью, опасные симптомы болезни — довольно редкое явление, а если они и появляются, то по большей части на первом месяце жизни ребенка. Если процесс вынашивания малыша и роды проходили с определенными осложнениями, тревожные симптомы появятся еще раньше.
Гипоксия, то есть кислородное голодание, асфиксия, представляющая собой удушье в результате обвития пуповины либо заглатывания околоплодных вод, гематомы вследствие травмы головы и отеки, спровоцированные инфекцией, способны очень быстро привести к возникновению гидроцефалии. Второе название — водянка головного мозга. Недуг характеризуется чрезмерным скоплением жидкости в отделах головного мозга. В этом случае необходимо серьезное лечение.
После достижения ребенком двух-трехмесячного возраста вероятность развития опасной болезни существенно снижается, однако совсем не исключается. По этой причине в случае обнаружения слишком быстрого увеличения размеров окружности головы педиатр назначает дополнительное обследование.
Могут заметить тревожные признаки болезни и остальные специалисты. Так, например, окулист в процессе изучения глазного дна в состоянии заметить отек в области диска зрительного нерва, препятствующий свободной циркуляции мозговой жидкости. А невролога обязательно насторожит набухание родничка в состоянии покоя или недостаточно быстрое его зарастание. Важны в этом деле и особенности срыгиваний. В норме ребенок может срыгивать один раз сразу после кормления. Объем свернувшегося молока должен составлять не более двух столовых ложек. Когда грудничок срыгивает неоднократно, и объем свернувшегося молока превышает норму, с визитом к врачу лучше не затягивать.
Прежде всего следует посетить педиатра и гастроэнтеролога, чтобы исключить патологию в функциях системы пищеварения. После этого идти к другому специалисту — неврологу для дополнительного обследования.
Лечение внутричерепного давления
В случае продолжительного повышения ВЧД врач назначает медикаментозное лечение, включающее прием:
- мочегонных лекарств, помогающих улучшить отток жидкости и снизить давление;
- препаратов, улучшающих мозговое кровообращение;
- витаминно-минеральных препаратов.
Имеются и немедикаментозные методы снижения ВЧД, которые могут применяться для лечения детей, достигших трехнедельного возраста. Сюда входят массаж, процедуры физиотерапии.
И самое главное, о чем должны помнить родители, это то, что дети, имеющие неврологические расстройства, требуют неукоснительного соблюдения установленного режима, а также любви и заботы. В случае обнаружения тревожных симптомов не откладывайте консультацию невролога. Своевременно начатое лечение поможет избежать опасных последствий. Любое заболевание отступит, если отнестись к его лечению ответственно.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.Использованы фотоматериалы Shutterstock
Повышенное внутричерепное давление (ВЧД): симптомы, причины и лечение
Повышенное внутричерепное давление — это медицинский термин, обозначающий повышение давления внутри черепа человека. Это давление может повлиять на мозг, если врачи его не лечат.
Внезапное повышение давления внутри черепа человека требует неотложной медицинской помощи. При отсутствии лечения повышение внутричерепного давления (ВЧД) может привести к травме головного мозга, судорогам, коме, инсульту или смерти.
При своевременном лечении люди с повышенным ВЧД могут полностью выздороветь.
В этой статье мы рассмотрим симптомы, причины и методы лечения повышенного ВЧД.
Симптомы повышенного ВЧД могут различаться в зависимости от возраста человека.
Младенцы с повышенным ВЧД могут иметь симптомы, отличные от симптомов этого заболевания у детей старшего возраста или взрослых, как описано ниже.
Симптомы у взрослых
Поделиться на Pinterest Симптомы повышенного ВЧД могут включать головную боль, сонливость и нечеткость зрения.Симптомы повышенного ВЧД у взрослых включают:
- зрачки, которые не реагируют на свет обычным образом
- головная боль
- изменения поведения
- снижение бдительности
- сонливость
- мышечная слабость
- затруднения речи или движения
- рвота
- затуманенное зрение
- спутанность сознания
По мере прогрессирования повышенного ВЧД человек может потерять сознание и впасть в кому.Высокий ВЧД может вызвать повреждение головного мозга, если человек не получит неотложной помощи.
Симптомы у младенцев
Младенцы с повышенным ВЧД могут демонстрировать некоторые из тех же симптомов, что и взрослые. Кроме того, это может повлиять на форму их головы.
У младенцев все еще есть мягкие пластинки в черепе, которые соединяются вместе волокнистой тканью, называемой черепными швами. Повышенное ВЧД может привести к разделению швов черепа и разъединению мягких пластин.
Повышенное ВЧД у младенцев также может вызывать выпячивание родничка.Родничок — это мягкое место на верхней части черепа.
Ниже приводится список заболеваний и других причин, которые могут привести к повышению ВЧД:
У младенцев высокое ВЧД может быть результатом жестокого обращения с детьми.
Если человек обращается с младенцем или младенцем слишком грубо, у него может развиться черепно-мозговая травма. Это известно как синдром тряски ребенка.
По оценкам одного источника, от 1 000 до 3 000 детей в Соединенных Штатах ежегодно страдают синдромом тряски младенца.Состояние может возникнуть, если взрослый сильно трясет ребенка, чтобы он не плакал.
Любой, кто подозревает, что ребенок подвергается жестокому обращению, может анонимно связаться с Национальной горячей линией по борьбе с жестоким обращением с детьми по телефону 1-800-4-A-CHILD (1-800-422-4453).
Если у человека наблюдаются симптомы повышенного ВЧД, ему следует немедленно обратиться к врачу. Это неотложная медицинская помощь, которая может привести к травме головного мозга, если человек не получит быстрого лечения.
Врач измеряет ВЧД в миллиметрах ртутного столба (мм / рт. Ст.).Нормальный диапазон — менее 20 мм / рт. Когда ВЧД превышает это значение, у человека может наблюдаться повышенное ВЧД.
Чтобы диагностировать повышенное ВЧД, врач может спросить, есть ли у человека:
- получил удар по голове
- предыдущий диагноз опухоли головного мозга
Затем врач может провести следующие анализы:
- неврологическое обследование для проверки чувств, равновесия и психического состояния человека
- спинномозговая пункция, измеряющая давление спинномозговой жидкости
- КТ, которая дает изображения головы и головного мозга
После этих начальных тестов врач может использовать МРТ-сканирование для более детального изучения ткани мозга человека.
Если у человека диагностировано повышенное ВЧД, врач немедленно приступит к снижению давления внутри черепа, чтобы снизить риск повреждения головного мозга. Затем они будут лечить основную причину повышенного давления.
Методы лечения для снижения ВЧД включают:
- дренирование избытка спинномозговой жидкости с помощью шунта для снижения давления на мозг, вызванного гидроцефалией
- лекарства, уменьшающие отек мозга, такие как маннит и гипертонический раствор
- хирургическое вмешательство, меньше обычно, чтобы удалить небольшой участок черепа и снизить давление.
Врач может дать пациенту успокаивающее средство, чтобы уменьшить беспокойство и снизить кровяное давление.Человеку также может потребоваться поддержка дыхания. Врач будет следить за их жизненными показателями на протяжении всего лечения.
В редких случаях врач может ввести человека с высоким ВЧД в медицинскую кому для лечения его состояния.
Осложнения повышенного ВЧД включают:
- повреждение головного мозга
- припадок
- инсульт
- кома
Без надлежащего лечения повышение ВЧД может быть фатальным.
Внезапное повышение ВЧД требует неотложной медицинской помощи и может быть опасным для жизни.Чем раньше человек получит лечение, тем лучше будет его прогноз. Многие люди хорошо поддаются лечению, и человек, у которого было повышенное ВЧД, может полностью выздороветь.
Повышение ВЧД не всегда можно предотвратить, но можно снизить риск некоторых основных состояний, которые могут привести к повышению ВЧД. Мы рассмотрим, как это сделать ниже.
Инсульт
Инсульт может вызвать повышение ВЧД. Человек может снизить риск инсульта следующими способами:
- принятие мер по снижению высокого кровяного давления
- отказ от курения
- контроль уровня сахара в крови
- контроль уровня холестерина
- регулярные физические упражнения
высокое кровяное давление
Высокое кровяное давление может вызвать повышение ВЧД.Человек может поддерживать здоровое артериальное давление за счет:
- похудения при избыточном весе или поддержания здорового веса
- отказа от лекарств, повышающих артериальное давление
- здорового сбалансированного питания
- сокращения потребления соли
- регулярных тренировок
головы травма
Травма головы может вызвать повышение ВЧД. Вот несколько примеров того, как человек может снизить риск травмы головы:
- Избегать экстремальных видов спорта или опасных занятий
- всегда носить шлем для таких занятий, как езда на велосипеде
- всегда пристегиваться ремнем безопасности в автомобиле
Повышенное ВЧД — это когда давление внутри черепа человека увеличивается.Когда это происходит внезапно, требуется неотложная медицинская помощь. Самая частая причина высокого ВЧД — удар по голове.
Основными симптомами являются головная боль, спутанность сознания, снижение внимания и тошнота. Зрачки человека могут не реагировать на свет обычным образом.
Человеку с повышенным ВЧД может потребоваться срочное лечение. Непосредственная цель лечения — снизить давление на ткани головного мозга, что помогает снизить риск повреждения головного мозга.
Без надлежащего лечения это состояние может привести к судорогам, коме, инсульту или повреждению головного мозга.В тяжелых случаях повышение ВЧД может привести к летальному исходу. Быстрое лечение может улучшить внешний вид человека. Возможно полное выздоровление при своевременном лечении.
Повышенное ВЧД не всегда можно предотвратить, но человек может снизить риск возникновения некоторых причин за счет изменения образа жизни.
Повышенное внутричерепное давление (ВЧД): симптомы, причины и лечение
Повышенное внутричерепное давление — это медицинский термин, обозначающий повышение давления внутри черепа человека. Это давление может повлиять на мозг, если врачи его не лечат.
Внезапное повышение давления внутри черепа человека требует неотложной медицинской помощи. При отсутствии лечения повышение внутричерепного давления (ВЧД) может привести к травме головного мозга, судорогам, коме, инсульту или смерти.
При своевременном лечении люди с повышенным ВЧД могут полностью выздороветь.
В этой статье мы рассмотрим симптомы, причины и методы лечения повышенного ВЧД.
Симптомы повышенного ВЧД могут различаться в зависимости от возраста человека.
Младенцы с повышенным ВЧД могут иметь симптомы, отличные от симптомов этого заболевания у детей старшего возраста или взрослых, как описано ниже.
Симптомы у взрослых
Поделиться на Pinterest Симптомы повышенного ВЧД могут включать головную боль, сонливость и нечеткость зрения.Симптомы повышенного ВЧД у взрослых включают:
- зрачки, которые не реагируют на свет обычным образом
- головная боль
- изменения поведения
- снижение бдительности
- сонливость
- мышечная слабость
- затруднения речи или движения
- рвота
- затуманенное зрение
- спутанность сознания
По мере прогрессирования повышенного ВЧД человек может потерять сознание и впасть в кому.Высокий ВЧД может вызвать повреждение головного мозга, если человек не получит неотложной помощи.
Симптомы у младенцев
Младенцы с повышенным ВЧД могут демонстрировать некоторые из тех же симптомов, что и взрослые. Кроме того, это может повлиять на форму их головы.
У младенцев все еще есть мягкие пластинки в черепе, которые соединяются вместе волокнистой тканью, называемой черепными швами. Повышенное ВЧД может привести к разделению швов черепа и разъединению мягких пластин.
Повышенное ВЧД у младенцев также может вызывать выпячивание родничка.Родничок — это мягкое место на верхней части черепа.
Ниже приводится список заболеваний и других причин, которые могут привести к повышению ВЧД:
У младенцев высокое ВЧД может быть результатом жестокого обращения с детьми.
Если человек обращается с младенцем или младенцем слишком грубо, у него может развиться черепно-мозговая травма. Это известно как синдром тряски ребенка.
По оценкам одного источника, от 1 000 до 3 000 детей в Соединенных Штатах ежегодно страдают синдромом тряски младенца.Состояние может возникнуть, если взрослый сильно трясет ребенка, чтобы он не плакал.
Любой, кто подозревает, что ребенок подвергается жестокому обращению, может анонимно связаться с Национальной горячей линией по борьбе с жестоким обращением с детьми по телефону 1-800-4-A-CHILD (1-800-422-4453).
Если у человека наблюдаются симптомы повышенного ВЧД, ему следует немедленно обратиться к врачу. Это неотложная медицинская помощь, которая может привести к травме головного мозга, если человек не получит быстрого лечения.
Врач измеряет ВЧД в миллиметрах ртутного столба (мм / рт. Ст.).Нормальный диапазон — менее 20 мм / рт. Когда ВЧД превышает это значение, у человека может наблюдаться повышенное ВЧД.
Чтобы диагностировать повышенное ВЧД, врач может спросить, есть ли у человека:
- получил удар по голове
- предыдущий диагноз опухоли головного мозга
Затем врач может провести следующие анализы:
- неврологическое обследование для проверки чувств, равновесия и психического состояния человека
- спинномозговая пункция, измеряющая давление спинномозговой жидкости
- КТ, которая дает изображения головы и головного мозга
После этих начальных тестов врач может использовать МРТ-сканирование для более детального изучения ткани мозга человека.
Если у человека диагностировано повышенное ВЧД, врач немедленно приступит к снижению давления внутри черепа, чтобы снизить риск повреждения головного мозга. Затем они будут лечить основную причину повышенного давления.
Методы лечения для снижения ВЧД включают:
- дренирование избытка спинномозговой жидкости с помощью шунта для снижения давления на мозг, вызванного гидроцефалией
- лекарства, уменьшающие отек мозга, такие как маннит и гипертонический раствор
- хирургическое вмешательство, меньше обычно, чтобы удалить небольшой участок черепа и снизить давление.
Врач может дать пациенту успокаивающее средство, чтобы уменьшить беспокойство и снизить кровяное давление.Человеку также может потребоваться поддержка дыхания. Врач будет следить за их жизненными показателями на протяжении всего лечения.
В редких случаях врач может ввести человека с высоким ВЧД в медицинскую кому для лечения его состояния.
Осложнения повышенного ВЧД включают:
- повреждение головного мозга
- припадок
- инсульт
- кома
Без надлежащего лечения повышение ВЧД может быть фатальным.
Внезапное повышение ВЧД требует неотложной медицинской помощи и может быть опасным для жизни.Чем раньше человек получит лечение, тем лучше будет его прогноз. Многие люди хорошо поддаются лечению, и человек, у которого было повышенное ВЧД, может полностью выздороветь.
Повышение ВЧД не всегда можно предотвратить, но можно снизить риск некоторых основных состояний, которые могут привести к повышению ВЧД. Мы рассмотрим, как это сделать ниже.
Инсульт
Инсульт может вызвать повышение ВЧД. Человек может снизить риск инсульта следующими способами:
- принятие мер по снижению высокого кровяного давления
- отказ от курения
- контроль уровня сахара в крови
- контроль уровня холестерина
- регулярные физические упражнения
высокое кровяное давление
Высокое кровяное давление может вызвать повышение ВЧД.Человек может поддерживать здоровое артериальное давление за счет:
- похудения при избыточном весе или поддержания здорового веса
- отказа от лекарств, повышающих артериальное давление
- здорового сбалансированного питания
- сокращения потребления соли
- регулярных тренировок
головы травма
Травма головы может вызвать повышение ВЧД. Вот несколько примеров того, как человек может снизить риск травмы головы:
- Избегать экстремальных видов спорта или опасных занятий
- всегда носить шлем для таких занятий, как езда на велосипеде
- всегда пристегиваться ремнем безопасности в автомобиле
Повышенное ВЧД — это когда давление внутри черепа человека увеличивается.Когда это происходит внезапно, требуется неотложная медицинская помощь. Самая частая причина высокого ВЧД — удар по голове.
Основными симптомами являются головная боль, спутанность сознания, снижение внимания и тошнота. Зрачки человека могут не реагировать на свет обычным образом.
Человеку с повышенным ВЧД может потребоваться срочное лечение. Непосредственная цель лечения — снизить давление на ткани головного мозга, что помогает снизить риск повреждения головного мозга.
Без надлежащего лечения это состояние может привести к судорогам, коме, инсульту или повреждению головного мозга.В тяжелых случаях повышение ВЧД может привести к летальному исходу. Быстрое лечение может улучшить внешний вид человека. Возможно полное выздоровление при своевременном лечении.
Повышенное ВЧД не всегда можно предотвратить, но человек может снизить риск возникновения некоторых причин за счет изменения образа жизни.
Повышенное внутричерепное давление (ВЧД): симптомы, причины и лечение
Повышенное внутричерепное давление — это медицинский термин, обозначающий повышение давления внутри черепа человека. Это давление может повлиять на мозг, если врачи его не лечат.
Внезапное повышение давления внутри черепа человека требует неотложной медицинской помощи. При отсутствии лечения повышение внутричерепного давления (ВЧД) может привести к травме головного мозга, судорогам, коме, инсульту или смерти.
При своевременном лечении люди с повышенным ВЧД могут полностью выздороветь.
В этой статье мы рассмотрим симптомы, причины и методы лечения повышенного ВЧД.
Симптомы повышенного ВЧД могут различаться в зависимости от возраста человека.
Младенцы с повышенным ВЧД могут иметь симптомы, отличные от симптомов этого заболевания у детей старшего возраста или взрослых, как описано ниже.
Симптомы у взрослых
Поделиться на Pinterest Симптомы повышенного ВЧД могут включать головную боль, сонливость и нечеткость зрения.Симптомы повышенного ВЧД у взрослых включают:
- зрачки, которые не реагируют на свет обычным образом
- головная боль
- изменения поведения
- снижение бдительности
- сонливость
- мышечная слабость
- затруднения речи или движения
- рвота
- затуманенное зрение
- спутанность сознания
По мере прогрессирования повышенного ВЧД человек может потерять сознание и впасть в кому.Высокий ВЧД может вызвать повреждение головного мозга, если человек не получит неотложной помощи.
Симптомы у младенцев
Младенцы с повышенным ВЧД могут демонстрировать некоторые из тех же симптомов, что и взрослые. Кроме того, это может повлиять на форму их головы.
У младенцев все еще есть мягкие пластинки в черепе, которые соединяются вместе волокнистой тканью, называемой черепными швами. Повышенное ВЧД может привести к разделению швов черепа и разъединению мягких пластин.
Повышенное ВЧД у младенцев также может вызывать выпячивание родничка.Родничок — это мягкое место на верхней части черепа.
Ниже приводится список заболеваний и других причин, которые могут привести к повышению ВЧД:
У младенцев высокое ВЧД может быть результатом жестокого обращения с детьми.
Если человек обращается с младенцем или младенцем слишком грубо, у него может развиться черепно-мозговая травма. Это известно как синдром тряски ребенка.
По оценкам одного источника, от 1 000 до 3 000 детей в Соединенных Штатах ежегодно страдают синдромом тряски младенца.Состояние может возникнуть, если взрослый сильно трясет ребенка, чтобы он не плакал.
Любой, кто подозревает, что ребенок подвергается жестокому обращению, может анонимно связаться с Национальной горячей линией по борьбе с жестоким обращением с детьми по телефону 1-800-4-A-CHILD (1-800-422-4453).
Если у человека наблюдаются симптомы повышенного ВЧД, ему следует немедленно обратиться к врачу. Это неотложная медицинская помощь, которая может привести к травме головного мозга, если человек не получит быстрого лечения.
Врач измеряет ВЧД в миллиметрах ртутного столба (мм / рт. Ст.).Нормальный диапазон — менее 20 мм / рт. Когда ВЧД превышает это значение, у человека может наблюдаться повышенное ВЧД.
Чтобы диагностировать повышенное ВЧД, врач может спросить, есть ли у человека:
- получил удар по голове
- предыдущий диагноз опухоли головного мозга
Затем врач может провести следующие анализы:
- неврологическое обследование для проверки чувств, равновесия и психического состояния человека
- спинномозговая пункция, измеряющая давление спинномозговой жидкости
- КТ, которая дает изображения головы и головного мозга
После этих начальных тестов врач может использовать МРТ-сканирование для более детального изучения ткани мозга человека.
Если у человека диагностировано повышенное ВЧД, врач немедленно приступит к снижению давления внутри черепа, чтобы снизить риск повреждения головного мозга. Затем они будут лечить основную причину повышенного давления.
Методы лечения для снижения ВЧД включают:
- дренирование избытка спинномозговой жидкости с помощью шунта для снижения давления на мозг, вызванного гидроцефалией
- лекарства, уменьшающие отек мозга, такие как маннит и гипертонический раствор
- хирургическое вмешательство, меньше обычно, чтобы удалить небольшой участок черепа и снизить давление.
Врач может дать пациенту успокаивающее средство, чтобы уменьшить беспокойство и снизить кровяное давление.Человеку также может потребоваться поддержка дыхания. Врач будет следить за их жизненными показателями на протяжении всего лечения.
В редких случаях врач может ввести человека с высоким ВЧД в медицинскую кому для лечения его состояния.
Осложнения повышенного ВЧД включают:
- повреждение головного мозга
- припадок
- инсульт
- кома
Без надлежащего лечения повышение ВЧД может быть фатальным.
Внезапное повышение ВЧД требует неотложной медицинской помощи и может быть опасным для жизни.Чем раньше человек получит лечение, тем лучше будет его прогноз. Многие люди хорошо поддаются лечению, и человек, у которого было повышенное ВЧД, может полностью выздороветь.
Повышение ВЧД не всегда можно предотвратить, но можно снизить риск некоторых основных состояний, которые могут привести к повышению ВЧД. Мы рассмотрим, как это сделать ниже.
Инсульт
Инсульт может вызвать повышение ВЧД. Человек может снизить риск инсульта следующими способами:
- принятие мер по снижению высокого кровяного давления
- отказ от курения
- контроль уровня сахара в крови
- контроль уровня холестерина
- регулярные физические упражнения
высокое кровяное давление
Высокое кровяное давление может вызвать повышение ВЧД.Человек может поддерживать здоровое артериальное давление за счет:
- похудения при избыточном весе или поддержания здорового веса
- отказа от лекарств, повышающих артериальное давление
- здорового сбалансированного питания
- сокращения потребления соли
- регулярных тренировок
головы травма
Травма головы может вызвать повышение ВЧД. Вот несколько примеров того, как человек может снизить риск травмы головы:
- Избегать экстремальных видов спорта или опасных занятий
- всегда носить шлем для таких занятий, как езда на велосипеде
- всегда пристегиваться ремнем безопасности в автомобиле
Повышенное ВЧД — это когда давление внутри черепа человека увеличивается.Когда это происходит внезапно, требуется неотложная медицинская помощь. Самая частая причина высокого ВЧД — удар по голове.
Основными симптомами являются головная боль, спутанность сознания, снижение внимания и тошнота. Зрачки человека могут не реагировать на свет обычным образом.
Человеку с повышенным ВЧД может потребоваться срочное лечение. Непосредственная цель лечения — снизить давление на ткани головного мозга, что помогает снизить риск повреждения головного мозга.
Без надлежащего лечения это состояние может привести к судорогам, коме, инсульту или повреждению головного мозга.В тяжелых случаях повышение ВЧД может привести к летальному исходу. Быстрое лечение может улучшить внешний вид человека. Возможно полное выздоровление при своевременном лечении.
Повышенное ВЧД не всегда можно предотвратить, но человек может снизить риск возникновения некоторых причин за счет изменения образа жизни.
Повышенное внутричерепное давление (ВЧД): симптомы, причины и лечение
Повышенное внутричерепное давление — это медицинский термин, обозначающий повышение давления внутри черепа человека. Это давление может повлиять на мозг, если врачи его не лечат.
Внезапное повышение давления внутри черепа человека требует неотложной медицинской помощи. При отсутствии лечения повышение внутричерепного давления (ВЧД) может привести к травме головного мозга, судорогам, коме, инсульту или смерти.
При своевременном лечении люди с повышенным ВЧД могут полностью выздороветь.
В этой статье мы рассмотрим симптомы, причины и методы лечения повышенного ВЧД.
Симптомы повышенного ВЧД могут различаться в зависимости от возраста человека.
Младенцы с повышенным ВЧД могут иметь симптомы, отличные от симптомов этого заболевания у детей старшего возраста или взрослых, как описано ниже.
Симптомы у взрослых
Поделиться на Pinterest Симптомы повышенного ВЧД могут включать головную боль, сонливость и нечеткость зрения.Симптомы повышенного ВЧД у взрослых включают:
- зрачки, которые не реагируют на свет обычным образом
- головная боль
- изменения поведения
- снижение бдительности
- сонливость
- мышечная слабость
- затруднения речи или движения
- рвота
- затуманенное зрение
- спутанность сознания
По мере прогрессирования повышенного ВЧД человек может потерять сознание и впасть в кому.Высокий ВЧД может вызвать повреждение головного мозга, если человек не получит неотложной помощи.
Симптомы у младенцев
Младенцы с повышенным ВЧД могут демонстрировать некоторые из тех же симптомов, что и взрослые. Кроме того, это может повлиять на форму их головы.
У младенцев все еще есть мягкие пластинки в черепе, которые соединяются вместе волокнистой тканью, называемой черепными швами. Повышенное ВЧД может привести к разделению швов черепа и разъединению мягких пластин.
Повышенное ВЧД у младенцев также может вызывать выпячивание родничка.Родничок — это мягкое место на верхней части черепа.
Ниже приводится список заболеваний и других причин, которые могут привести к повышению ВЧД:
У младенцев высокое ВЧД может быть результатом жестокого обращения с детьми.
Если человек обращается с младенцем или младенцем слишком грубо, у него может развиться черепно-мозговая травма. Это известно как синдром тряски ребенка.
По оценкам одного источника, от 1 000 до 3 000 детей в Соединенных Штатах ежегодно страдают синдромом тряски младенца.Состояние может возникнуть, если взрослый сильно трясет ребенка, чтобы он не плакал.
Любой, кто подозревает, что ребенок подвергается жестокому обращению, может анонимно связаться с Национальной горячей линией по борьбе с жестоким обращением с детьми по телефону 1-800-4-A-CHILD (1-800-422-4453).
Если у человека наблюдаются симптомы повышенного ВЧД, ему следует немедленно обратиться к врачу. Это неотложная медицинская помощь, которая может привести к травме головного мозга, если человек не получит быстрого лечения.
Врач измеряет ВЧД в миллиметрах ртутного столба (мм / рт. Ст.).Нормальный диапазон — менее 20 мм / рт. Когда ВЧД превышает это значение, у человека может наблюдаться повышенное ВЧД.
Чтобы диагностировать повышенное ВЧД, врач может спросить, есть ли у человека:
- получил удар по голове
- предыдущий диагноз опухоли головного мозга
Затем врач может провести следующие анализы:
- неврологическое обследование для проверки чувств, равновесия и психического состояния человека
- спинномозговая пункция, измеряющая давление спинномозговой жидкости
- КТ, которая дает изображения головы и головного мозга
После этих начальных тестов врач может использовать МРТ-сканирование для более детального изучения ткани мозга человека.
Если у человека диагностировано повышенное ВЧД, врач немедленно приступит к снижению давления внутри черепа, чтобы снизить риск повреждения головного мозга. Затем они будут лечить основную причину повышенного давления.
Методы лечения для снижения ВЧД включают:
- дренирование избытка спинномозговой жидкости с помощью шунта для снижения давления на мозг, вызванного гидроцефалией
- лекарства, уменьшающие отек мозга, такие как маннит и гипертонический раствор
- хирургическое вмешательство, меньше обычно, чтобы удалить небольшой участок черепа и снизить давление.
Врач может дать пациенту успокаивающее средство, чтобы уменьшить беспокойство и снизить кровяное давление.Человеку также может потребоваться поддержка дыхания. Врач будет следить за их жизненными показателями на протяжении всего лечения.
В редких случаях врач может ввести человека с высоким ВЧД в медицинскую кому для лечения его состояния.
Осложнения повышенного ВЧД включают:
- повреждение головного мозга
- припадок
- инсульт
- кома
Без надлежащего лечения повышение ВЧД может быть фатальным.
Внезапное повышение ВЧД требует неотложной медицинской помощи и может быть опасным для жизни.Чем раньше человек получит лечение, тем лучше будет его прогноз. Многие люди хорошо поддаются лечению, и человек, у которого было повышенное ВЧД, может полностью выздороветь.
Повышение ВЧД не всегда можно предотвратить, но можно снизить риск некоторых основных состояний, которые могут привести к повышению ВЧД. Мы рассмотрим, как это сделать ниже.
Инсульт
Инсульт может вызвать повышение ВЧД. Человек может снизить риск инсульта следующими способами:
- принятие мер по снижению высокого кровяного давления
- отказ от курения
- контроль уровня сахара в крови
- контроль уровня холестерина
- регулярные физические упражнения
высокое кровяное давление
Высокое кровяное давление может вызвать повышение ВЧД.Человек может поддерживать здоровое артериальное давление за счет:
- похудения при избыточном весе или поддержания здорового веса
- отказа от лекарств, повышающих артериальное давление
- здорового сбалансированного питания
- сокращения потребления соли
- регулярных тренировок
головы травма
Травма головы может вызвать повышение ВЧД. Вот несколько примеров того, как человек может снизить риск травмы головы:
- Избегать экстремальных видов спорта или опасных занятий
- всегда носить шлем для таких занятий, как езда на велосипеде
- всегда пристегиваться ремнем безопасности в автомобиле
Повышенное ВЧД — это когда давление внутри черепа человека увеличивается.Когда это происходит внезапно, требуется неотложная медицинская помощь. Самая частая причина высокого ВЧД — удар по голове.
Основными симптомами являются головная боль, спутанность сознания, снижение внимания и тошнота. Зрачки человека могут не реагировать на свет обычным образом.
Человеку с повышенным ВЧД может потребоваться срочное лечение. Непосредственная цель лечения — снизить давление на ткани головного мозга, что помогает снизить риск повреждения головного мозга.
Без надлежащего лечения это состояние может привести к судорогам, коме, инсульту или повреждению головного мозга.В тяжелых случаях повышение ВЧД может привести к летальному исходу. Быстрое лечение может улучшить внешний вид человека. Возможно полное выздоровление при своевременном лечении.
Повышенное ВЧД не всегда можно предотвратить, но человек может снизить риск возникновения некоторых причин за счет изменения образа жизни.
Детская идиопатическая внутричерепная гипертензия
Идиопатическая внутричерепная гипертензия — это состояние, характеризующееся аномально повышенным внутричерепным давлением без какой-либо очевидной неврологической или радиологической причины.Хотя эпидемиология, демография и спектр клинических проявлений у детей старшего возраста с ИИГ, как правило, повторяют таковые у взрослых, у детей препубертатного возраста уникальны и, вероятно, представляют отдельную болезнь. В этой статье будут рассмотрены характеристики этого уникального заболевания. Эпидемиология
Идиопатическая внутричерепная гипертензия была первоначально описана у взрослых в 1893 году и обозначена как «серозный менингит», но также называлась «псевдоопухоль головного мозга» и «доброкачественная внутричерепная гипертензия».” 1 Заболеваемость составляет примерно один на 100 000 человек и может встречаться во всех возрастных группах, независимо от пола, а также у пациентов с ожирением и без ожирения. 2 Однако обычно пациентом является женщина детородного возраста с избыточным весом. Наиболее частые симптомы включают головную боль, бинокулярную горизонтальную диплопию с двусторонней шестой
| Рис. 1. Фотография глазного дна, иллюстрирующая отек зрительного нерва с кровоизлияниями в сетчатку у 12-летнего мальчика с ИБГ. |
ИМГ чаще всего встречается у молодых людей и редко у пациентов старше 45 или младше 3 лет. 4 Нет никакой расовой предрасположенности к заболеванию. Никаких генетических причин не описано, хотя сообщалось о семейных случаях.В целом частота ИИГ у детей составляет от 0,5 до 0,9 случая на 100 000 человек. Среди взрослых женщин с избыточным весом сильно предрасположены к заболеванию; Фактически, заболеваемость возрастает до 19,3 на 100 000 у женщин, у которых масса тела на 20 или более процентов превышает их идеальную массу тела. 5 Две трети мужчин и 90 процентов женщин с ИМГ страдают ожирением. 4
Напротив, недавние исследования показали, что это заболевание не имеет таких же демографических характеристик у детей, как у взрослых. Исследование педиатрических пациентов с ИИГ недавно показало, что только 43 процента детей препубертатного возраста по сравнению с 81 процентом детей в возрасте от 12 до 14 лет и 91 процентом подростков в возрасте от 15 до 17 лет страдали ожирением. 6 В том же исследовании также сообщалось, что только половина детей с ИМГ в возрасте до 12 лет составляли девочки, в то время как женщины составляли 88 процентов пациентов с ИИГ в возрасте от 12 до 14 лет и 100 процентов детей старше 14 лет. Пристрастие к пациентам с избыточным весом, кажется, начинается только после полового созревания, вероятно, в результате гормональных изменений. 7,8 На основании этих выводов выясняется, что в популяции препубертатного возраста предрасположенность к ожирению и женскому полу не применима, и эти факторы риска могут не быть полезными клиническими маркерами.
Патофизиология
Обычно считается, что основная патофизиология, лежащая в основе ИБГ, приводит либо к увеличению продукции спинномозговой жидкости паутинными ворсинками, либо к снижению абсорбции сосудистым сплетением; однако, несмотря на множество различных теорий, точный путь, ведущий к ИИГ, неизвестен. Несколько исследований подтверждают гипотезу об увеличении продукции спинномозговой жидкости как решающей патофизиологической дисфункции при ИБГ. Исследования продемонстрировали снижение концентрации белка в спинномозговой жидкости у взрослых и детей с ИИГ, что свидетельствует об увеличении продукции спинномозговой жидкости. 9,10 Однако другое исследование не подтвердило эту корреляцию между повышенным давлением открытия и концентрацией белка в спинномозговой жидкости. 11 Внутричерепная венозная гипертензия — хорошо известная находка при ИБГ, но неясно, является ли она причиной или результатом повышенного ВЧД. Другая гипотеза постулирует, что ожирение приводит к увеличению грудного давления, что вызывает повышение как внутримозгового венозного давления, так и ВЧД. Предполагается также метаболическая этиология, поскольку известно, что многочисленные гормоны, включая кортизол, гормон щитовидной железы, гормон роста и альдостерон, взаимодействуют с рецепторами, подобными переносчикам в сосудистом сплетении. 12 Еще одна загадка ИБГ связана с желудочком. Несмотря на повышение ВЧД, желудочки при ИБГ не увеличиваются в размерах. 4
Потеря зрения при ИБГ вызвана сдавлением зрительного нерва, поскольку повышенное ВЧД передается по оболочке зрительного нерва. Паралич шестого черепного нерва является результатом передачи повышенного ВЧД на отводящий нерв, когда он проходит через канал Дорелло.
Вторичные причины
Давно известно, что токсичность витамина А вызывает ИИГ.Об этой ассоциации впервые сообщили исследователи, употребляющие печень белого медведя, в которой очень много витамина А. 13 Лекарства, содержащие витамин А, обычно прописывают подросткам от прыщей. Тетрациклиновые антибиотики также часто вызывают ИБГ. 14 Другие препараты, связанные с ИИГ, включают:
• циклоспорин;
• цитарабин;
• налидиксовая кислота;
• литий;
• миноциклин;
• стероиды и отмена стероидов;
• даназол;
• нитрофурантоин;
• амиодарон;
• заместительная терапия щитовидной железы;
• гормон роста человека;
• лейпрорелин ацетат;
• десмопрессин;
• оральные контрацептивы; и
• полностью транс-ретиноевая кислота. 3,4
Известно также, что некоторые заболевания повышают риск ИИГ. Несколько исследований продемонстрировали связь между многими типами анемии и ИИГ. 3 Пациенты с серповидно-клеточной анемией также имеют повышенный риск ИБГ. 16,17 Распространенность ИИГ при синдроме Дауна составляет 3,4 процента, что намного выше, чем в общей детской популяции. 15 Синдром Тернера также связан с повышенным риском ИИГ, независимо от того, нужен ли гормон роста или нет. 18,19
Клиническая картина
Клиническая картина ИБГ у детей аналогична таковой у взрослых. Головная боль является наиболее частым симптомом и присутствует примерно у 90 процентов пациентов. 20 Не существует модели головной боли, специфичной для ИИГ. ИИГ может также протекать без симптомов после обнаружения приподнятых или явно отечных зрительных нервов при обычном осмотре зрения. Прочее
| Рисунок 2.Поле зрения Хамфри показывает увеличение обоих слепых пятен у ребенка с отеком диска зрительного нерва из IIH. |
Обследование и диагностика
Тщательный сбор анамнеза — первый шаг в правильном обследовании при подозрении на ИИГ; он должен быть сосредоточен на выявлении факторов риска и симптомов, связанных с повышенным ВЧД. Офтальмолог, проводящий оценку, должен задавать прямые вопросы, в частности, относительно нечеткого зрения, преходящего затемнения зрения, бинокулярной горизонтальной диплопии и пульсирующего шума в ушах.Полный список лекарств должен дополнять вопросы для проверки основного генетического заболевания, эндокринных состояний или анемии в анамнезе. Также может быть полезен анамнез питания, особенно у подростков, ожирение которых может способствовать их состоянию.
Нейроофтальмологическое обследование должно включать оценку остроты зрения, оценку зрачков на предмет относительного афферентного дефекта, цветовое зрение, экстраокулярную моторику, исследование с помощью щелевой лампы, исследование расширенного глазного дна и поля зрения. Допускаются либо автоматизированные поля зрения, либо поля зрения Гольдмана; однако многие дети младшего возраста не смогут участвовать.Для таких пациентов поля конфронтации должны быть задокументированы, если это возможно. Нормативные значения толщины слоя перипапиллярных нервных волокон у детей в настоящее время отсутствуют; однако необходимо получить ОКТ-изображение для документирования базовой толщины и оценки улучшения с течением времени. Если есть какие-либо сомнения относительно наличия у пациента отека зрительного нерва, следует провести ультразвуковое исследование B-сканирования для выявления друзов головки зрительного нерва, что является частой причиной неправильного диагноза.
Нейровизуализация, чтобы исключить внутричерепное образование, должна быть получена перед люмбальной пункцией, чтобы избежать возможности грыжи головного мозга.Изучение выбора — МРТ головного мозга и орбит с контрастом и без него. У взрослых также следует провести магнитно-резонансную венографию, чтобы исключить тромбоз дурального синуса; Однако это редкая причина повышенного ВЧД у детей, и его полезность может быть ограничена для пациентов без смягчающих клинических обстоятельств. Результаты МРТ, связанные с повышенным ВЧД, включают выступание головки зрительного нерва в глазное яблоко, усиление головки зрительного нерва, извилистость интраорбитального зрительного нерва, увеличение периоптической спинномозговой жидкости, уплощение задней склеры, пустое турецкое седло, опускание миндалин мозжечка, менингоцеле и расширение пещеры Меккеля. 3
Для выявления анемии необходимо сделать общий анализ крови. После нейровизуализации следует провести люмбальную пункцию с измерением давления открытия. Компоненты спинномозговой жидкости должны быть нормальными, за исключением других причин повышенного ВЧД, таких как менингит. Давление открытия должно быть высоким, чтобы поставить диагноз ВЧД, но это определение требует особого внимания к детям. Недавно в исследовании было установлено, что нормальное давление открытия у детей составляет 19,6 см х 30, с нижним и верхним пределом нормы равным 10.5 см х30 и 28 см х30 соответственно. 23 Последние обновления модифицированных критериев Денди отражают эти параметры. 24 Исследование также показало, что у детей, получавших сильную седацию, давление открытия в среднем было выше на 3 см 30 мин. Поскольку многим детям требуется седация для выполнения люмбальной пункции, это открытие должно побудить клинициста с осторожностью интерпретировать давление открытия, если ребенок был под седативным действием. Врач, производящий седативный эффект, должен стремиться обеспечить минимальное количество необходимого анестетика, а общая клиническая картина должна соответствовать давлению открытия перед началом лечения.
Лечение
Перед началом лечения следует по возможности отменить прием лекарств, которые вызывают ИБГ. Кроме того, при ожирении пациента и родителей следует проинформировать о том, что потеря веса примерно на 10 процентов от веса тела дает значительную пользу пациентам с ИИГ. 25 Медикаментозное лечение обычно направлено на снижение выработки спинномозговой жидкости путем воздействия на карбоангидразу, которая имеет решающее значение для ее выработки сосудистым сплетением.Ацетазоламид является наиболее часто используемым препаратом первой линии, который, как было показано, превосходит плацебо и улучшает дефекты поля зрения при ИИГ. 26 Общие побочные эффекты включают желудочно-кишечные расстройства, парастезии, недомогание, нефролитиаз и изменение вкуса газированных напитков. 3 Топирамат является противоэпилептическим средством, которое также ингибирует карбоангидразу и может использоваться в качестве основного или дополнительного лечения ИБГ. Недавнее исследование, в котором напрямую сравнивали ацетазоламид и топирамат, показало примерно одинаковую эффективность. 27 Топирамат также способствует снижению веса, что может помочь подросткам с ожирением. 28 Фуросемид также можно использовать для лечения ИБГ, но он может обеспечить лишь умеренное снижение ВЧД.
Если лечение не дает результатов, следует рассмотреть возможность хирургического лечения для снижения ВЧД. Наиболее часто выполняемая процедура — это установка вентрикулоперитонеального или пояснично-перитонеального шунта. Эти процедуры позволяют добиться немедленного снижения ВЧД, что может потребоваться при серьезной потере поля зрения. 3 Фенестрация оболочки зрительного нерва также является жизнеспособным вариантом хирургического лечения ИБГ, хотя не было показано, что она лучше или хуже, чем установка шунта. 29 Пациентам с сильными головными болями может быть больше польза от установки шунта, в то время как пациенты, которые в остальном не подходят для хирургического вмешательства, могут быть хорошими кандидатами на фенестрацию оболочки зрительного нерва, которая является менее инвазивной. Недавно в качестве лечения ИБГ было предложено стентирование поперечного венозного синуса с целью увеличения венозного оттока.Сообщалось об этой процедуре у детей, но долгосрочная безопасность еще не установлена. 30
В целом результаты лечения ИИГ у детей благоприятны, при этом состояние большинства детей улучшается только при медикаментозном лечении. В одном исследовании сообщалось о визуальных результатах 68 детей с ИБГ и было установлено, что большинство из тех, у кого была острота зрения или дефекты поля зрения, почти полностью выздоровели. 31
Педиатрическая ИИГ у детей младшего возраста представляет собой уникальную сущность и не обязательно связана с женским полом или ожирением.Дети старшего возраста и подростки, страдающие этим заболеванием, обычно имеют демографические характеристики, аналогичные взрослым. Нормальные параметры ВЧД у детей отличаются, и давление открытия может считаться нормальным, если оно не превышает 28 см х 30. Лечащий врач должен знать, что седация может значительно повысить ВЧД и привести к ложноположительному высокому давлению открытия. Слегка повышенное давление открытия следует лечить только в том случае, если это имеет смысл как часть полной клинической картины ребенка. Результаты обычно положительные, и болезнь можно лечить медикаментозно или хирургически.ОБЗОР
Доктор Фекаротта занимается частной практикой.
1. Квинке Х. Убер-серозный менингит и verewandte zustande. Deutsche Zeitschrift fur Nervenheilkunde 1897; 9: 149-168.
2. Дуркан Ф., Корбетт Дж., Уолл М. Заболеваемость псевдоопухоли головного мозга: популяционные исследования в Айове и Луизиане. Arch Neurol 1988; 45: 875-7.
3. Hartmann, AJ, Peragallo, JH. Детская идиопатическая внутричерепная гипертензия. J Pediatr Neurol DOI: 10.1055 / s-0036-1593848.
4.Mercille G, Ospina LH. Детская идиопатическая внутричерепная гипертензия: обзор. Ped Review 2007; 28: e77-86.
5. Фридман Д.И. Псевдоопухоль мозга. Neurol Clin North Am 2004; 22: 99-131.
6. Бальцер Л.Дж., Лю Г.Т., Форман С. и др. Идиопатическая внутричерепная гипертензия: соотношение возраста и ожирения у детей. Неврология 1999; 52: 4: 870-872.
7. Cinciripinni GS, Donahue S, Borchert MS. Идиопатическая внутричерепная гипертензия у детей препубертатного возраста: характеристика, лечение, исходы.Am J Ophthalmol 1999; 127: 178-82.
8. Филипс PH, Repka MX, Lambert SR. Псевдоопухоль головного мозга у детей. J AAPOS 1998; 2: 33-38.
9. Чандра В., Беллур С.Н., Андерсон Р.Дж. Низкая концентрация белка в спинномозговой жидкости при идиопатическом псевдоопухоле мозга. Энн Нейрол 1986; 19: 1: 80-82.
10. Маргета М.А., Бакли Е.Г., Эль-Дайри М.А. Низкий белок спинномозговой жидкости у детей препубертатного возраста с идиопатической внутричерепной гипертензией. J AAPOS 2015; 19: 2: 135-139.
11. Джонстон П.К., Корбетт Дж. Дж., Макснер К.Э. Белок спинномозговой жидкости и давление открытия при идиопатической внутричерепной гипертензии (псевдоопухоль головного мозга).Неврология 1991; 41: 7: 1040-1042.
12. Шелдон, Калифорния, Квон Ю.Дж., Лю Г.Т., Маккормак, С.Е. Интегрированный механизм педиатрического синдрома псевдоопухоли головного мозга: данные о биоэнергетической и гормональной регуляции динамики спинномозговой жидкости. Педиатр Res 2015; 77: 2: 282-289.
13. Родаль К., Мур Т. Содержание витамина А и токсичность печени белого медведя и тюленя. Biochem J 1943; 37: 2: 166-168.
14. Lee AG. Псевдоопухоль головного мозга после лечения акне тетрациклином и изотретиноином. Кутис 1995; 55: 3: 165-168.
15. Эсмаили Н., Брэдфилд Ю.С. Псевдоопухоль головного мозга у детей с синдромом Дауна. Офтальмология 2007; 114: 9: 1773-1778.
16. Сегал С., Дисепола М. Идиопатическая внутричерепная гипертензия и серповидно-клеточная анемия: два сообщения о случаях. Кан Дж. Офтальмол 2005; 40: 6: 764-767.
17. Генри М., Дрисколл М.С., Миллер М., Чанг Т., Минити С.П. Псевдоопухоль головного мозга у детей с серповидно-клеточной анемией: серия случаев. Педиатрия 2004; 113: e265-e269.
18. Бала П., Маккирнан Дж., Гардинер К., О’Коннор Дж., Мюррей А.Синдром Тернера и доброкачественная внутричерепная гипертензия с лечением гормоном роста или без него. J Pediatr Endocrinol Metab 2004; 17: 9: 1243-1244.
19. Sybert VP, Bird TD, Salk DJ. Псевдоопухоль головного мозга и синдром Тернера. J. Neurol Neurosurg Psychiatry 1985; 48: 2: 164-166.
20. Уолл М. Профиль головной боли при идиопатической внутричерепной гипертензии. Цефалгия 1990; 10: 331-5.
21. Rogers DL. Обзор детской внутричерепной гипертензии. Детские клиники. Июнь 2014 г .; 61: 3: 579-590.
22.Ширмер CM, Hedges II TR. Механизмы потери зрения при отеке диска зрительного нерва. Нейрохирург Фокус 2007; 23: 5: e5.
23. Avery, RA Shah SS, Licht DJ, et al. Референсный диапазон давления открытия спинномозговой жидкости у детей. N Engl J Med 2010; 363: 9: 891-893.
24. Фридман Д.И., Лю Г.Т., Дигре КБ. Пересмотренные диагностические критерии синдрома псевдоопухоли головного мозга у взрослых и детей. Неврология 2013; 81: 13: 1159-1165.
25. Вонг Р., Мэдилл С.А., Пандей П., Риордан-Ева П. Идиопатическая внутричерепная гипертензия: связь между потерей веса и необходимостью системного лечения.BMC Ophthalmol 2007; 21: 7: 15.
26. Уолл М., Джонсон, Калифорния, Виолончель К.Э., Замба К.Д., Макдермотт М.П., Келтнер Д.Л.; Группа исследования идиопатической внутричерепной гипертензии NORDIC. Результаты поля зрения для исследования лечения идиопатической внутричерепной гипертензии (IIHTT). Инвестируйте в офтальмол Vis Sci 2016; 57: 3: 805-812.
27. Селебисой Н., Гокчай Ф., Сирин Х., Акюрекли О. Лечение идиопатической внутричерепной гипертензии: топирамат против ацетазоламида, открытое исследование. Acta Neurol Scand 2007; 116: 5: 322-327.
28.Сондерс К.Х., Кумар Р.Б., Игель Л.И., Аронн Л.Дж. Фармакологические подходы к управлению весом: последние достижения и недостатки в борьбе с ожирением. Curr Atheroscler Rep 2016; 18: 7: 36.
29. Fonseca PL, Rigamonti D, Miller NR, Subramanian PS. Визуальные результаты хирургического вмешательства по поводу псевдоопухоли головного мозга: фенестрация оболочки зрительного нерва по сравнению с отведением спинномозговой жидкости. Br J Ophthalmol 2014; 98: 10: 1360-1363.
30. Тибусек Д., Дистельмайер Ф., фон Крис Р., Маятепек Э. Псевдоопухоль мозга в детском и подростковом возрасте — результаты исследования ESPED в Германии.Клинский падиатр 2013; 225: 2: 81-85.
31. Равид С., Шахар Е., Шиф А., Йехудиан С. Визуальный результат и частота рецидивов у детей с идиопатической внутричерепной гипертензией. J Child Neurol 2015; 30: 11: 1448-1452.
Повышенное внутричерепное давление
Повышенное внутричерепное давление относится к серьезному состоянию, при котором наблюдается повышение давления жидкости внутри черепа, будь то кровь или спинномозговая жидкость. Спинномозговая жидкость вырабатывается в полостях, расположенных глубоко внутри мозга, известных как желудочки.Эта жидкость заполняет желудочки, течет в спинной мозг и выходит в субарахноидальное пространство, где абсорбируется. Субарахноидальное пространство — это пространство между слоями мембраны, покрывающими головной и спинной мозг.
Обычно спинномозговая жидкость всасывается так же быстро, как и производится, поэтому количество остается относительно постоянным. Повышенное внутричерепное давление возникает, когда что-то блокирует поток или абсорбцию жидкости, или если вырабатывается избыточное количество жидкости.По мере увеличения давления жидкости желудочки увеличиваются, и мозг прижимается к черепу, повреждая ткани мозга.
Повышенное внутричерепное давление обычно вызывает сильную головную боль, но ощущение давления в голове или головной боли не обязательно означает, что у вас повышенное внутричерепное давление. Большинство головных болей не вызваны повышенным внутричерепным давлением, хотя сильная головная боль является одним из симптомов этого состояния.
Причины повышенного внутричерепного давления включают серьезные заболевания и состояния, такие как гидроцефалия, которая представляет собой увеличение объема спинномозговой жидкости, окружающей головной и спинной мозг.Повышенное внутричерепное давление также может быть связано с заболеваниями или состояниями, которые создают аномально высокое давление в пределах квалификации, такими как опухоль головного мозга или отек мозговой ткани из-за энцефалита, воспаления мозга, часто вызываемого вирусной инфекцией. Повышенное внутричерепное давление также может быть вызвано кровотечением в мозг или на нем из-за таких состояний, как серьезная травма головы или геморрагический инсульт.
Симптомы повышенного внутричерепного давления могут включать летаргию, рвоту, судороги, изменения зрения и изменения поведения.Головную боль, которая может возникнуть при повышенном внутричерепном давлении, часто называют «самой сильной головной болью в моей жизни». Повышенное внутричерепное давление и его основная причина диагностируются путем проведения полного неврологического обследования и определенных процедур тестирования, таких как спинномозговая пункция, компьютерная томография (также известная как компьютерная томография или компьютерная томография) или МРТ.
Немедленно обратитесь за медицинской помощью (позвоните 911) , если вы или кто-то из ваших близких получили травму головы или внезапно или по необъяснимой причине у вас возникла сильная головная боль, паралич, затрудненная речь, затрудненное движение какой-либо частью тела, судороги, изменение зрения. , или изменение уровня бдительности, например обморок.
Кроме того, немедленно обратитесь за медицинской помощью (позвоните 911). при травме головы у младенца или ребенка ясельного возраста или при таких симптомах, как рвота в сочетании с сонливостью или летаргией, или выпуклость мягкого места на макушке (родничок).
Диагностика и лечение доброкачественной внутричерепной гипертензии
Доброкачественная внутричерепная гипертензия (BIH) — это синдром головной боли, характеризующийся (1) повышенным давлением спинномозговой жидкости (CSF) при отсутствии внутричерепного новообразования или дилатации желудочков; (2) нормальный состав спинномозговой жидкости; (3) обычно нормальные результаты неврологического обследования, за исключением отека папиллоэ и случайного паралича VI нерва; и (4) нормальный уровень сознания.Название «доброкачественный» означает «не смертельный». Однако этот синдром может нарушить нормальный образ жизни и вызвать серьезные нарушения зрения. Это редкое заболевание в детстве, которое проявляется примерно один или два раза в год в крупной специализированной больнице. Раннее распознавание важно, поскольку своевременное вмешательство может сохранить зрение и позволяет врачу начать соответствующее лечение, чтобы контролировать головные боли. Заболеванию могут подвергнуться дети в возрасте от 4 месяцев; половое распределение равное.1 2
Какой внутричерепной компартмент в первую очередь отвечает за повышение давления спинномозговой жидкости при отсутствии дилатации желудочков, пока неясно.Теории патофизиологии БиГ были основаны на нейрорадиологических исследованиях пациентов с БиГ (компьютерные томограммы, магнитно-резонансная томография (МРТ), магнитно-резонансное диффузное сканирование и радиоизотопная цистернография) и гидродинамических исследованиях спинномозговой жидкости. К ним относятся повышенное давление в венозном синусе, снижение абсорбции спинномозговой жидкости, повышенная секреция спинномозговой жидкости, увеличение объема крови и отек головного мозга. 4
Со времени выхода первого большого отчета о биогенных инфекциях у детей в 1967 году, отчеты впоследствии показывают изменение клинической картины с течением времени с точки зрения возможной этиологии и клинических проявлений.5 6Диагностика не всегда бывает простой. БиГ может возникать при отсутствии отека сосочка; давление спинномозговой жидкости в «нормальном состоянии покоя» не исключает диагноза при наличии предполагаемых симптомов и признаков. 8 Обзор наших случаев за последние 10 лет подтверждает широкий спектр клинических проявлений этого состояния. Из 22 наблюдавшихся случаев 15 имели классическую картину головных болей, отека папилломы и повышенного давления спинномозговой жидкости более 20 см. у четырех пациентов было выявлено повышенное давление спинномозговой жидкости в отсутствие отека сосочка, а у трех пациентов было обнаружено наличие глазного дна отека сосочка с «нормальным» или «пограничным» давлением спинномозговой жидкости 7–15 см.
На основе нашего опыта мы разработали стандартный и логичный подход к диагностике и лечению детей с БиГ.
Диагноз
Диагностический процесс — это процесс исключения, основанный на клинических симптомах, неврологических, офтальмологических, радиологических и спинномозговых данных.
СИМПТОМЫ
Симптомы при ИБГ неспецифичны и связаны с повышенным внутричерепным давлением. Наиболее частыми симптомами являются головные боли, тошнота / рвота и нарушения зрения.9 Головные боли преимущественно лобные, усиливаются в положении лежа и могут разбудить ребенка по ночам. Повышенное внутричерепное давление может усугубить мигрень. Некоторые люди со «синдромом смешанной головной боли» способны отличить непрерывную ежедневную головную боль от BIH, которая усиливается при пробуждении, от связанных с ними более тяжелых, но периодических мигренозных головных болей.
Дети описывают различные нарушения зрения — диплопию, временную потерю зрения / нечеткость зрения, светобоязнь и «мерцающие огни с цветными центрами».
Другие симптомы включают летаргию и усталость, головокружение, изменение настроения и внутричерепные жужжащие звуки. У маленького довербального ребенка родители часто сообщают о нарушениях сна и поведения. В отличие от пациентов с внутричерепным массовым поражением, уровень сознания и интеллектуального функционирования в БиГ остается нормальным.
НЕВРОЛОГИЧЕСКОЕ ОБСЛЕДОВАНИЕ
По определению, неврологическое обследование нормально, за исключением отека папилломы или паралича шестого нерва.Паралич шестого нерва является наиболее частой неврологической аномалией, о которой сообщается у 9–48% детей с ИГ.9. Как и другие, мы наблюдали случайный парез III или IV нерва. Другие сообщенные неврологические аномалии включают парез лица, боль в шее, судороги, гиперрефлексию, шум, паралич подъязычного нерва, нистагм и хореиформные движения, 10 11 , но эти признаки достаточно редки, чтобы серьезно рассматривать диагноз ИГБ. исключение основного внутричерепного образования, инфекционного или воспалительного процесса.
Хотя исследований этиологии доброкачественной внутричерепной гипертензии у детей не проводилось, в различных тематических исследованиях сообщалось о ряде сопутствующих состояний. Случаи, связанные с употреблением наркотиков, и некоторые эндокринные нарушения у детей являются одними из наиболее распространенных ассоциаций. Было задействовано лечение тетрациклином и изотретиноином от прыщей, нитрофурантоин для профилактики инфекций мочевыводящих путей, пероральные контрацептивы (которые теперь назначают в более молодом и молодом возрасте) и отмена кортикостероидов, включая местное применение при экземе.В отдельных случаях необходимо учитывать гипотиреоз, гипертиреоз, заместительную терапию щитовидной железы и хроническую гипокальциемию, вторичную по отношению к дефициту витамина D или гипопаратиреозу.
ОФТАЛЬМОЛОГИЧЕСКИЕ ДАННЫЕ
Отличительной чертой BIH является отек сосочка, который может быть двусторонним, асимметричным или даже односторонним. Одна из основных трудностей в диагностике — дифференциация отека папилломы от псевдопапиллоэдемы. Друзы зрительного нерва или аномально приподнятый диск при головных болях могут имитировать отек зрительного нерва, что приводит к ошибочному диагнозу БиГ.Чтобы усугубить замешательство, с помощью друзов можно увидеть временную потерю зрения, кровотечения на диске и дефекты поля зрения. Мы видели друзы, связанные с отеком диска зрительного нерва. Ангиография флуоресцеина может помочь уточнить диагноз, так как при отеке папилломы диск протекает диффузно, но при использовании друзов могут быть пятна аутофлуоресценции до введения флуоресцеина, и диффузное истечение не наблюдается. Эти тонкие глазные тонкости явно требуют опыта офтальмолога, который должен быть задействован на раннем этапе как неотъемлемый член команды.
ИЗОБРАЖЕНИЕ
Нормальная визуализация является предпосылкой для правильного диагноза БиГ. Компьютерная томография и МРТ подтверждают одну из патогномоничных особенностей ИБГ: недилатированные желудочки на фоне внутричерепной гипертензии. Компьютерная томограмма и МРТ могут предоставить важную прогностическую информацию о состоянии зрительных нервов в БиГ. На тонких срезах компьютерной томограммы срезы орбит могут быть видны водянка оболочки зрительного нерва и разворот головки зрительного нерва.Тяжелая потеря зрения у пациентов с БиГ коррелирует с более частым и более серьезным обращением головки зрительного нерва.12 Однако из-за риска радиационного повреждения хрусталика изображения зрительных нервов с высоким разрешением уже не используются так широко, как они. когда-то были. Водянка зрительного нерва также видна на МРТ (рис. 1). Считается, что ультразвуковое исследование орбиты является еще одним полезным исследованием для оценки диаметра зрительного нерва в зависимости от давления спинномозговой жидкости.13 Магнитно-резонансная венография (MRV) — это процедура выбора для диагностики тромбоза дурального венозного синуса в БиГ.Ограниченный внутричерепной тромбоз, обычно поперечного синуса, может проявляться ИГ без локализации неврологических симптомов. Важно установить наличие или отсутствие сгустка в венозных синусах, поскольку лечение стероидами в этой ситуации может усугубить состояние. Тромбоз венозного синуса может быть признаком гиперкоагуляции или может быть вызван соседней инфекцией, которая может потребовать отдельного лечения.
фигура 1Быстрое спин-эхо Т2-взвешенная аксиальная МРТ зрительных нервов у пациента с ИГ.
РЕЗУЛЬТАТЫ ЦСЖ В БиГ — ЧТО ТАКОЕ НОРМАЛЬНОЕ ДАВЛЕНИЕ ЦСЖ У ДЕТЕЙ?
Повышенное внутричерепное давление при нормальном химическом и клеточном анализе спинномозговой жидкости подтверждает диагноз ИГ. Получение надежных показаний давления спинномозговой жидкости у детей требует навыков и часто применения седативных препаратов. Измерение давления спинномозговой жидкости через поясницу всегда выполняется после того, как визуализация исключила массовое поражение. Поскольку давление спинномозговой жидкости может сильно колебаться в течение суток, установить повышенное давление не всегда просто.14 По этой причине «нормальные» уровни могут быть зарегистрированы у пациентов с приподнятыми дисками зрительного нерва. В этой ситуации мы рекомендуем повторить измерение давления в пояснице. Когда клиническое подозрение достаточно сильное, может быть показан длительный мониторинг давления. Оптимальная техника для этого спорна. В то время как катетер Camino в субарахноидальном пространстве является инвазивным, катетер в поясничном субарахноидальном пространстве, подключенный к датчику давления, может быть менее надежным. Верхний предел того, что можно считать нормальным давлением спинномозговой жидкости у детей, не определен.Данные о нормальных значениях давления спинномозговой жидкости у детей немногочисленны, и мало что известно о характеристиках регистрации внутричерепного давления у здоровых людей. В большинстве обзоров биГиГ у детей 20 см спинномозговой жидкости рассматриваются как верхняя граница нормы. Однако исследования внутричерепного давления у младенцев показывают, что верхний предел нормального внутричерепного давления составляет 7,5 см спинномозговой жидкости в возрасте до 2 лет и 13,5 см в возрасте до 5 лет15. 16 Единственное контролируемое исследование внутричерепного давления показало, что верхний предел нормального давления спинномозговой жидкости находится в диапазоне 20-25 см спинномозговой жидкости у здоровых взрослых без ожирения и ожирения, тогда как у большинства пациентов с острым ИБГ концентрации выше этого диапазона.17 Возраст, в котором происходит переход к давлению, соответствующему давлению взрослых, неизвестен.
BIH БЕЗ ПАПИЛЛОЕДЕМЫ
Различные отчеты подтвердили, что ИБГ может возникать при отсутствии отека папилломы у взрослых и детей. Распознавание этого важного синдрома головной боли имеет терапевтическое значение, поскольку эти головные боли поддаются лечению, понижающему давление, включая пояснично-брюшное шунтирование. На сегодняшний день нет доказательств того, что БиГ без отека диска зрительного нерва представляет угрозу для зрения.Опять же, если клиническое подозрение достаточно сильное, повторная люмбальная пункция оправдана, если исходное давление спинномозговой жидкости в норме.
Менеджмент
Невозможно дать основанные на доказательствах рекомендации по ведению ИГБ, поскольку отсутствуют рандомизированные контролируемые двойные слепые проспективные исследования лечения, естественная история нелеченого состояния все еще неизвестна, а лежащая в основе патофизиология остается неуловимой. Хотя выздоровление часто оценивается как устранение отека папилломы и считается синонимом возвращения давления спинномозговой жидкости к норме, давление спинномозговой жидкости может постоянно повышаться в течение многих лет после первоначального эпизода биогенного гормона, что означает, что биопсия является хроническим заболеванием.17 Кроме того, сообщалось о бессимптомном отеке папилломы с прогрессирующей потерей зрения от месяцев до лет после первоначального эпизода повышения внутричерепного давления, что подчеркивает отсутствие прямой связи между отеком папилломы, симптомами головной боли, нарушениями зрения и повышенным давлением спинномозговой жидкости. Поэтому в настоящее время трудно дать жесткие рекомендации относительно , как лучше всего оценивать лечение .
Различные методы лечения, используемые у детей, включают кортикостероиды, ацетазоламид, фуросемид, повторные люмбальные пункции и хирургическое вмешательство.Большинство случаев поддаются безоперационному лечению. Цели лечения — облегчение симптомов и сохранение зрения.
Ацетазоламид, ингибитор карбоангидразы, возможно, является наиболее часто используемым препаратом первого выбора. Показано, что у взрослых пациентов пероральная доза 1 г / день устраняет отек диска зрительного нерва и 4 г / день снижает давление спинномозговой жидкости (18). 19 Побочные эффекты зависят от дозы, что может ограничить его использование, если требуются высокие дозы. К ним относятся желудочно-кишечные расстройства, периоральное и цифровое покалывание, потеря аппетита, ацидоз и электролитный дисбаланс, а в редких случаях — нефрокальциноз.Непрерывное лечение может вызвать головные боли «низкого» давления, которые начинаются или усиливаются при переходе из положения лежа в положение сидя или стоя. При отсутствии отека папилломы пробное лечение может помочь прояснить ситуацию.
СТЕРОИДЫ
Доказательства эффективности стероидов в лечении ИБГ основаны на ретроспективном клиническом анализе пациентов с этим заболеванием. Клинический опыт показал, что уменьшение симптомов и разрешение отека диска зрительного нерва можно ожидать в первые две недели лечения.Наша практика заключается в применении стероидов у пациентов, не отвечающих на лечение ацетазоламидом или не переносящих его. Симптоматическое облегчение произошло у трех пациентов из восьми, получавших стероиды.
ПОВТОРНЫЕ ПОЯСНИЧНЫЕ ПУНКТЫ
Хотя люмбальную пункцию можно использовать для понижения давления спинномозговой жидкости, она имеет кратковременный эффект. Давление спинномозговой жидкости может вернуться к концентрациям до крана в течение одного-двух часов. Спинальные пункции могут быть технически сложными и причинять боль ребенку, особенно если они проводятся неоднократно.Это, вместе с теоретическим риском развития внутрипозвоночных эпидермоидных опухолей и боли в пояснице после процедуры, отговаривает нас от использования этого варианта лечения, за исключением временной меры у ребенка с сильными головными болями.
ХИРУРГИЯ
Хирургическое лечение показано пациентам с ухудшением зрительной функции и / или тяжелыми головными болями, приводящими к потере трудоспособности, которые мешают повседневной деятельности, несмотря на энергичное лечение. В настоящее время двумя используемыми хирургическими процедурами являются пояснично-перитонеальное шунтирование (LPS) и фенестрация оболочки зрительного нерва (ONSF).
ЛУМБОПЕРИТОНЕАЛЬНАЯ ШУНТИРОВКА
LPS эффективно снижает внутрижелудочковое давление, снимает головные боли и отек диска зрительного нерва. К сожалению, это чревато проблемами. Обструкция шунта и головные боли при низком давлении являются наиболее частыми осложнениями. Другие осложнения включают приобретенную грыжу миндалин мозжечка, сирингомиелию, поясничную радикулопатию и инфекции. 20 Использование пояснично-брюшного катетера с фиксированным сопротивлением может предотвратить головные боли при низком давлении или грыжу миндалин мозжечка.Кроме того, LPS не смог остановить прогрессирующую потерю зрения в задокументированных случаях.21 Тем не менее, это может быть вариантом лечения для пациента, чье задокументированное повышенное внутричерепное давление не поддается лечению22. Долгосрочные последствия для зрительной функции после LPS. не поступало. Наш опыт показал, что головные боли и зрительная функция улучшились после LPS у всех пяти наших пациентов, которые не ответили на лечение.
ФЕНЕСТРАЦИЯ ОБОЛОЧКИ ОПТИЧЕСКОГО НЕРВА
ONSF в настоящее время является предпочтительным методом лечения ИБГ у взрослых с ухудшением зрительной функции, несмотря на лечение.Процедура успешно снимает отек зрительного нерва, в большинстве случаев быстро устраняя потерю зрения. Механизм не совсем ясен, так как давление, измеренное с помощью люмбальной пункции в ближайшем послеоперационном периоде, постоянно увеличивается. Несмотря на это, у двух третей пациентов уменьшились головные боли, и лишь у немногих из них развиваются головные боли, требующие применения LPS после процедуры23. 24 Ключом к успеху ONSF является раннее вмешательство и соответствующий опыт. Несомненно, лучший визуальный результат сообщается с ONSF после операции по поводу острого, а не хронического отека папилломы.Таким образом, пациентам с ИБГ и угрожающим зрением отеком папилломы следует без промедления предложить ONSF. Результаты благоприятны с точки зрения визуального исхода, необходимость в повторных операциях нечасто, а в руках специалистов процедура безопасна с небольшим количеством интраоперационных или послеоперационных осложнений и отсутствием зарегистрированных летальных исходов. Глаза с более чем одним ONSF, однако, редко стабилизируются или улучшаются после операции.25 В настоящее время нет крупных сообщений о лечении ONSF у детей. Необходимы дополнительные данные для определения оптимальной оперативной техники, осложнений и степени успешности в популяции детского возраста.
В свете приведенных выше доказательств решения относительно того, какое лечение использовать для конкретного пациента, должны быть индивидуализированы. ONSF может быть методом выбора у пациентов с быстрой потерей зрения, тогда как LPS может быть предпочтительной процедурой у пациентов с трудноизлечимыми головными болями и менее опасной потерей зрения.
МОНИТОРИНГ ВИДЕНИЯ
Потеря зрения — единственное серьезное необратимое осложнение ИБГ. О потере поля зрения или снижении остроты зрения у детей сообщалось в 13–27% случаев.Это может быть видно при поступлении, прогрессировать во время лечения или повторяться на поздних стадиях заболевания. 27 Одним из факторов, который может затруднить измерение остроты зрения, является истерическая потеря зрения, которую может быть трудно обнаружить, особенно если она накладывается на органическую потерю. Подозрение возникает у тех, у кого наблюдается резкое ухудшение остроты зрения, которое не сопровождается значительными изменениями поля зрения или внешнего вида диска зрительного нерва. Наиболее частым изменением поля зрения является увеличение слепого пятна, которое обычно улучшается с разрешением отека диска зрительного нерва.Следующими наиболее частыми дефектами поля являются центральные скотомы, дефекты нижнего носа и периферическое сужение. 28 До сих пор неясно, какие факторы предрасполагают к необратимой потере зрения. Визуальный результат явно не связан с продолжительностью симптомов, степенью отека папиллоэдемы, наличием затемнения зрения или частотой повторного повышения внутричерепного давления.29 Откровенная потеря зрения в начале заболевания является одним из факторов, который может предсказать зрение. результат.30
Приведенные выше данные показывают, что дети и подростки с ИГ должны находиться под пристальным офтальмологическим наблюдением.Это должно начинаться во время постановки диагноза и продолжаться до тех пор, пока не станет ясно состояние остроты зрения и поля зрения. В настоящее время трудно дать четкие рекомендации относительно продолжительности наблюдения , поскольку естественное течение болезни и факторы риска плохого зрительного исхода остаются неизвестными.
В настоящее время наши индикаторы невропатии зрительного нерва включают тестирование остроты зрения, серийное тестирование поля зрения с помощью статической или кинетической периметрии и измерение относительного афферентного зрачкового дефекта.Эти тесты, однако, могут обнаружить повреждение зрительного нерва у пациентов с ИГ только после потери одной трети волокон.31 Из доступных тестов, тестирование поля зрения остается наиболее чувствительным индикатором начальной потери зрения.32 Потеря контрастной чувствительности также показала. некоторые обнадеживающие результаты.33 Визуальные вызванные потенциалы являются нечувствительным индикатором ранней потери зрения, поскольку изменения случаются нечасто и часто происходят поздно с тяжелой потерей зрения.34 Тестирование маленьких детей требует терпения и навыков, а тесты должны быть адаптированы к возрасту и способностям ребенка.Как правило, дети старше 7 лет участвуют в формальном периметрическом тестировании. До этого возраста формальное тестирование поля зрения затруднено. Для адекватного исследования глазного дна может потребоваться седация. Фотографии глазного дна или непрямая глазная фундоскопия могут быть полезны при последующем обследовании, особенно в младшей возрастной группе. Мы наблюдали временную потерю зрения у пяти из 22 детей, за которыми наблюдали, и ни у одного из них не было стойких нарушений зрения, вторичных по отношению к БиГ.
Предлагаемый протокол управления
Рассмотрев различные варианты, мы предлагаем руководству наше текущее расписание.Хотя мы не утверждаем, что он лучший или даже самый эффективный, он, по крайней мере, соответствует тому, что известно. Мы предлагаем его как основу, на которой другие могут улучшить. На рисунке 2 показан результат лечения у наших 22 пациентов.
фигура 2Блок-схема результатов лечения наших 22 пациентов с БиГ.
(1) ИССЛЕДОВАНИЯ
Компьютерная томография / МРТ — важные первые исследования для исключения массового поражения. MRV выполняется для исключения скрытого тромбоза венозного синуса, если симптомы сохраняются после первоначальной люмбальной пункции.
(2) ИЗМЕРЕНИЕ ДАВЛЕНИЯ
После МРТ / компьютерной томографии давление спинномозговой жидкости в поясничном отделе тщательно измеряется у ребенка, находящегося под седативным действием, с помощью манометрии / датчика давления. Мы понимаем, что потеря объема при заполнении манометра может снизить окончательное показание давления. Подсоединение спинномозговой иглы к датчику давления — залог совершенства. Если давление увеличивается, удаляется достаточное количество жидкости, понижая давление спинномозговой жидкости до 12–15 см. Это делается в два этапа, если начальное давление> 30 см СМЖ.
(3) БЕЗ ЛЕЧЕНИЯ
Если головная боль уменьшится в течение 24–48 часов, дальнейшее лечение не требуется. У четырех из наших 22 пациентов после «диагностической» люмбальной пункции симптомы исчезли на длительное время, и дальнейшее лечение не потребовалось. Выявление и исправление предполагаемых или явных предрасполагающих факторов может привести к разрешению ИБГ. Люмбальная пункция может быть повторена, если отек диска зрительного нерва сохраняется более одного месяца. Лечение начинают тем, у кого головные боли, потеря зрения или диплопия сохраняются после первоначальной люмбальной пункции.
(4) ОФТАЛЬМОЛОГИЧЕСКИЙ НАБЛЮДЕНИЕ
Острота зрения и поля зрения измеряются при поступлении и регулярно контролируются офтальмологом.
(5) АЦЕТАЗОЛАМИД
Если симптомы сохраняются после первоначальной спинномозговой пункции и повышается давление, начинают прием ацетазоламида с 25 мг / кг / день и повышают его на 25 мг / кг / день до клинического ответа или до максимальной дозы 100 мг / кг / день или 2 г / сут. Регулярно контролируются газы и электролиты в крови, а ацидоз корректируется добавками бикарбоната натрия.УЗИ почек проводится, если пациент находится на лечении ацетазоламидом более шести месяцев, чтобы исключить нефрокальциноз. Повторное измерение давления спинномозговой жидкости в пояснице проводится, если симптомы не улучшаются после одной недели лечения. Пациенту следует отменить ацетазоламид на пробный период, если есть подозрение на головные боли низкого давления из-за передозировки лекарств.
(6) СТЕРОИДЫ
Преднизолон назначают в дозе 2 мг / кг / день пациентам с непереносимостью или отсутствием реакции на максимальную дозу ацетазоламида.Это делается в течение двух недель и прекращается в течение следующих двух недель. Артериальное давление, электролиты и уровень глюкозы в моче регулярно контролируются. При таком режиме мы не наблюдали каких-либо значительных побочных эффектов.
(7) ХИРУРГИЯ
Операция становится необходимой, если устойчивые головные боли и повышенное давление спинномозговой жидкости сохраняются, несмотря на лечение или признаки ухудшения зрительной функции. ЛПС может быть предпочтительным выбором для людей с трудноизлечимыми головными болями и декомпрессией оболочки зрительного нерва у людей с быстро ухудшающейся зрительной функцией.
(8) ПОВТОРНОСТЬ
Дети с рецидивом могут рассматриваться как новые больные.
(9) ИНФОРМАЦИЯ О РОДИТЕЛЯХ
Родители участвуют в процессе наблюдения, получая информацию о состоянии. Это важный шаг в процессе лечения, так как повторение BIH может произойти через месяцы или годы после первой презентации, а нераспознанное повторение может привести к необратимой потере зрения.
(10) ПРОТИВОМИГРЕНИЕ
Стойкие головные боли со стабильной зрительной функцией могут поддаваться лечению противомигрени, особенно у пациентов со смешанным синдромом головной боли.
(11) УМЕНЬШЕНИЕ ВЕСА
Было показано, что потеря веса улучшает симптомы у взрослых пациентов.
(12) ИНДИКАЦИЯ ДЛЯ МОНИТОРИНГА ЦСЖ — ДАВЛЕНИЯ
Предоперационная оценка очень маленького ребенка со стойкими симптомами должна проводиться, когда нельзя проверить поля зрения.
Предоперационная оценка детей с неослабевающими симптомами при отсутствии отека папилломы, которые не реагируют на лекарства, также должна быть проведена, и им следует прекратить лечение в течение испытательного периода.Этот процесс необходим для исключения головных болей при низком давлении.
Заключение
Правильный диагноз BIH основан на распознавании типичных симптомов, радиологическом исключении массового поражения и распознавании возможных диагностических ошибок. Нарушение зрения встречается у детей и может возникнуть на любой стадии. Однако нельзя игнорировать обезвреживающее действие головных болей, мешающих повседневной деятельности ребенка. При выборе наилучшей стратегии лечения необходимо учитывать оба фактора.На данный момент сложно дать рекомендации относительно того, как долго следует наблюдать за детьми с БиГ. Это потому, что мы не понимаем естественную историю этого состояния и какие факторы предрасполагают к плохому визуальному результату.

