Контагиозный моллюск — симптомы, лечение, причины болезни, первые признаки
Описание
Контагиозным моллюском называют вирусное заболевание, которое проявляется образованием узелков на коже и слизистых. Заболевание встречается в любом возрасте, преимущественно у детей и подростков. У взрослых и пожилых людей заболеваемость зачастую связана со снижением иммунитета, например на фоне приема гормональных и противоопухолевых препаратов или у ВИЧ-инфицированных.
Вирус, вызывающий болезнь, получил свое название из-за внешней схожести с рановато, а слово «контагиозный» переводиться как «заразный». Контагиозный моллюск имеет контактный тип передачи, то есть заражение происходит при телесном контакте с больным человеком или носителем вируса — в бассейне, при занятиях контактными видами спорта, а также опосредованно через бытовые предметы общего пользования — полотенца, одежду, детские игрушки, постельное белье. Среди лиц молодого возраста распространен половой тип инфицирования.
Заболевание вызывают 4 типа вируса контагиозного моллюска, незначительно различающихся между собой. Однако, первый тип (который называют «детским») обнаруживается у заболевших чаще всего — более 95% случаев контагиозного моллюска. Специфическим для полового типа передачи заболевания служит второй тип вируса – на его долю приходится около 3% всех случаев. В организме вирус размножается исключительно в клетках эпителия, поэтому не вызывает каких-либо серьезных осложнений. В настоящее время контагиозный моллюск успешно поддается медикаментозной терапии на любой стадии развития болезни.
После заражения до первых проявлений болезни проходит от одной недели, до нескольких месяцев. За это время вирус, проникший в эпителиальные клетки, размножается в достаточном количестве, чтобы запустить реакцию иммунного ответа. Обычно элементы контагиозного моллюска у взрослых способны исчезать самостоятельно спустя несколько месяцев, даже в отсутствии лечения. Однако у детей наблюдается длительное течение – от полугода до 5-6 лет.
Симптомы
Фото: rd.com
Высыпания при контагиозном моллюске могут возникнуть на любом участке кожи, кроме ладоней и подошвенной поверхности стоп. У детей, чаще всего, узелки располагаются на коже лица, шеи, в подмышечных впадинах, вверху части груди и на тыльной поверхности кистей. У взрослых наиболее частая локализация элементов — это низ живота, внутренняя поверхность бедер и кожа половых органов.
Элементы контагиозного моллюска представляют собой маленькие узелки, размером 1-2 миллиметра в форме полусферы, но быстро увеличиваются до 5-7 миллиметров. Могут быть слегка приплюснуты сверху. На ощупь узелки плотные, безболезненные. Цвет может быть как у нормальной кожи или бледно-розовый. Часто у узелков заметен восковидный блеск, а в центре имеется углубление. На коже узелки находятся изолированно друг от друга. Кожа под узелками обычного цвета, редко можно заметить красный воспалительный ободок. При сдавливании по бокам из узелка выделяется белая творожистая масса, которая состоит из мертвых клеток эпителия и лейкоцитов.
В медицинской литературе описаны атипичные редко встречающиеся формы контагиозного моллюска, к которым относятся:
- Кистозные моллюски – на месте узелка возникают кисты такого же размера;
- Моллюски, которые выглядят как угри или бородавки;
- Ороговевающие моллюски – на месте моллюска кожа сильно шелушится, и с него постоянно отваливаются чешуйки кожи;
- Изъязвленные моллюски – на месте узелка возникает участок эрозии, который быстро превращается в кровоточащую язвочку;
- Пединкулярные моллюски – при данном типе болезни узелок расположен над поверхностью кожи на тонкой ножке;
Гигантские моллюски – узелки сильно увеличены в размерах (до 30 и более миллиметров)
Диагностика
Фото: shareably.net
Основывается диагностика контагиозного моллюска на данных клинической картины – обнаружение специфических узелков на коже больного. Однако, в случаях атипичных форм, потребуется взятие соскоба элементов для микроскопического исследования. Используя специальные красители, под микроскопом в эпителиальных клетках обнаруживаются крупные вирусные тела кирпичной формы.
Однако, в случаях атипичных форм, потребуется взятие соскоба элементов для микроскопического исследования. Используя специальные красители, под микроскопом в эпителиальных клетках обнаруживаются крупные вирусные тела кирпичной формы.
Для дифференциальной диагностики контагиозного моллюска исключают такие кожные заболевания, как: вульгарные бородавки, плоские бородавки, кератоакантомы, милиум, угревая сыпь.
Лечение
Фото: 1obl.ru
Лечение контагиозного моллюска преследует две цели: борьба с кожными проявлениями и избегание рецидивов болезни. Поскольку существует возможность распространения моллюска на здоровые участки кожи из существующих узелков, лечить необходимо все элементы одновременно. Во время лечения больному нельзя бриться, чтобы избежать распространения моллюска.
Контагиозный моллюск лечится амбулаторно. Взрослым пациентам без нарушения иммунитета для быстрейшего выздоровления показаны различные методы деструкции моллюска. С этой целью могут быть применены такие способы, как:
- Эвисцерация, или вылущивание – с помощью тонкого пинцета проводится удаление моллюска.
 Такой метод рекомендуется для свежих элементов и позволяет получить материал для лабораторного исследования.
Такой метод рекомендуется для свежих элементов и позволяет получить материал для лабораторного исследования. - Кюретаж – удаление пораженного эпителия проводят с помощью кюретки. Такой метод болезненный для пациента и может привести к образованию рубцов в будущем. При большом количестве высыпаний метод малоэффективен, поскольку может привести к появлению новых элементов.
- Электрокоагуляция – прижигание моллюсков с помощью электрокоагулятора. Метод обладает высокой эффективностью благодаря точечному воздействию электрического тока.
- Лазеротерапия – с помощью лазера настроенного на определенный режим разрушаются элементы контагиозного моллюска. После лазеротерапии может потребоваться повторное проведение процедуры через 2-3 недели в случае, если высыпания сохраняются.
- Криотерапия – воздействие на каждый элемент контагиозного моллюска жидким азотом в течение 15 секунд. Довольно болезненная процедура, после которой возможно образование пузырей на месте воздействия, а также нарушение пигментации кожи и появление слобовыраженных рубцов.

При использовании любого метода деструкции элементов контагиозного моллюска показано применение местной анестезии, для снижения болезненности и дискомфорта пациента. После удаления моллюсков, кожа обрабатывается антисептическими растворами.
Людям, страдающим контагиозным моллюском и имеющим нарушения иммунитета из-за других общих заболеваний, следует крайне осторожно относиться к методам, нарушающим целостность кожного покрова, поскольку они могут привести к инфекционным осложнениям. При лечении заболевания в области гениталий необходима частая смена нижнего белья, для избегания повторного заражения.
У маленьких детей, при небольшом количестве высыпаний, лечение можно ограничить местным применением различных кремов, мазей и противовирусных препаратов. Но подобная практика оказывается не всегда эффективной и родителям, через некоторое время, приходится соглашаться на малое, но всё же хирургическое вмешательство. В современных клиниках на место удаления моллюска детям наклеивают пластырь, который содержит анестетик, а спустя 40-60 минут, когда препарат подействует, проводят деструкцию элемента по одному из вышеописанных методов.
Лекарства
Фото: chinastudy.it
После проведения деструкции элемента контагиозного моллюска для надёжного и относительно продолжительного обеззараживания кожи применяют растворы йода, бриллиантового зелёного, фукорцина.
Для лечения контагиозного моллюска могут быть назначены средства местного применения, содержащие противовирусные и иммуномодулирующие компоненты. Например:
- Циклоферон, Виферон, Инфагель. Средство обладает противовоспалительным действием и угнетает способность вируса к размножению. Эффективно в борьбе с вирусами контагиозного моллюска, герпеса, а также при инфекционных заболеваниях полости рта и половых органов. Применяется дважды в день в течение недели.
- Имиквад. Крем-иммуностимулятор который усиливает в организме выработку интерферонов – специальных веществ, необходимых для борьбы с вирусной инфекцией.
 Наносить нужно на предварительно очищенную кожу и не смывать длительное время, например на ночь.
Наносить нужно на предварительно очищенную кожу и не смывать длительное время, например на ночь. - Оксолиновая мазь. Обладает выраженным противовирусным действием. Применяется два-три раза в день до исчезновения элементов контагинозного моллюска.
- Ацикловир. В виде мази наносится на узелки также 2-3 раза в день до выздоровления. Применяют у детей от 3 лет. Для усиления противовирусного эффекта, можно применят в смеси с оксолиновой мазью в пропорции 1:1.
Для укрепления иммунитета и лучшей борьбы с инфекцией для внутреннего применения могут быть назначены:
- Таблетки Изопринозин. Лекарство обладает противовоспалительным и иммуномодулирующим свойством, помогает организму в борьбе с инфекцией.
- Виферон в виде свечей. Обладает подобными эффектами. Удобен для применения у детей.
Ацикловир и другие противовирусные средства назначают только пациентам, имеющим нарушения иммунитета.
Народные средства
Фото: kräutererleben.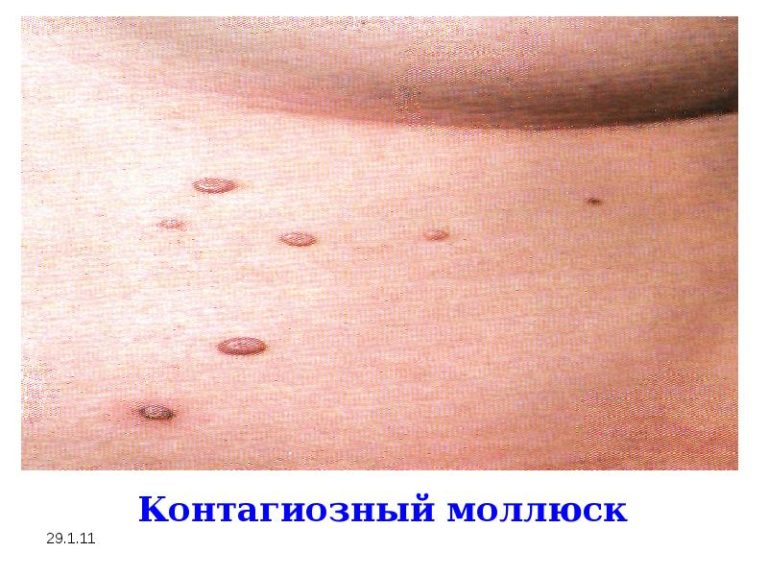 at
at
Народная медицина давно знакома с контагиозным моллюском и методами его лечения. Для избавления от высыпаний, используется:
- Сок чистотела. Со свежесорванного стебля чистотела сок наносят прямо на моллюсков по разу в день до полного выздоровления. Применять это средство следует с большой осторожностью, поскольку чистотел содержит в себе ядовитые компоненты.
- Отвар из череды. Две столовые ложки сухой череды доводят до кипения в 250 мл воды, дают настояться в течение часа и процеживают. Полученный отвар используют в течение недели, протирая область высыпаний трижды в день.
- Чеснок. Перетёртая до состояния кашицы головка чеснока смешивается со сливочным маслом в пропорции 1:1. Перед использованием масло разогреть до комнатной температуры, смазывать высыпания трижды в день. В случае, если кожа не проявляет чувствительность к чесноку, для притираний можно использовать только сок этого растения.
- Спиртовая настойка календулы хорошо справляется с инфекцией и предотвращает развитие бактериальных осложнений.

- Для смазывания высыпаний также может быть использованы различные масла и мази на основе экстракта эвкалипта.
- После хирургического вмешательства, для восстановления целостности кожи и предотвращения образования рубцов, отлично поможет сок черёмухи. Обладает хорошими регенерирующими свойствами и способствует быстрому заживлению. Сок черёмухи выжимается из листьев растения. Рекомендуется для каждого нового применения брать свежий сок, но также допустимо несколько дней хранить его в холодильнике.
- Если где-то в запасах у вас припасен порошок марганцовки, то для борьбы с контагиозным моллюском подойдет крепкий раствор из него. Смазывать высыпания следует 2 раза в день в течение недели.
- Как и соком чистотела, со свежесорванных стеблей и листьев одуванчика соком обрабатываются узелки 2-3 раза в день. Также, из корней одуванчика можно приготовить спиртовую настойку, которой следует обрабатывать обширные области высыпаний.
- Отвар из травяного сбора.
 Для его приготовления используется календула, эвкалипт, ягоды можжевельника, сосновые побеги, почки берёзы, трава тысячелистника. Всё берётся в равных пропорциях, измельчается до однородной массы и тщательно перемешивается. Каждый день готовится свежий отвар. На стакан воды нужна щепотка смеси. Довести до кипения, дать остынуть. Принимать внутрь по половине стакана за один раз, дважды в день, а также смазывать высыпания смоченной в отваре марлей.
Для его приготовления используется календула, эвкалипт, ягоды можжевельника, сосновые побеги, почки берёзы, трава тысячелистника. Всё берётся в равных пропорциях, измельчается до однородной массы и тщательно перемешивается. Каждый день готовится свежий отвар. На стакан воды нужна щепотка смеси. Довести до кипения, дать остынуть. Принимать внутрь по половине стакана за один раз, дважды в день, а также смазывать высыпания смоченной в отваре марлей.
Травяная настойка. Листья грецкого ореха, календула и чистотел смешиваются в равных пропорциях. После измельчения смесь заливается водкой в пропорции 1:3. В темном прохладном месте настаивается 3-4 недели, после чего готовой настойкой смазывают высыпания 4 раза в день.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Ваши отзывы и комментарии о лечении
Контагиозный моллюск — Доказательная медицина для всех
Контагиозный моллюск также передается через личные контакты и контакты с инфицированными объектами, чаще всего встречается у детей, но может поражать и взрослых — особенно лиц с иммунодефицитными состояниями. У взрослых, не страдающих иммунодефицитом, контагиозный моллюск на половых органах считается инфекцией, передающейся половым путем.
У взрослых, не страдающих иммунодефицитом, контагиозный моллюск на половых органах считается инфекцией, передающейся половым путем.
Кожные высыпания при контагиозном моллюске обычно самопроизвольно исчезают в течение года без лечения, но также их можно удалить у врача.
Симптомы контагиозного моллюска
Признаки и симптомы контагиозного моллюска – высыпания (бугорки) на коже, которые:
- Выпуклые, круглые и телесного цвета
- Маленькие — обычно диаметром около 1/4 дюйма (меньше 6 миллиметров)
- Имеют небольшое углубление (вдавление) или точку на верху, почти в самом центре
- Могут становиться красными и воспаленным
- Могут вызывать зуд
- Легко удаляются при расчесывании или потирании кожи, что может привести к распространению вируса на прилежащую здоровую кожу
- Обычно появляются на лице, шее, подмышках, плечах и тыльной стороне кистей у детей
- Могут обнаруживаться на половых органах, нижней части живота и внутренней поверхности верхней части бедер у взрослых, если инфицирование произошло половым путем
Пути передачи контагиозного моллюска
Вирус, вызывающий контагиозный моллюск, легко распространяется через:
- Телесный контакт
- Контакт с инфицированными предметами, например, полотенцами
- Половой контакт с партнером, страдающим контагиозным моллюском
- Расчесывание или потирание высыпаний, что приводит к попаданию вируса на прилежащую кожу
Неизвестно, может ли вирус контагиозного моллюска распространяться в хлорированной воде, которая используется в плавательных бассейнах. Специалисты предполагают, что пловцы, вероятнее всего, передают вирус через общие полотенца; оборудование, например, доски для плавания; или через телесный контакт.
Факторы риска
У людей с иммунодефицитными состояниями контагиозный моллюск может быть более распространенным.
Осложнения контагиозного моллюска
Высыпания и кожа вокруг них могут краснеть и воспаляться. Считается, что это иммунный ответ организма на инфекцию. При расчесывании бугорков возможно вторичное инфицирование. Если высыпания появляются на веках, может развиться покраснение глаз (конъюнктивит).Профилактика
Чтобы предотвратить распространение вируса:- Мойте руки. Сохранение рук чистыми может помочь предотвратить распространение вируса.
- Старайтесь не трогать высыпания. Бритье в пораженных областях также может приводить к распространению вируса.
- Не давайте никому свои личные вещи — одежду, полотенца, расчески и т. п. Также не берите эти предметы у других людей.
- Избегайте половых контактов. Если у вас есть контагиозный моллюск на половых органах или рядом с ними, не занимайтесь сексом до тех пор, пока высыпания не будут вылечены и полностью не исчезнут.
- Закрывайте высыпания. Закрывайте высыпания одеждой, находясь рядом с людьми, чтобы предотвратить прямой контакт. При плавании закрывайте высыпания водонепроницаемой повязкой.
Диагностика
Ваш врач обычно может диагностировать контагиозный моллюск, просто взглянув на него. Если есть какие-либо сомнения, врач может взять соскоб кожи с пораженной области и изучить его под микроскопом.Лечение
Контагиозный моллюск обычно проходит без лечения через 6-12 месяцев. Тем не менее, высыпания могут продолжать появляться в течение пяти лет. Как только все высыпания исчезнут, вы больше не заразны.Врачи могут порекомендовать удалить высыпания, не дожидаясь, пока они исчезнут самостоятельно, особенно у взрослых, потому что они очень заразны. Лечение контагиозного моллюска может быть болезненным, поэтому перед процедурой иногда используют анестетик, чтобы уменьшить дискомфорт. В некоторых случаях можно использовать комбинацию процедур.
Варианты лечения:
- Выскабливание (кюретаж)
- Замораживание (криотерапия)
- Лекарство, вызывающее образование волдырей (кантаридин), которые приводят к тому, что бугорки отпадают
Контагиозный моллюск — симптомы болезни, профилактика и лечение Контагиозного моллюска, причины заболевания и его диагностика на EUROLAB
Что такое Контагиозный моллюск —
Контагиозный моллюск (molluscum contagiosum, заразительный моллюск) — инфекционное заболевание, характеризующееся появлением мелких, плотных, слегка блестящих эритематозных узелков внизу живота, на половых органах, лобке, внутренней поверхности бедер.
Что провоцирует / Причины Контагиозного моллюска:
Возбудителем контагиозного моллюска является фильтрующий вирус группы оспенных вирусов.Вирус поражает только человека, не переносится животными и близок к вирусам оспы. Существует 4 типа вируса контагиозного моллюска (MCV-1, MCV-2, MCV-3, MCV-4). Из них наиболее распространён MCV-1, а MCV-2 обычно проявляется у взрослых и часто передается половым путем. Также может передаваться через воду (например, бассейн). Внутри образования находится жидкость, через которую он переносится и размножается.
Патогенез (что происходит?) во время Контагиозного моллюска:
Контагиозный моллюск передается половым, а также бытовым путем (при пользовании общими с больным ванной, постелью, мочалкой и др.). Нередко заражение, особенно детей, происходит в плавательных бассейнах. Известен больной, у которого появились типичные узелки контагиозного моллюска на татуированных участках тела через 7 месяцев после нанесения татуировки.Вирус сохраняется в пыли жилищ, нередко наблюдаются эпидемические вспышки в детских коллективах. Возникновению моллюска способствуют несоблюдение правил личной гигиены и гигиены жилища, а также заболевания, снижающие защитные силы организма (описаны случаи контагиозного молюска у лиц среднего и пожилого возраста с аллергическими болезнями или иммунодефицитными состояниями и длительно получавшими гормональные и цитостатические препараты).
Заболевание распространено во всех странах мира, как в спорадической, так и в эпидемиологической формах.
Симптомы Контагиозного моллюска:
Инкубационный период контагиозного моллюска длится от 14-15 дней до нескольких месяцев. Клиника заболевания весьма характерна.Локализация контагиозного моллюска: наружные половые органы, бедра, ягодицы или нижняя часть живота.
На неизмененной коже появляются приподнятые узелки. Они имеют полушаровидную форму. По цвету совпадают с нормальной окраской кожи или слегка розовее ее, единичные или множественные. В середине полусферы имеется вдавление, чем — то напоминающее человеческий пупок. Величина этих безболезненных поражений, появляющихся обычно спустя 3-6 недель после заражения, варьирует от 1 мм до 1 см в диаметре; они имеют розовато-оранжевую окраску с перламутровой верхушкой. При надавливании на узелок из него, как из угря, выделяется творожистая пробка. Чаще всего контагиозный моллюск не доставляет серьезных неприятностей и исчезает сам по себе примерно в течение 6 мес; поэтому лечение требуется не во всех случаях.
Субъективные ощущения отсутствуют, но иногда в области узелков появляется чувство зуда. Возможно присоединение вторичной бактериальной инфекции с воспалительной реакцией. Признаки заболевания наблюдаются от 2 недель до 4 лет.
Последствия контагиозного моллюска
Контагиозный моллюск — это болезнь, не вызывающая серьезных последствий, однако при появлении признаков контагиозного моллюска к врачу обращаться необходимо.
Во-первых, потому что контагиозный моллюск на взгляд неспециалиста легко спутать с другими похожими по симптоматике заболеваниями, некоторые из которых очень серьезны (например, сифилис). Следовательно, при признаках контагиозного моллюска врач-дерматовенеролог должен провести дифференциальную диагностику.
А во-вторых, проявление симптомов контагиозного моллюска говорит о том, что иммунная система человека ослаблена. А это, в свою очередь, может быть вызвано присутствием в организме других инфекций. Поэтому при появлении симптомов контагиозного моллюска больного необходимо обследовать на все инфекции, передающиеся половым путем, в том числе и на ВИЧ.
Диагностика Контагиозного моллюска:
Диагноз не вызывает затруднений. Он основывается главным образом на клинической картине, в сомнительных случаях подтверждается результатами гистологического исследования (обнаружением моллюсковых телец в цитоплазме клеток эпидермиса). Дифференциальный диагноз проводят с бородавками, красным плоским лишаем, множественной формой кератоакантомы, эпителиомой.При микроскопическом исследовании содержимого узелков обнаруживают ороговевшие клетки эпидермиса и большое количество своеобразных, типичных для этого заболевания овоидных (моллюсковых) телец. По данным гистологического исследования, включения формируются в базальных слоях эпителия. Они постепенно увеличиваются в размерах, оттесняют ядро в сторону и заполняют собой клетку.
Лечение Контагиозного моллюска:
Если в ходе обследования установлено, что кожа пациента действительно поражена данным видом сыпи, а не содержит доброкачественные или злокачественные новообразования, лечение контагиозного моллюска не обязательно. Около 6 месяцев понадобится изначально здоровому организму, чтобы побороть симптомы вируса, и чаще всего дерматовенерологи делают ставку на самостоятельное выздоровление без применения препаратов.Для ускорения процесса, в зависимости от стадии заболевания, выраженности симптомов, а также состояния иммунитета пациента, медики останавливаются на одном из нескольких методов лечения контагиозного моллюска.
Выделяют четыре основных метода лечения контагиозного моллюска. Конкретный метод может выбрать лишь врач в конкретном случае:
1. Механическое выдавливание узелков (выскабливания острой ложкой) с последующей обработкой пораженной поверхности 5% спиртовым раствором йода;
2. Диатермокоагуляция или прижигание;
3. Обработка противовирусными мазями и иммуномодуляторами.
4. При наличии очень большого количества узелков (генерализованные формы контагиозного моллюска) следует назначать антибиотики тетрациклинового ряда (тетрациклин, олететрин, метациклин, доксициклин, хлортетрациклин).
Моллюск лечить в домашних условиях не стоит по ряду причин:
Во-первых, его можно спутать с доброкачественной или злокачественной опухолью кожи и самолечение может резко усугубить недуг.
Во-вторых, так как некоторые формы моллюска протекают совместно со СПИДом, требуется специальное обследование и лечение.
Удаление производят местным применением жидкого азота или сухого льда.
Сложность борьбы с инфекцией состоит в том, что этот вирус содержит ДНК. Таким образом, современная медицина не дает возможности избавиться от него совершенно. Это заболевание является хроническим. Тем не менее, избежать рецидивов вполне реально. Разумеется, это требует постоянной терапии и регулярного наблюдения у врача. Основные методы борьбы с симптомами болезни относятся к общему укреплению иммунной системы организма. Именно при ослаблении иммунитета возникают рецидивы.
В течение всего периода терапии осуществляется врачебный контроль со стороны специалиста-дерматовенеролога. Только после исчезновения симптомов контагиозного моллюска, человек может вернуться к половой жизни. Так как существует и бытовой путь передачи инфекции, следует избегать использования белья, постели и ванной больного. По той же причине при выявлении вируса у одного члена семьи рекомендовано обследовании остальных и в первую очередь человека, с которым пациент находится в интимных отношениях.
Прогноз благоприятный.
Профилактика Контагиозного моллюска:
Профилактика заключается в соблюдении правил личной гигиены жилищ. Для предупреждения распространения инфекции необходима изоляция больного ребенка из организованного коллектива, проведение профилактических осмотров детей в дошкольных детских учреждениях и школах, таких как ежедневная смена нательного и еженедельная смена постельного белья, пользование только своими личными вещами (мочалкой, полотенцем и т.д.), ежедневный душ, особенно после посещения бассейна, сауны или полового контакта.Если в семье есть дети, которые посещают детское учреждение — садик или ясли — то их необходимо регулярно тщательно осматривать, а в случае подозрений на наличие контагиозного моллюска немедленно показать врачу. Разумеется, первая мера профилактики всех передающихся половым путем заболеваний (ЗППП) — разборчивость в выборе половых партнеров — в полной мере относится и к заболеванию контагиозным моллюском.
К мерам профилактики контагиозного моллюска можно отнести также раннее выявление случаев заболевания контагиозным моллюском, своевременное лечение больных и их половых партнеров.
Отдельно нужно сказать и о том, что если в семье есть больной контагиозным моллюском, то во время, пока проводится его лечение, он должен находиться в некоторой изоляции: пользоваться только своими личными вещами и посудой, избегать половых и тесных физических контактов с остальными членами семьи, не посещать бассейн или сауну.
При выполнении всех этих несложных рекомендаций шансы на то, что остальные члены семьи не заразятся контагиозным моллюском, очень велики.
К каким докторам следует обращаться если у Вас Контагиозный моллюск:
ДерматовенерологВас что-то беспокоит? Вы хотите узнать более детальную информацию о Контагиозного моллюска, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Инфекционные и паразитарные болезни:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.симптомы, описание с фото, причины, диагностика и лечение. Отзывы о лечении
Подкожный моллюск — это вирусное заболевание, которое стоит у себя заподозрить, если на коже начинают появляться подозрительные мелкие прыщики размером от крупной горошины до просяного зернышка. Они могут доставлять немало неудобств, потому требуют повышенного внимания, правильного и скрупулезного лечения.
Особенности недуга
Сразу стоит оговориться, что подкожный моллюск не имеет ничего общего с живыми моллюсками и какими-либо другими живыми существами. Хоть официально это заболевание и названо контагиозным моллюском. В действительности свое название вирус получил из-за содержимого, которое находится внутри этого прыщика. Это некая белая непрозрачная масса с вкраплениями ороговевших клеток кожного эпителия. Подкожный моллюск под микроскопом отдаленно напоминает раковины моллюсков, отсюда и такое название.
Хорошей новостью для многих будет тот факт, что по всей поверхности кожи данное заболевание не распространяется. Однако больной вполне способен стать носителем этого недуга, начать активно передавать его окружающим. Важно в этом случае как можно быстрее избавиться от подкожного контагиозного моллюска. Это следует сделать не только для эстетического эффекта, но и из-за ряда возможных неприятных симптомов, которые постоянно сопровождают данное заболевание.
Кто находится в группе риска
Чаще всего, к сожалению, проявляется подкожный моллюск у детей. В первую очередь именно они находятся в группе риска. Проявляется он у несовершеннолетних преимущественно в возрасте от одного до десяти лет. Заразиться им проще всего при контакте с другим носителем. Подкожный моллюск у взрослых также проявляется, хотя значительно реже.
В большинстве случаев заражаются этим заболеванием в песочнице, на пляже, при использовании чужой одежды, в бассейне. По фото подкожного моллюска у взрослых можно сделать вывод, что у них он обычно появляется на животе или внутренней поверхности бедер, иногда поражает половые органы.
У детей своеобразные прыщики-узелки появляются на руках, лице, груди, плечах и животе. Нужно понимать, что точно установить источник заражения, как правило, бывает весьма затруднительно из-за того, что болезнь проявляется не сразу, а в срок от двух недель до трех месяцев.
По сути, подкожный моллюск — доброкачественное вирусное поражение кожи, а в некоторых случаях слизистых оболочек. Провокаторами этого заболевания становятся ДНК-клетки, которые по своей структуре похожи на возбудителей оспы. В детском возрасте подкожный моллюск нередко проявляется из-за того, что иммунитет малышей слишком слаб и уязвим.
Причины
Данное заболевание вызывается ортопоксвирусом, который является непосредственным родственником натуральной оспы, ветрянки и вакцинии. Подкожный моллюск у детей внедряется в верхние слои эпидермиса, стимулируя ускоренное деление клеток. В конечном счете формируются специфические наросты, имеющие характерный внешний вид.
Причины появления этого недуга следующие:
- тесный и непосредственный контакт с инфицированным человеком при соприкосновении кожа к коже;
- купание в одном бассейне с зараженным;
- использование одних игрушек, общей посуды или белья с носителем вируса.
Стоит отметить, что этому заболеванию подвержены исключительно люди. Взрослые преимущественно заражаются во время полового контакта, когда соприкасаются кожей с партнером. При этом сам факт соития на заражение никакого влияния не оказывает, именно по этой причине большинство медицинских международных организаций не относят его к группе инфекций, передающихся половым путем. Код МКБ контагиозного моллюска В08.1. Он относится к категории «Другие вирусные инфекции, характеризующиеся поражениями кожи и слизистых оболочек, не классифицированные в других рубриках».
У совершеннолетних пациентов пораженными оказываются внутренняя поверхность бедра, промежность, наружные половые органы, нижняя часть живота.
Если заражение произошло бытовым путем, конкретной локализации моллюска не существует, его можно встретить на любых участках кожи. Благоприятным условием для его распространения являются микротравмы и повреждения на коже. В большинстве ситуаций случаи заражения имеют исключительно единичный характер, даже несмотря на его высокую контагиозность. При этом в детских садах при распространении вируса он может приобрести эндемический характер.
Определить по фото подкожного моллюска совсем не сложно. Факторами, способствующими его распространению, являются, помимо контактов с кожей, влажная атмосфера, скученность. Вскоре после появления первых клинических признаков заболевания оно распространяется по всему телу путем самозаражения. Приобретенные и врожденные иммунные дефициты на клеточном уровне способствуют этому заражению. В несколько раз выше уязвимость организма к этому недугу у людей с ВИЧ-инфекцией, так как у них значительно снижен иммунитет.
Из-за того, что главным возбудителем этого заболевания является ДНК-вирус, полного излечения добиться вам не удастся. Но современные методы позволяют достичь стойкой и продолжительной ремиссии.
Симптомы
Когда инкубационный период остается позади, на коже возникают единичные плотные узелки, которые являются безболезненными. Они имеют округлую форму, белый цвет. Именно они и поражены этим заболеванием. Цвет кожи вокруг пораженного места остается неизменным, может приобрести только слегка розовый оттенок. В некоторых случаях появляется перламутровый или восковидный блеск.
После этого начинает происходить стремительное увеличение количества элементов этого недуга за счет самозаражения. Размеры высыпания могут быть различными — от горошины до просяного зерна. При слиянии нескольких элементов могут образовываться даже гигантские контагиозные моллюски, имеющие характерный вид полусферических папул с запавшей центральной частью.
Узелки могут располагаться в любой части нашего тела. Крайне неприятно смотреть на фото с контагиозным моллюском на лице. Как раз из-за того, что на втором этапе самозаражение происходит преимущественно через руки, поражены оказываются участки кожи, которые чаще всего с ними соприкасаются. Это шея, лицо, верхняя часть туловища, в некоторых случаях сами кисти рук. Высыпания носят беспорядочный характер, а их количество может достигать нескольких сотен только у одного пациента. Если человек практикует непроизвольные почесывания, трение рук, то это будет только увеличивать количество контагиозных моллюсков на теле.
Если случайно или специально надавить на контагиозного моллюска, из него выделится кашеобразная белая масса, которая будет состоять из лимфоцитов и ороговевших клеток. Также в ней содержатся специфическое моллюскообразные тельца. Субъективные ощущения при появлении и распространении данного недуга в большинстве случаев отсутствуют, некоторые пациенты только могут отмечать незначительную инфильтрацию, встречающуюся при присоединении вторичной инфекции, характерный зуд.
При возникновении атипичных форм контагиозного моллюска вогнутого центра на высыпаниях может не быть вовсе, при этом сами элементы бывают слишком маленького размера. У несовершеннолетних профузные формы определяют у пациентов с атопическим дерматитом, иммунодефицитом, лейкемией. Как правило, данное заболевание протекает без каких-либо нарушений, лишь в редких случаях возможны гнойные и асептические абсцессы вокруг данной зоны поражения. В исключительных случаях появляется суперинфекция, после которой на коже остаются рубцы.
Если подводить итог описанию симптомов данного недуга, то они проявляются в прыщиках сравнительно небольшого размера, как правило, от двух до пяти миллиметров. Количество появившихся узелков в большинстве случаев не превышает двадцати. Внешне эти прыщики имеют характерную ямочку в центре и форму купола. Поначалу они очень плотные, но со временем становятся значительно мягче.
Диагностика
Определить даже по фото подкожного моллюска у детей и взрослых не составит никакого труда. При этом с полной уверенностью это может сделать только профессионал. Если у вас или вашего ребенка появляются соответствующие симптомы, следует незамедлительно обращаться за консультацией к дерматологу.
Врач сможет поставить точный диагноз на основании детального визуального осмотра пациента. Если возникают какие-либо сомнения, для диагностики следует применить гистологическое исследование. В его рамках моллюсковые тельца обнаруживаются в цитоплазме клеток эпидермиса.
Дифференцировать контагиозный моллюск необходимо при возникновении похожих заболеваний. Например, различных форм кератоакантомы, красного плоского лишая, бородавок.
Опасность данное заболевание в первую очередь представляет из-за неприглядного внешнего вида. В этом убеждаешься, когда видишь фото контагиозного моллюска на лице. Когда такие проблемы появляются у несовершеннолетних, многие родители начинают всерьез переживать о возникновении осложнений этой кожной инфекции.
В действительности ни к каким серьезным осложнениям этот недуг не приводит. Единственная опасность заключается в присоединении вторичной бактериальной инфекции. Это происходит при некорректном лечении патологии, несоблюдении гигиенических правил, а также при случайных или умышленных повреждениях новообразований.
В подобных ситуациях контагиозный моллюск может дать осложнения в виде микробного дерматита. Избавиться от него не представляет особого труда, но в местах формирования наростов, как правило, остаются рубцы.
Хирургический метод лечения
При лечении подкожного моллюска у детей и взрослых хороший эффект дает хирургическое удаление. Его проводят после предварительной местной анестезии с помощью кюретажа под пленкой. Опытному врачу под силу за один сеанс удалить большое количество этих контагиозных моллюсков, так как пациент практически не ощущает боли во время процедуры.
Как правило, лечение подкожного моллюска с помощью оперативного хирургического вмешательства — один из самых распространенных способов избавления от этого недуга. В большинстве случаев врачи рекомендуют ограничиваться одним сеансом в месяц. Так, в течение нескольких месяцев можно добиться полного клинического выздоровления.
В этом случае происходит механическая ликвидация пораженных кожных элементов, которые вызваны фильтрующим вирусом. Удаление узелков производят после тщательной обработки кожи кремом с местной анестезией. После этого каждый элемент отдельно захватывается с боков хирургическим пинцетом, затем выдавливается или выскабливается острой ложкой Фолькмана. После удаления поврежденное место обрабатывается настойкой бриллиантового зеленого, йода или марганцовокислым калием на протяжении трех — пяти дней. Чтобы избежать дальнейшего появления узелков, на пораженные участники кожи рекомендуется наносить противовирусную мазь.
Большим плюсом этого метода лечения является то, что после операции не остается следа от содержимого этих узелков, только в редких случаях после кюретажа рекомендуется электрокоагуляция мест поражения. Чаще всего травмы кожным покровам наносятся минимальные.
Среди вариантов, как удалить контагиозный моллюск, радиоволновой метод или путь криодеструкции. При радиоволновом удалении этого заболевания производится их деструкция при помощи радиоволнового излучения.
Перед тем как выполнять удаление узелков, выполняется местная аппликационная анестезия с помощью крема «Эмла». Стоит отметить, что радиоволны воздействуют исключительно на узелки контагиозного моллюска, не повреждая при этом окружающие ткани, не оставляя следов, которые можно заметить невооруженным глазом.
Удаление элементов контагиозного моллюска с помощью радиоволнового метода намного менее травматично и безболезненно, чем механический способ. На заключительном этапе проводится иммуномодулирующая и противовирусная терапия.
Путь криодеструкции заключается в удалении узелков с помощью их вымораживания жидким азотом при низких температурах. Криодеструкция проводится с помощью нанесения жидкого азота на вредоносные элементы ватным тампоном или их распыления аэрозольным криодекструктором на протяжении десяти-пятнадцати секунд. Обычно этот метод считается эффективным, когда узелки совсем небольшие, в диаметре до одного миллиметра, и если их немного. В рамках данной терапии также прописываются иммуномодулирующие препараты, лечение полового партнера, когда речь идет о взрослом пациенте, обеззараживание предметов обихода.
Теперь вы сможете определить даже по фото подкожный моллюск у детей. Стоит знать, что в некоторых случаях применяется удаление этих узелков с помощью лазера. В большинстве случаев этот метод признается самым предпочтительным и эффективным. В дерматологии используется углекислотный лазер, который позволяет удалять патологически пораженные ткани слой за слоем. Это делается с максимальной точностью без механического или термического травмирования здоровой кожи.
Среди достоинств лазерной методики выделяют бесконтактность, бескровность, возможность визуального контроля над операцией, стерильность, отличный косметический результат, когда не остается никаких следов от новообразования. Удаление проводится под местной анестезией.
Другие способы
Если высыпаний совсем немного, то эффективными оказываются химиопрепараты. Но их не рекомендуется использовать на протяжении длительного времени, так как это способно привести к раздражающему действию на кожу.
При незначительной диссеминации также применяют УФО-терапию. Целебные ультрафиолетовые лучи оказывают десенсибилизирующее, общеукрепляющее, противовоспалительное и иммуностимулирующее действие. Главное, перед тем как начать светолечение лучами ультрафиолетового диапазона, установить наличие индивидуальной чувствительности к этому методу, а также оптимальную биодозу, которая индивидуальна для каждого пациента. Определяют ее с помощью пробного облучения кожных покровов предплечья или ягодицы. Помните, что УФО-терапия противопоказана при предраковых поражениях кожи, альбинизме, системной красной волчанке, дерматомиозите, сильной восприимчивости к светотерапии, пигментной ксеродерме.
При лечении несовершеннолетних часто используется метод аппликации туберкулином. В детской дерматологии его применяют как один из самых безболезненных и безопасных. Это новая и современная методика, пока не существует более-менее точных данных о ее эффективности. Главное, чтобы несовершеннолетние были предварительно привиты изопринозином или БЦЖ.
Мази
Часто в борьбе против этого заболевания используют мази. Их прописывают взрослым, которые стремятся удалить эти дерматологические проявления. Подобную тактику применяют в тех случаях, если по каким-либо причинам не рекомендуется или не хочется прибегать к хирургическим методам. Главное — не принимать самостоятельно такие решения, а обязательно посоветоваться с врачом.
В качестве щадящей терапии удалить контагиозного моллюска можно даже в домашних условиях при помощи местных препаратов. Например, такие методы рекомендуют несовершеннолетним, помня, что для малыша любой вариант удаления наростов сопряжен со стрессом.
Мази с противовирусными активными ингредиентами воздействуют непосредственно на возбудителей, разрушающих ДНК, и на причину формирования папул. Средства следует наносить несколько раз в сутки на протяжении одного-трех месяцев. Точный срок будет зависеть от количества высыпаний, их склонности сливаться в крупные и опасные бляшки. Среди наиболее подходящих в этих случаях медикаментов считаются «Виферон», «Ифагель», «Оксолин», «Ацикловир».
Есть несколько способов лечения этого заболевания с помощью народных средств, основанных на бабушкиных рецептах. По отзывам о лечении контагиозного моллюска, они оказываются эффективными только при использовании комплексной терапии. Перед тем как выбрать тот или иной способ, следует обязательно проконсультироваться с врачом.
Например, можно растереть до состояния кашицы несколько зубчиков чеснока. Смешайте полученную смесь с одной чайной ложкой сливочного масла. Доведите массу до однородной консистенции, а затем наносите три раза в сутки на новообразования.
Еще один рецепт основан на череде. Две столовые ложки этой травы залейте одним стаканом кипятка, а после доведите отвар до кипения. Емкость, в которой будете его хранить, плотно закройте, дайте настояться в течение одного часа. Полученным настоем рекомендуется тщательно протирать папулы три раза в сутки.
Концентрированный раствор перманганата калия, известный в народе как марганцовка, используют, чтобы протирать пораженные участки кожи. Это позволяет окончательно избавиться от любых проявлений данного заболевания в достаточно короткие сроки. Главное — относиться с осторожностью к этому и другим методам лечения, предварительно обязательно проконсультироваться с врачом.
При лечении контагиозного моллюска применяют даже сок некоторых растений, например, черемухи. Его часто используют в качестве давно и эффективно зарекомендовавшего себя средства, помогающего заживлять пораженную кожу уже после удаление вредоносных узелков, которые появляются при данном заболевании. Наносить сок черемухи нужно на ранки каждый день до полного заживления. Для получения сока черемухи его следует отжать из свежих листьев растения, а после хранить в плотно закрытой посуде в прохладном месте, лучше всего в холодильнике. Помните, что срок действия этого средства небольшой — всего несколько суток. Затем придется отжимать сок из листьев снова.
Если вы решили использовать сок чистотела, стоит быть вдвойне осторожным. Это хоть и эффективное средство, но само растение считается ядовитым. Проконсультировавшись с врачом, наносите средство на поврежденные участки тела. Приготовить сок растения можно самостоятельно. Если такой возможности нет, приобретите настойку чистотела в готовом виде, она продается практически в любой аптеке, которая встретится на вашем пути.
Высокую эффективность против данного недуга продемонстрировал сбор лекарственных трав. Для его приготовления следует взять цветки календулы, листья эвкалипта, березовые и сосновые почки, траву тысячелистника, ягоды можжевельника. Все ингредиенты тщательно смешайте, взяв по три столовых ложки каждого компонента. Затем измельчите готовую смесь. Одну столовую ложку сбора залейте стаканом кипятка. Через час процедите целебное средство. Настой используют как наружное средство для обработки высыпаний. Также его можно принимать внутрь по 100 мл два раза в сутки.
Вирус на половых органах
Следует обязательно избавляться от вируса, если появился контагиозный моллюск на лобковой части у женщин или на наружных половых органах мужчин. При этом также следует проинформировать о возникшей проблеме своего полового партнера, чтобы он также предпринял соответствующие меры.
Как правило, в таких случаях врач готов справиться с проблемой в амбулаторных условиях. Когда необходимо вывести контагиозный моллюск на паху, его могут ликвидировать одним из вышеперечисленных методов. Чаще всего это делают с помощью острой ложечки Фолькмана или пинцета. Если поражены обширные кожные покровы, то обязательно применение противовирусных препаратов. Без них полностью избавиться от недуга не удастся, если не пропить их курсом, новообразования будут возвращаться снова и снова.
Фото контагиозных моллюсков у женщин на лобковой части в статье не представлены по этическим соображениям. Но можно себе представить, насколько отталкивающе это выглядит в живую.
Профилактика
Полезно будет провести профилактику от контагиозного моллюска в паху и на других участках кожи.
Как правило, прогноз избавления от этого заболевания благоприятный. Проблемы могут возникнуть только у пациентов с иммунодефицитным состоянием.
Эффективна профилактика, которая заключается в соблюдении элементарных правил личной гигиены в дома и в местах общественного пользования. При постановке данного неприятного диагноза следует изолировать инфицированных детей, особенно от сверстников, которые наиболее подвержены заражению из-за неокрепшего иммунитета. Карантин в таком случае по длительности совпадает со сроком инкубационного периода. Его точные сроки рекомендуется уточнить у врача. Также следует ежедневно подвергать профилактическим осмотрам весь обслуживающий персонал и детский коллектив при появлении носителя вируса.
Кишечные вирусы человека в моллюсках, часть 1 «Global Aquaculture Advocate
Разведка
Джордж Дж. Флик-младший, доктор философии Дэвид Д.Кун, доктор философии
Ротавирусы
Инфекционные ротавирусы можно найти во многих образцах моллюсков и водоемах по всему миру. Плотность населения сильно влияет на уровень загрязнения.Вирусы, патогенные для человека, были обнаружены в моллюсках, выловленных из утвержденных водоемов. На основании индикатора фекальных колиформ и наличия Escherichia coli коммерческие моллюски, устрицы, мидии, моллюски и моллюски были связаны со вспышками гастроэнтерита. Загрязнение происходит в результате сброса очищенных и неочищенных сточных вод, непреднамеренного сброса городских стоков и сбросов с лодок, а также через реки, когда сбросы сточных вод происходят в пресной воде.Кроме того, значительный вклад внесло загрязнение из источников диких и домашних животных.
До недавнего времени было трудно оценить вирусное заражение и его возможное влияние на здоровье населения. Основными патогенными кишечными вирусами, способными выжить и сохраняться в окружающей среде и способствовать вспышкам, являются энтеровирус, вирус гепатита А, Норуолк-подобный вирус, ротавирус и астровирус.
Обнаружение
Технологический прогресс в методах молекулярного обнаружения привел к разработке чувствительных, специфических анализов, таких как полимеразная цепная реакция с обратной транскрипцией (ОТ-ПЦР) и гибридизация, для обнаружения вирусов, в том числе вирусов, которые плохо растут или не растут вообще в клетке. культуры, включая норволкоподобный вирус, вирус гепатита А и ротавирус.Более того, предварительные шаги, такие как концентрирование вирусов в образцах и очистка нуклеиновых кислот, необходимы для окончательной точности и воспроизводимости ПЦР.
Были предложены различные методы определения вирусной контаминации на основе целых моллюсков или препарированных тканей для всех типов вирусов. Метод, основанный на препарированных тканях, считается специфическим, надежным и воспроизводимым, он обеспечивает получение экстракта нуклеиновой кислоты, который позволяет обнаруживать большинство кишечных вирусов.
Ротавирусная болезнь чаще всего встречается у младенцев и детей раннего возраста.Однако дети старшего возраста и взрослые также могут заразиться ротавирусом в результате употребления зараженных моллюсков. После того, как человек подвергся воздействию ротавируса, симптомы проявятся примерно через два дня. Рвота и водянистый понос могут длиться от трех до восьми дней. Дополнительные симптомы включают потерю аппетита и обезвоживание, что может быть особенно вредным для молодых людей, пожилых людей и людей с ослабленным иммунитетом. У здоровых взрослых, заболевших ротавирусной болезнью, симптомы обычно менее выражены, чем у других.
Европейские исследования
Были проведены различные исследования для изучения вирусного заражения. В ходе исследования, проведенного во Франции, устрицы, Crassostrea gigas , и мидии, Mytilus galloprovincialis , были собраны на трех участках, периодически подвергавшихся бактериальному заражению, что подтверждено подсчетом количества фекальных колиформ. Бактериальное заражение выше европейского стандарта 300 фекалий / 100 г было обнаружено в девяти пробах, и Salmonella было обнаружено в одном образце.
Вирусное заражение было обнаружено в основном в зимний период. Девять из 11 образцов устриц были заражены более чем тремя типами вирусов. Ротавирус был обнаружен в 30 образцах, что составляет 27 процентов протестированных животных.
В районах со сбросом сточных вод мидии запрещены к сбору и употреблению в пищу. На одном участке отбора проб 13 проб были отрицательными, а 23 — положительными на вирусное загрязнение. Шестнадцать образцов содержали ротавирусы.В двух образцах ротавируса обнаружено заражение одним вирусом.
На другом участке 13 из 37 проб были заражены как минимум тремя типами вирусов. Ротавирус был обнаружен отдельно в трех образцах и вместе с другими вирусами в 22 образцах. Обнаружение вирусов как в образцах устриц, так и в образцах мидий наблюдалось в основном в холодные месяцы с ноября по март.
Было проведено исследование встречаемости кишечного вируса человека у моллюсков на европейских рынках. В Испании исследование проводилось как на Атлантическом побережье, так и на Средиземном море.Как и ожидалось, в каждой из 11 зон отбора проб на атлантическом побережье плотность населения явно влияла на уровни загрязнения проб.
Ротавирус был обнаружен в небольшом количестве образцов. В образцах, взятых из Средиземного моря, о ротавирусе не сообщалось. Образцы, взятые из итальянских вод, содержали заражение ротавирусом на 32 процента.
В Греции ротавирус не был обнаружен у моллюсков, полученных из различных районов выращивания, с очисткой или без нее.Однако 100 процентов розничных образцов дали положительный результат на ротавирусы.
Пробы моллюсков, проанализированные на заражение ротавирусом из Великобритании, Ирландии, Нидерландов, Норвегии, Швеции, Дании и Германии, дали отрицательный результат.
Исследования Северной и Южной Америки
Пробы воды и Crassostrea gigas устриц были взяты из южного региона Бразилии, чтобы предоставить данные о вирусном заражении для дальнейших эпидемиологических исследований и действий правительства.В 84 пробах воды, взятых с июня по май следующего года, 19,0% были положительными на ротавирус. Заражение инфекционным ротавирусом подтверждено на уровне 12,5%.
Целью другого исследования в Бразилии была оценка образцов воды и мидий, Mytella guyanensis , собранных в мангровых зарослях, характеризующихся непрерывным сбросом бытовых сточных вод. Хотя Escherichia coli была обнаружена при низкой плотности в пробах воды, было показано, что мидии были более чем в 400 раз загрязнены в течение всего периода исследования.Ротавирусы были обнаружены в 88% проб воды и 100% проб мидий. Ожидались высокие уровни загрязнения.
В Мексике образцы устриц C. virginica были собраны в Мехико для определения наличия генотипов ротавирусов и оценки их способности вызывать желудочно-кишечные инфекции. Из 63 образцов 16 процентов устриц дали положительный результат на заражение ротавирусом.
Азиатские исследования
Исследование вирусного загрязнения было проведено в Китае в 45 преимущественно коммерческих районах выращивания моллюсков вблизи прибрежных городов.В течение августа было собрано 162 пробы. Образцы состояли из 91 моллюска семи видов, 19 Sinonovacula constrictai и Solen grandis бритвенных моллюсков, 18 Mytilus edulis и Perna viridis мидий, 17 Crassostrea gigas и C. plicatula устриц, девять кровей. трех видов моллюсков и восемь гребешков ( Pecten farreri и P. yesoensis ).
С помощью анализа полимеразной цепной реакции ротавирус был обнаружен в 7 процентах образцов: восьми моллюсках, двух моллюсках-бритвах и одном моллюске крови.В образцах устриц, мидий и гребешков ротавирус не обнаружен.
В другом исследовании были изучены распространенность и молекулярная характеристика ротавирусов в Таиланде. Всего было отобрано 114 проб воды и 110 проб устриц C. belcheri и протестировано на ротавирус группы А.
Ротавирус был обнаружен в 21 пробе воды и шести пробах устриц. Двадцать пять штаммов ротавирусов были разделены на четыре генотипа: G1, G2, G3 и G9. Штаммы G1, G2 и G9 продемонстрировали генетические последовательности, сходные со штаммами человека, тогда как G3 был тесно связан со штаммами животных.
В Южной Корее вирусы были собраны в 152 образцах моллюсков — 51 C. gigas устриц; 51 Манильский моллюск, Tapes philippinarum ; и 50 мидий Mytilus coruscus . Хотя присутствовали другие вирусы, включая норовирус, вирус гепатита А и вирус гепатита Е, ротавируса обнаружено не было.
Перспективы
Как отражено в результатах вышеупомянутых исследований, ожидается, что ротавирусы будут присутствовать во многих моллюсках и в водах, в которых они растут.Младенцы и маленькие дети больше всего страдают от гастроэнтерита, вызванного ротавирусом, хотя они не являются обычными потребителями моллюсков.
Взрослые могут болеть ротавирусами, но, поскольку их симптомы обычно не тяжелые, органы здравоохранения часто не сообщают о заболевании. Однако, поскольку наша популяция продолжает стареть и все больше людей имеют ослабленный иммунитет, регулирующие органы, обладающие юрисдикцией в области безопасности моллюсков, могут проводить дополнительные исследования, чтобы определить риски для здоровья, присутствующие при ротавирусах, и предложить соответствующие правила.
(Примечание редактора: эта статья была первоначально опубликована в печатном выпуске журнала Global Aquaculture Advocate за май / июнь 2015 г.)
НОВОСТЕЙ BBC | Великобритания | Англия | Беркшир
Следователи заявили, что с моллюсками, возможно, не обращались «должным образом» |
Рвотный микроб, поразивший около 500 посетителей ресторана Fat Duck Хестона Блюменталя, вероятно, был занесен через моллюсков, говорится в отчете.
Агентство по охране здоровья (HPA) заявило, что вспышка норовируса в январе и феврале усугубилась «запоздалым ответом» ресторана Berkshire.
Сообщалось о заболеваниях в других заведениях, где употребляли устриц из того же источника, говорится в отчете.
The Fat Duck заявила, что не отступила от своих «строгих» методов приготовления пищи.
«Несколько слабых мест»
Вспышка болезни, сосредоточившаяся на отмеченном звездой Мишлен заведении в Бре, продолжалась шесть недель с 6 января по 22 февраля.
Углубленное расследование было проведено HPA и специалистами по гигиене окружающей среды из Королевского района Виндзор и Мейденхед.
Он пришел к выводу, что причиной болезни был норовирус, который, вероятно, был занесен через моллюсков.
В отчете говорится, что устрицы подавались сырыми, а моллюски, возможно, не подвергались надлежащей обработке или приготовлению.
Следователи отметили несколько недостатков в процедурах в ресторане, которые могли привести к распространению вируса.
| Хочу заверить наших гостей, что они могут продолжать посещать нас с полной уверенностью |
В их число входило отсроченное реагирование на болезнь, персонал, работавший в то время, когда они не должны были заболеть, и использование неподходящих чистящих средств.
В отчете говорилось, что задержки могли повлиять на способность расследования установить точную причину заражения норовирусом.
Представитель Fat Duck сказал: «Мы рады, что отчет наконец был опубликован и в нем делается вывод о закрытии The Fat Duck и, что более важно, что норовирус был идентифицирован как причина, а не из-за любое нарушение наших строгих правил приготовления пищи.
«Мы были поражены этим вирусом во время национальной вспышки чрезвычайно распространенного и очень заразного вируса.
«Ресторан работает в обычном режиме с 12 марта, и я хочу заверить наших гостей, что они могут продолжать посещать нас с полной уверенностью».
«Общеизвестные риски»
Норовирус, известный как «зимняя рвота», является наиболее частой причиной желудочных сбоев в Великобритании.
Вирус, вызывающий внезапную рвоту и диарею, легко передается от одного человека другому при контакте с инфицированным человеком или через зараженную пищу или питье, касаясь загрязненных поверхностей или предметов.
The Fat Duck — один из самых знаменитых ресторанов Великобритании |
Региональный директор HPA на юго-востоке д-р Грэм Биклер сказал: «Это расследование было долгим, сложным и тщательным.
» Оно подтверждает хорошо известные риски, связанные с сырыми моллюсками.
«Устрицы и другие моллюски могут быть заражены норовирусом, происходящим из сточных вод, особенно в зимние месяцы.
« Люди, инфицированные норовирусом, могут легко передать вирус на продукты, которые они готовят.
«Вирус останется жизнеспособным и способен вызывать заболевание в тех продуктах, которые впоследствии не были подвергнуты тепловой обработке … чем интенсивнее обрабатываются продукты, тем выше вероятность заражения инфицированными лицами, работающими с продуктами питания».
HPA сообщило, что персонал ресторана полностью сотрудничал со следствием и что «Толстая утка» снова открылась в марте.
Безопасность морепродуктов — Экономика анализа опасностей и критических контрольных точек (HACCP)
Безопасность морепродуктов — Экономика анализа опасностей и критических контрольных точек (HACCP) — 3.Болезни и недомогания, связанные с морепродуктами 3,1 Европейский Союз
3,2 Япония
3,3 Канада
3,4 США
Ответственность за сбор и регистрацию данных о болезни и болезни, когда морепродукты связаны с мировым база распространяется среди большого количества агентств по многим страны. Даже внутри страны несколько агентств или часто вовлекаются организации.В Европе данные о пищевых продуктах данные о заболеваниях собираются и сообщаются страной-членом участники Всемирной европейской организации здравоохранения (ВОЗ) Программа надзора за инфекциями пищевого происхождения и Отравления (ФАО / ВОЗ, 1995, 1992, 1990). Качество и детализация Данные зависят от каждой страны-члена, представляющей отчетность. За Европейский Союз, все страны-члены участвуют, с наиболее полные данные по болезням и болезням, передаваемым из морепродуктов Данией, Финляндией, Германией, Нидерландами, Испанией, Швецией и Объединенное Королевство.Европейский Союз также инициировал Быстрый Система оповещения о еде. Эта система используется для уведомления всех участников страны Европейского Союза, когда любая страна-член обнаруживает небезопасные пищевые продукты. Пищевой продукт, причина опасности и страна происхождения.
В Соединенных Штатах основные источники информации о болезни и болезни, переносимые морепродуктами, являются центрами болезней Программа контроля (CDC) по эпиднадзору за вспышками пищевых заболеваний и база данных о случаях пищевого происхождения, связанных с моллюсками поддерживается Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) Северо-восток Группа технической поддержки.Данные CDC получены из отчетов пищевые вспышки, представленные департаментами здравоохранения штата в CDC. Данные FDA взяты из книг, новостей, отчетов CDC, файлы департаментов здравоохранения города и штата, Служба общественного здравоохранения региональные досье, истории болезни и архивные отчеты (Ahmed 1991). Данные о болезнях, связанных с морепродуктами, по Японии ежегодно публикуются Отдел ветеринарной санитарии, Бюро гигиены окружающей среды, Министерство здравоохранения и социального обеспечения, в рамках ежегодной статистики от всех болезней пищевого происхождения.Количество инцидентов (вспышек), регистрируются пациенты (случаи) и летальные исходы (Министерство Здоровье и благополучие 1987–1996). Данные по Канаде собираются Управление рыбной инспекции Канадского агентства по инспекции пищевых продуктов, Правительство Канады. Данные ежегодно сообщают о причине болезнь, описание продукта, вызвавшего заболевание, продукт тип, страна происхождения и количество инцидентов и случаев.
Болезни и болезни, переносимые морепродуктами, о которых сообщается в каждом отчете площадь или система представляют минимальное количество фактических переносимых морепродуктами случаи, которые происходят.Весьма вероятно, что многие из морепродуктов болезни (как и все болезни пищевого происхождения) не регистрируются Пациент не признается заболеванием пищевого происхождения. Однако эти агентства по сбору данных предоставляют единственные надежные наборы данных имеется в наличии.
Доступные данные по Европейскому Союзу (FAO / WHO 1995, 1992, 1990) для стран-членов с более полными данными обычно сообщить о количестве вспышек, когда рыба и моллюски замешаны в качестве источника вспышки 4 .В представленных данных обычно не указывается количество случаев 5 болезней и болезней в результате вспышек. Заболевания или вспышки болезней из рыба и моллюски в период с 1983 по 1992 год варьировались от 1,9 процента от общего числа вспышек пищевого происхождения в Соединенном Королевстве (Шотландия) до 12,4 процентов в Дании. Когда известный источник пищи был идентифицирован, диапазон вспышек рыб и моллюсков составлял от 4,4% в Соединенное Королевство (Англия / Уэльс) до 16.1 процент в Финляндии (таблица 2).
Продовольственное и ветеринарное управление Европейского Союза также инициировал систему быстрого оповещения о продуктах питания. Эта система используется для уведомить все страны-члены Европейского Союза, когда еда обнаружены продукты, являющиеся источником опасности для здоровья. В сообщается источник опасности и страна происхождения. Между 1992 г. и ноябрь 1997 г., 71 предупреждение о морепродуктах из этой системы представляли 42,5 процента всех предупреждений о еде.Морепродукты вовлечены, и количество из 71 предупреждения, в котором каждое было замешаны: живые мидии (14), продукты из тунца (9), рыба продукты, устрицы, кальмары и охлажденная сырая подошва (по 4), креветки, осьминоги и морепродукты (по 3), моллюски, раки, гребешки, каракатицы, анчоусы и лягушачьи лапки (по 2 штуки) и нильский окунь, замороженные мидии, замороженный окунь, двустворчатые моллюски, королевская креветка, лосось, сырое охлажденное филе кефали, рыбные брошки, рыбные консервы, моллюски, замороженные мидии (по 1).
Таблица 2. Сводная информация об общем количестве вспышки болезней, связанные с рыбой и моллюсками, выбранными страны Евросоюза с 1983 по 1992 год
Страна (а) | Вспышки | Процент Всего вспышек пищевого происхождения | Процент общие вспышки пищевого происхождения, когда они связаны с источником пищи известный |
Дания | 50 | 12.4 | 13,8 б) |
Финляндия | 45 | 11,9 | 16,1 (в) |
Франция | 125 | 7.4 | 10,2 (г) |
Германия | 23 | 4,2 | 7.1 (д) |
Нидерланды | 103 | 5.9 (ж) | 7,8 (г) |
Испания | 283 | 4,1 | 5,9 |
Швеция | 20 | 8.4 | 10,5 |
Великобритания (Англия / Уэльс) | 105 (в) | 3,2 | 4,4 (i) |
Великобритания (Шотландия) | 37 | 1.9 | 4,6 |
Источник: Получено из: (FAO / WHO 1995, 1992, 1990)
- Данные слишком неполные для отчетности по остальным странам
- 1983–1989 годы
- 1983–1989 годы
- 1983, 1988–1992
- 1983–1989 годы
- 1983-1989, 1991
- 1983–1989 годы
- 1983–1984, 1986–1991
- 1983–1984, 1986–1991
Основные источники 6 из опасность для здоровья 7 , а количество сообщений о каждом было: Salmonella (27), диарейное отравление моллюсками (16), паралитические моллюски отравление (8), Vibrio parahaemolyticus (7), гистамин (5), Vibrio cholerae (4), Listeria monocytogenes (3), Staphylococcus и неуточненное загрязнение (по 2 каждого), и Bacillus cereus, скомброидный токсин, ботулизм, Clostridium bifermentans , проблема упаковки (по 1 штуке).
Тридцать три разные страны были перечислены как экспортирующие страна продукта, о которой было сообщено. Каждый указан с количеством раз, когда продукт происходит из этой страны получили оповещение: Индия (7), Португалия и Таиланд (по 5), Испания и Китай (по 4), Великобритания, Сенегал, Гвинея и Перу (по 3), Франция, Италия, Марокко, Кения / Уганда, Турция, Кот-д’Ивуар, Нигерия, Вьетнам, Китай, Мавритания, Албания (по 2), Белиз, Греция, Шетландские острова, Новая Зеландия, Швеция, Шри-Ланка, Оман, Малайзия, Дания, Тунис, Кения и Нидерланды (по 1).
Категории, сообщаемые японской системой сбора данных: моллюски, свелфиш (рыба фугу) и другие, а также рыбная паста и прочие продукты из рыбы и моллюсков. Девяносто три процента вспышки болезней, переносимых морепродуктами, в Японии с 1987 по 1996 гг. из рыбы и моллюсков, в результате чего 87% случаев (29 012) (см. Таблицу 3). Тридцать четыре смерти произошли за десятилетний период. период. Все, кроме двух, принадлежали кувеллфишу. Всего вспышек от С 1987 по 1996 год насчитывалось 1 475 дел, в результате чего было 33 253 случая.
Таблица 3. Сводная информация о количестве переносимых морепродуктами вспышки болезней и случаи, связанные с рыбой и моллюсками в Япония, 1987-1996 годы
| Категория | Вспышки | Ящики | Смертей |
| Номер | |||
| Моллюски | 391 | 9 050 | 2 |
| Swellfish | 282 | 470 | 32 |
| Другое | 710 | 19 492 | 0 |
| Всего рыбы и моллюсков | 1 383 | 29 012 | 34 |
| Рыбная паста | 20 | 959 | 0 |
| Другое | 72 | 3 282 | 0 |
| Итого из рыбы и моллюсков | 92 | 4 241 | 0 |
| Всего | 1 475 | 33 253 | 34 |
Источник: Получено из (Министерство здравоохранения и социального обеспечения Японии. 1987-1996)
Когда причина болезней пищевого происхождения известна, 18 процентов вспышек из всех источников рыбы и моллюсков что составляет девять процентов случаев.Двадцать шесть процентов Смертность от болезней пищевого происхождения в Японии происходит от всех видов рыб и моллюски и продукты из рыбы и моллюсков (см. таблицу 4). За рыба и моллюски, большинство болезней, вызываемых бактериями, происходят от Vibrio parahaemolyticus в 75% случаев бактериальных заболеваний. Сальмонелла, Staphylocococcus aureus, Escherichia coli и Clostridium perfringens — другие основные источники болезней. За продукты из рыбы и моллюсков, эти же пять бактерий являются ведущие причины болезни, но распределение случаев среди бактерии распространяются более равномерно (таблица 5).Природные яды и химические вещества занимают шестое и седьмое место среди рыб и болезни, передаваемые моллюсками, и продукты, передаваемые из рыбы и моллюсков болезни.
Таблица 4. Доля от общего количества пищевых продуктов заболевания, связанные со вспышками болезней, переносимых морепродуктами, случаи и смертность в Японии, 1987-1996 гг.
| Категория | Вспышки | Ящики | Смертей |
| Процент | |||
| В процентах от общего числа известных вспышек | |||
| Рыба и моллюски | 24 | 11 | 49 |
| Продукты из рыбы и моллюсков | 2 | 2 | 0 |
| Всего рыбы и моллюсков | 26 | 13 | 49 |
| В процентах от общего числа вспышек | |||
| Рыба и моллюски | 17 | 8 | 47 |
| Продукты из рыбы и моллюсков | 1 | 1 | 0 |
| Всего рыбы и моллюсков | 18 | 9 | 47 |
Источник: Получено из (Министерство здравоохранения и социального обеспечения Японии. 1987-1996)
Таблица 5. Сводная информация о количестве морепродуктов вспышки болезней и случаи заболевания, вызванные возбудителем болезни, известным в Японии, 1987 по 1996 год
| Возбудитель | Рыба и моллюски | Продукты рыбы и моллюсков | ||
| Вспышки | Ящики | Вспышки | Ящики | |
| Salmonella spp. | 57 | 3 145 | 12 | 806 |
| Staphylococcus aureus | 43 | 958 | 28 | 1 068 |
| Clostridium botulinum | 0 | 0 | 9 | 21 |
| Vibrio parahaemolyticus | 680 | 17 685 | 27 | 943 |
| Escherichia coli | 18 | 930 | 1 | 362 |
| Clostridium perfringens | 4 | 537 | 5 | 868 |
| Bacillus cereus | 2 | 47 | 0 | 0 |
| Yersinia enterocolitica | 0 | 0 | 0 | 0 |
| Campylobacter jejuni / coli | 4 | 88 | 0 | 0 |
| Холерный вибрион не-O1 | 3 | 28 | 0 | 0 |
| Другое | 4 | 43 | 0 | 0 |
| Бактерии | 815 | 23 461 | 82 | 4 068 |
| Химическое вещество | 23 | 505 | 7 | 134 |
| Натуральный яд | 333 | 637 | 1 | 12 |
| Неизвестно | 163 | 4 140 | 2 | 34 |
Источник: Получено из (Министерство здравоохранения и социального обеспечения Японии. 1987-1996)
С 1991 по 1997 год в общей сложности 78 заболеваний, связанных с морепродуктами. вспышки, у которых было 169 случаев, были зарегистрированы в Канаде.Вершина три причины вспышек были от гистамина, фекальных колиформ, и продукты разложения, на долю которых приходилось 62 процента случаи. Три основные причины общего количества случаев были из гистамин, продукт разложения и паралитическое отравление моллюсками, вместе составляют 60 процентов всех случаев (см. таблицу 6).
Таблица 6. Сводные данные о количестве переносимых морепродуктами вспышки болезней и случаи заболевания в Канаде по возбудителям с 1991 г. по 1997
| Возбудитель | Вспышки | Ящики |
| Гистамин | 19 | 55 |
| Колиформы фекальные | 15 | 15 |
| Разложение | 14 | 26 |
| Паралитическое отравление моллюсками | 6 | 21 |
| Токсин сигуатеры | 6 | 14 |
| ЦСП | 4 | 4 |
| Staphylococcus aureus | 2 | 2 |
| Большое количество бактерий | 2 | 2 |
| Escherichia coli | 2 | 3 |
| Vibrio parahaemolyticus | 2 | 2 |
| Тетрамин | 1 | 2 |
| Сальмонелла | 1 | 12 |
| E.coli и сальмонелла | 1 | 1 |
| Salmonella и S. aureus | 1 | 4 |
| Аллергия на необъявленный ингредиент | 1 | 1 |
| Паразиты | 1 | 5 |
| Всего | 78 | 169 |
Источник: Получено из (Andruczyk 1998)
Всего 29 видов рыб и моллюски и / или морепродукты были причастны к переносимым из морепродуктов болезни.В первую шестерку по числу вспышек вошли мидии (13), моллюски (12), тунец (10), барракуда (5) и марлин (3). Эти шесть составили 56 процентов вспышек. Первая семерка по количеству случаев были тунец (37), мидии (28), моллюски (20), барракуда (13), хвосты омара (12), марлина (9) и устрицы (9), что составляет 76 процент всех вспышек. Все остальные виды или продукты замешанные (от одной до трех вспышек; от одного до шести случаев) были щупальцами, махи махи, макрель, рыба-меч, крабовое мясо, лосось, устрицы / квахоги, моллюски и соусы, пикша и моллюски, палтус, филе подошвы, акулы, гребешки, лосось / креветки / гребешки, минтай, куриная пикша, креветки, квахоги, рыба-рыба и рыба-попугай / рыба-доктор.
Морепродукты, вызывающие болезни в Канаде с 1991 по 1997 год приехали из 13 разных стран или групп стран. Вершина тремя странами, производящими продукты, вызывающие вспышки, были Канада (40) и США (19), что составляет 76 процентов вспышки. В других странах произошло от одной до четырех вспышек и / или от одного до шести случаев были Сингапур, Эквадор, Таиланд, Китай, Канада / США, Перу, Индия, Куба, Фиджи, Гайана и Тринидад и Тобаго.Четыре вспышки (шесть случаев) не удалось отследить к источнику продукта.
В США болезнь или болезнь, переносимая морепродуктами сообщалось Центрами по контролю за заболеваниями с 1978 по 1987 гг. всего 558 вспышек с 5 980 случаями. Однако рыба и моллюски составили только 10,5% всех вспышек и 3,6% всех случаев, когда болезни пищевого происхождения от всех пищевых продуктов считается. Количество заболевших от говядины (4 процента) и индейка (3.7 процентов) превышает общее количество морепродуктов, тогда как свинина (2,7 процента) и курица (2,6 процента) несколько ниже. Если рыба и моллюски (2,3 процента) и рыба (1,2 процента) отдельно, количество зарегистрированных случаев от каждого составляет ниже, чем для любого мясного продукта животного происхождения. Однако когда только мышцы продукты (красное мясо, рыба, птица) потребляются, из морепродуктов болезни составляют 56 процентов всех вспышек и 21 процент включены все случаи происшествий неустановленной этиологии.Эти данные и последующие для США доступны в более подробно (Ахмед 1991).
С 1978 по 1987 год CDC сообщил о 38 рыбных промыслах, связанных с морепродуктами. вспышки (351 случай), связанные с рыбой и другими не моллюсками источники. Все вспышки, кроме трех, были вызваны инфекционными агентами. связанные с переработкой и приготовлением морепродуктов. Неизвестно возбудители вызвали еще 16 вспышек (203 случая). Сорок моллюсков, связанных вспышки (476 случаев) были зарегистрированы из известных патогенных источников.Еще 88 вспышек (3 271 случай) произошли из неизвестных источников. 49% были вызваны инфекционными агентами в целом. связанных с фекальным загрязнением, и 46 процентов были от инфекционные агенты, обычно связанные с переработкой и подготовка. С 1978 по 1987 год NETSU сообщил о 2 198 случаях Вспышки, связанные с моллюсками. Встречающиеся в природе водные возбудители вызвали 15 процентов вспышек и 85 процентов были вызваны к инфекционным агентам, обычно связанным с фекальным загрязнением.Еще 5098 случаев не могут быть связаны с известным агент (Ахмед 1991).
CDC сообщил о вспышках моллюсков (40 при известной этиологии) ассоциированный с Vibrio parahaemolyticus (15), гепатитом А. вирус (7), Shigella (4), Salmonella (3), Vibrio cholerae O1, другие вирусные, не-O1 V. c holerae, Clostridium perfringens, Bacillus cereus (по 2) и Staphylococcus (1).Случаи (476 случаев, когда этиология известна) были связаны с V. parahaemolyticus (176), S , альмонелла , нетифозная (80), Shigella (77), другие вирусные (42), вирус гепатита А. (33), Clostridium perfringens (28), V. cholerae O1 (14), Non-O1 V. cholerae (11), Staphylococcus aureaus (9) и Bacillus cereus (6). Случаи NETSU (2182 при известной этиологии) были ассоциированный с неуточненным гепатитом (1 645), Non-O1 V.cholerae (120), V. vulnificus (100), Shigella (84), Norwalk и родственные вирусы (82 ), V. parahaemolyticus (52), Вирус гепатита А. (45), Plesiomonas (18), Campylobacter (16), V. cholerae O1 (13), Aeromonas (7), Vibrio mimicus, Vibrio hollisae, Vibrio fluvialis (по 5 штук), Non-A, гепатит не-B (1).
Вспышки, связанные с рыбой и другими морепродуктами (35, когда этиология известна) были из Clostridium botulinum (26), S almonella (не тифозный), Shigella (по 3 шт.), гепатит А.вирус (по 2), и Staphylococcus aureus, Clostridium perfringens, Vibrio cholerae O1 и Bacillus cereus (по 1). Кейсы (312 (если известна этиология) были от вируса гепатита А. (92), сальмонеллы (67), Шигелла (60), Clostridium perfringens (46), Clostridium botulinum (38), Bacillus cereus (4), Staphylococcus aureus (3) и Vibrio cholerae O1 (2).
Природные яды для рыб и моллюсков, которые были Проблемными в США являются сигуатера, скомброид отравление и паралитическое отравление моллюсками (PSP). С 1978 по 1987 г., сигуатера вызвала 179 вспышек (179 случаев), отравление скомбоидом — 157 вспышек (757 случаев) и PSP — 13 вспышки (137 случаев). Большинство вспышек сигуатеры произошло в Гавайи, Гуам и Пуэрто-Рико с причастной рыбой порядок происшествий амберджек, люцианы, груперы, козлики, по’у, валеты, барракуда, улуа, губан, рыба-хирург, мурена, папио, roi, рыба-кролик и рыба-попугай (Ahmed 1991).Scombroid отравление произошло в результате употребления махи махи, тунца, синей рыбы, сырых лосось, марлин, скумбрия, голубой улуа, опелу и морской окунь. PSP инциденты были результатом употребления в пищу мидий, моллюсков, устриц и гребешки. Подробнее об этих последствиях болезней морепродуктов и другие заболевания, например, вызванные химическими загрязнения доступны (Ахмед 1991).
Для США крабы, креветки и устрицы являются наиболее часто предполагаемые источники патогенов, которые естественным образом встречаются в морская или пресноводная среда.Большинство болезней от естественных встречающиеся организмы связаны с употреблением в пищу недостаточно приготовленных или сырые моллюски, особенно сырые моллюски (Ahmed 1991). Другие проблемы с морепродуктами обычно возникают из-за повторного загрязнения или перекрестное загрязнение приготовленного продукта сырым продуктом с последующим злоупотребление временем / температурой.
Онлайн-сканер вирусов
Гэри Худ- Дом
- Автоматический кликер для Runescape
Статьи
- Tesla Автопилот 2.0
- Olive Garden Initiatives
- Блокировать рекламу в Интернете
- Клики или реклама — отстой
- FreeBSD против Gentoo
- Попасть в список поисковых систем
- Go See Rambo IV
- Не вижу Рэмбо V
- IE против Firefox против Opera
- Незаконные иммигранты
- Интернет-фильтры являются расистскими
- Джон Керри ненавидит войска
- Keith’s Jew Gold
- Net Audio Ads — отстой
- Религиозный — Здесь не играют
- Рон Пол безумен
- Запуск от имени учетной записи root
- Прекратить проверку наличия вспышки
- Руководство WoW Gold
- Адрес счета-фактуры BitPay
- Хватит портить IMDb 250
Программы
- Заработок AdSense в Conky
- Нет доступа к аппаратным часам
- Исправление частоты обновления Diablo II
- Gaim Transparent Tray Icon
- Последний просмотренный сценарий для MIRC
- Linux Auto Typer
- MPlayerplug-in Looping Audio
- Покупатель Neopets Auto
- Защита паролем любого файла
- Project Wonderful для Conky
- Удалите рекламное окно на AIM
- Настройка Skulltag в Linux
- Решите кроссворды
- Проверка орфографии в Konversation
- Стильное исправление размера шрифта Google
- Неизвестный тип носителя в типе
- Perl Net :: исправление версии Oscar
- Google Plus Video Linux Fix
- Нет доступа к LSI WebBios
- Настройка NFS на Dragonfly BSD
- молот2 из космоса
Веб-приложения
- Преобразование и сжатие аудио
- Преобразование и изменение размера изображения
- Поиск определений словаря
- Валидатор сайтов HTML / CSS
- Конвертер HTML в BB код
- Перевернутая анимация переворачивания
- Интернет-сканер вирусов
Интерактивный
- Спор с женщиной
- Палач
- Заявление о приеме на работу от Jewel-Osco
- Игра апельсинового дерева
- Рэмбо Камень, ножницы, бумага
- Непревзойденные крестики-нолики
Генераторы Myspace
- Генератор сообщений AIM Link
- Пора отказываться от Chrome
- Band Player Grabber
- Генератор комментариев
- Создать ссылку / Код изображения
- Пользовательский Flash MP3-плеер
- Генератор макетов
- Программа предварительного просмотра макета
- Я был пойман
- Крикет
- Поиск музыкального видео
- Обзоры Myspace
Контакты
Электронная почта: admin @ garyshood.

 Такой метод рекомендуется для свежих элементов и позволяет получить материал для лабораторного исследования.
Такой метод рекомендуется для свежих элементов и позволяет получить материал для лабораторного исследования.
 Наносить нужно на предварительно очищенную кожу и не смывать длительное время, например на ночь.
Наносить нужно на предварительно очищенную кожу и не смывать длительное время, например на ночь.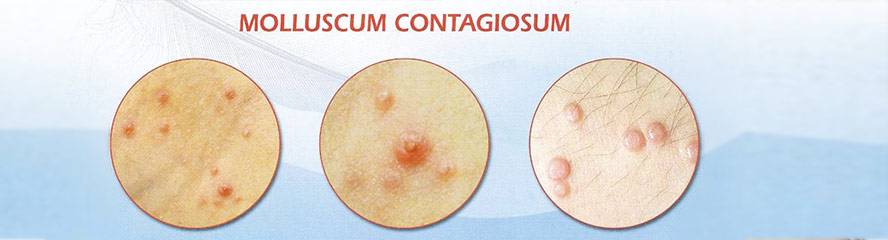
 Для его приготовления используется календула, эвкалипт, ягоды можжевельника, сосновые побеги, почки берёзы, трава тысячелистника. Всё берётся в равных пропорциях, измельчается до однородной массы и тщательно перемешивается. Каждый день готовится свежий отвар. На стакан воды нужна щепотка смеси. Довести до кипения, дать остынуть. Принимать внутрь по половине стакана за один раз, дважды в день, а также смазывать высыпания смоченной в отваре марлей.
Для его приготовления используется календула, эвкалипт, ягоды можжевельника, сосновые побеги, почки берёзы, трава тысячелистника. Всё берётся в равных пропорциях, измельчается до однородной массы и тщательно перемешивается. Каждый день готовится свежий отвар. На стакан воды нужна щепотка смеси. Довести до кипения, дать остынуть. Принимать внутрь по половине стакана за один раз, дважды в день, а также смазывать высыпания смоченной в отваре марлей.